Medicinski stručnjak članka
Nove publikacije
Krvarenje iz pupka kod novorođenčeta: uzroci
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
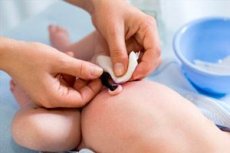
Ako pupak novorođenčeta krvari, to je čest razlog za zabrinutost roditelja. U nekim slučajevima to zaista može biti ozbiljna patologija, ali ponekad je to samo dugotrajno zacjeljujući pupak. Roditelji bi svakako trebali znati kada simptomi ukazuju na bolest, a kada trebaju odmah posjetiti liječnika.
Uzroci iscjedak iz pupčane vrpce kod novorođenčeta
Zašto pupak novorođenčetu krvari? Mnogi roditelji imaju ovaj problem nakon otpusta iz bolnice, a to izaziva mnoga pitanja i nedoumice. Ali to ne ukazuje uvijek na bolest, ponekad su to samo osobitosti cijeljenja pupčane rane. Kada se ne biste trebali brinuti? Djeca rođena fiziološki bez komplikacija otpuštaju se iz bolnice nakon tri dana. U pravilu, pupčana rana većine beba već počinje zacjeljivati i suha je, a kod nekih čak otpada i prije tri dana. No, često se događa i da se prilikom brige o pupčanoj rani ona može oštetiti ili samo prilikom kupanja lagano dotakne pupak. U tom slučaju može malo krvariti, što je normalna reakcija na nezacijeljenu ranu. Koliko dugo krvari pupak novorođenčetu? Trebao bi biti suh i čist, a u roku od pet do petnaest dana trebao bi zacijeliti i otpasti. To je razdoblje koje se smatra normalnim za one slučajeve kada može krvariti. Ako traje dulje, onda se svakako trebate obratiti liječniku.
Koji su drugi razlozi za krvarenje iz pupka? Najčešći uzrok je hemoragijska bolest novorođenčeta. Patogeneza bolesti leži u osobitostima djetetovog tijela u odnosu na sustav hemostaze. Te značajke uključuju funkcionalni nedostatak trombocita, što može biti osnova za razvoj hemoragijskih stanja kod novorođenčadi. Osim toga, treba obratiti pozornost na smanjenu koncentraciju pojedinačnih faktora zgrušavanja krvi kod novorođenčadi - II, VII, IX, X, XI, XII, antitrombina i plazminogena. Sve ove značajke karakteristične su i za sustav hemostaze prijevremeno rođene djece. Fiziološki nedostatak trombocita ili faktora zgrušavanja plazme može postati patološki i dovesti do razvoja hemoragijske bolesti novorođenčeta. Postoje neke značajke djetetovog tijela koje doprinose razvoju poremećaja zgrušavanja krvi. Blagi pad faktora II, VII, IX, X opaža se kod djece u prva tri dana nakon rođenja. Ali taj nedostatak nije stalan, do kraja prvog tjedna života dijete može obnoviti sve nedostatne faktore. Tijelo trudnice također ima nedostatak vitamina K, koji utječe na stvaranje krvnih ugrušaka i smanjuje brzinu zgrušavanja krvi kod novorođenčeta. Kod malog broja novorođenčadi (2-5% sve djece), razina faktora zgrušavanja krvi ovisnih o vitaminu K može biti niža, što je jedan od razloga za razvoj krvarenja. To može biti posljedica propisivanja trudnici indirektnih antikoagulanata, antikonvulziva, acetilsalicilne kiseline, kao i patološkog stanja i toksikoze trudnice na pozadini niske razine estrogena, oštećenog stvaranja ili apsorpcije vitamina K u majčinom crijevu. Majčino mlijeko u prvim danima života ne može nadoknaditi nedostatak vitamina K, budući da je dostupan u malim količinama. Stoga je važno popuniti djetetova crijeva normalnom mikroflorom koja proizvodi ovaj vitamin kako bi se uklonio ovaj nedostatak. Zato se nedostatak faktora ovisnih o vitaminu K kod djece eliminira do kraja 2. tjedna trudnoće. A jedan od najčešćih i najranijih simptoma ove bolesti je simptom kada pupak počne krvariti.
Drugi razlog mogu biti drugi oblici hemoragijskih bolesti. Nasljedni oblici hemoragijskih bolesti novorođenčadi mogu biti uzrokovani i poremećajem funkcije trombocita i smanjenjem koncentracije pojedinačnih faktora koagulacije u plazmi. Nasljedna krvarenja trombocitne prirode - trombocitopenična purpura. Krvarenja se javljaju samo u slučajevima njezinih najtežih oblika: pupčano krvarenje, cerebralno krvarenje. Ponekad se može javiti i kongenitalna hipoplastična trombocitopenija.
Nasljedna krvarenja koagulacijske prirode su teški oblici nasljednih nedostataka plazma faktora koagulacije V, VII, VIII, IX, X, XI, XII, čiji nedostatak može uzrokovati hemoragijske pojave koje dovode do smrti novorođenčadi. Uzrok smrti kod novorođenčadi je krvarenje u mozgu, obilno gastrointestinalno krvarenje, krvarenje iz pupkovine. S nedovoljnom količinom plazma faktora XIII, novorođenčad može iskusiti "umbilikalni sindrom" - sporo zatvaranje pupkovine i krvarenje iz nje unutar 2-3 tjedna života. S nedovoljnom količinom ovog faktora, novorođenčad često doživljava krvarenja u gastrointestinalnom traktu, mozgu i njegovim membranama. Većina hemoragijskih stanja kod novorođenčadi su stečeni oblici. Neki od njih povezani su s kršenjem funkcije trombocita, drugi su koagulacijske prirode.
Sekundarni hemoragijski sindrom nedostatka vitamina K: javlja se kod djece s mehaničkom žuticom (atrezija žučnih vodova i žučnih kanala, sindrom zgušnjavanja žuči), enteropatijom, crijevnom disbakteriozom; povezan s oštećenom apsorpcijom filokinona topivih u mastima.
DIC sindrom kod novorođenčadi može se pojaviti u raznim patološkim stanjima, označava tešku katastrofu. Može biti uzrok ozbiljnog krvarenja iz pupka. U tom slučaju opaža se izraženo zgrušavanje krvi, koje zatvara krvne žile labavim masama fibrina i agregata krvnih stanica, a zatim, nakon što se iscrpi zaliha prokoagulanata, sposobnost zgrušavanja nestaje, što dovodi do obilnog krvarenja. Uzroci DIC sindroma: sepsa, kasna toksikoza trudnoće kod majke, fiziološka nezrelost retikuloendotelnog sustava kod fetusa, asfiksija, acidoza, hipotermija, traumatske ozljede tijekom poroda itd.
Glavne faze razvoja: hiperkoagulacija i zgrušavanje krvi već počinju unutar krvnih žila, kao i hipokoagulacija. Općenito, DIC sindrom je uvelike povezan s oštećenjem i poremećajem protoka krvi u malim krvnim žilama zbog agregacije trombocita, začepljenja krvnih žila krvnim stanicama, poremećaja staničnog disanja i acidoze te patologije trombocita. Kod DIC sindroma različite geneze mehanizam nastanka krvarenja nije isti: u nekim oblicima dolaze do izražaja poremećaji mikrocirkulacije trombocita, u drugima - koagulacijski pomaci, u trećem slučaju - poremećaji u svim karikama hemostaze. Krvarenja su uzrokovana potrošnjom faktora koagulacije, blokadom fibrinogena, trombocita produktima razgradnje fibrina, fibrinogenom, povećanom vaskularnom propusnošću zbog hipoksije, aktivacijom kininskog sustava, smanjenjem broja i funkcije trombocita.
Faktori rizika
Čimbenici rizika za razvoj problema s pupkom uključuju:
- Prijevremeno rođene bebe imaju veću vjerojatnost razvoja hemoragijske bolesti;
- nepovoljna opstetrička anamneza: dugotrajna neplodnost, somatske bolesti, ekstragenitalna patologija;
- patološki tijek, prijetnja prekida trudnoće, urogenitalne bolesti, akutne respiratorne virusne infekcije, pogoršanje kroničnih žarišta, produljena hipoksija;
- opstetričke intervencije, endometritis tijekom poroda;
- umjetno hranjenje od prvih dana;
- djeca s nasljednim patologijama hemoragijskog sustava;
- Infekcije kože kod djece povećavaju rizik od infekcije pupka;
- kongenitalne imunodeficijencije i HIV infekcija;
- kongenitalne patologije gastrointestinalnog trakta.
Sve ove čimbenike rizika pedijatar bi prije svega trebao uzeti u obzir, upozoravajući roditelje na posljedice i moguće patologije.
 [ 3 ]
[ 3 ]
Simptomi iscjedak iz pupčane vrpce kod novorođenčeta
Ako govorimo o jednostavnoj traumi i pupak novorođenčeta krvari nakon kupanja, tada prvi znakovi mogu biti mala količina krvi. To obično završava zgrušavanjem krvi nakon nekoliko minuta i sve prolazi. Nakon toga, pupak ponovno ostaje suh s malim krvavim masama okolo. Ako se to ne ponovi, nema drugih manifestacija patologije i porasta tjelesne temperature, tada je to normalna pojava i s vremenom će se pupak stegnuti i zacijeliti.
Kada pupak novorođenčeta krvari i gnojno ili je pupak mokar i krvari, to je već vrlo ozbiljan razlog za zabrinutost. U ovom slučaju govorimo o infekciji i upali s razvojem omfalitisa. Riječ je o upali kože i tkiva oko pupka uzrokovanoj bakterijskom florom. Za novorođenčad je ovo posebno opasno stanje, budući da se djeca često otpuštaju kući, a pupčana rana im još nije zacijelila ili pupak uopće nije otpao. To može biti ulazna vrata za infekciju koja se ovdje vrlo brzo širi. Klinički, na pozadini povišene tjelesne temperature, može se vidjeti da tekućina počinje izlaziti iz pupka ili on postaje crven. Ako pupak novorođenčeta krvari i ima neugodan miris, to se također može smatrati simptomom omfalitisa.
Hemoragijska bolest novorođenčeta vrlo često se može manifestirati kao problem s pupkom, budući da je to slaba točka kod novorođenčeta koja još nije u potpunosti zacijelila. Stoga, ako pupak krvari, posebno kod prijevremeno rođene bebe, onda o tome trebate razmisliti. Karakterističan simptom ove bolesti je krvarenje iz drugih organa - želuca, crijeva, krvarenje u mozgu. Stoga, ako postoji krvarenje iz pupka i još jedan izvor krvarenja, onda postoji velika vjerojatnost da dijete može razviti kasnu hemoragijsku bolest novorođenčeta.
Nasljedna trombocitopatija, osim što uzrokuje krvarenje iz pupka, može biti popraćena i kožnim manifestacijama hemoragičnog osipa.
Simptomi akutnog DIC sindroma karakterizirani su akutnom disfunkcijom i distrofijom unutarnjih organa, hemokoagulacijskim šokom (sindromom), tromboembolijom i hemoragijskim sindromom. Tromboembolijski sindrom opaža se kod kroničnog, subakutnog, akutnog DIC sindroma s kliničkim manifestacijama venskih, arterijskih tromboza uzrokovanih defektima vaskularne stijenke (kod djece - infektivno-toksičnim, imuno-alergijskim vaskularnim lezijama).
Hemoragijske manifestacije (lokalne ili raširene) razvijaju se u fazi hipokoagulacije akutnog DIC sindroma. Lokalno krvarenje je kada pupak krvari, što može biti jedan od prvih simptoma. Raširena krvarenja uzrokovana su lokalnim poremećajima: hematomima, petehijama na koži, u potkožnom tkivu, krvarenjima u mozgu, moždanim ovojnicama, srcu, perikardu, plućima, pleuri, peritoneumu, gastrointestinalnim, bubrežnim, jetrenim krvarenjem. Ako se krvarenje javlja sa svih mogućih mjesta i paralelno se stvaraju krvni ugrušci, onda je to znak DIC sindroma.
Ovo su glavni simptomi koji se mogu pojaviti uz pojavu krvavog iscjetka iz pupka.
Dijagnostika iscjedak iz pupčane vrpce kod novorođenčeta
Dijagnostika bi prije svega trebala isključiti ozbiljne bolesti koje mogu biti popraćene ovim simptomom. Ako pupak krvari i nema drugih simptoma, tada nema potrebe za invazivnim intervencijama ili laboratorijskim pretragama. Kada se tjelesna temperatura povisi ili se iz pupka pojave gnojni iscjedci uz krvave, tada je potrebno isključiti infektivne komplikacije. Krvni test može pokazati upalne promjene, što će se očitovati povećanjem ESR-a, povećanjem broja trakastih leukocita.
Za potpuniju dijagnozu, prilikom proučavanja anamneze, potrebno je obratiti pozornost na odsutnost krvarenja kod rođaka i normalan tijek trudnoće i poroda kod majke. Ako nema manifestacija na koži rođaka, tada je potrebno proučiti koagulogram.
U slučaju patologije u koagulogramu, protrombinsko vrijeme, vrijeme zgrušavanja krvi i rekalcifikacija plazme su povećani, a razina protrombina i faktora IX, X su značajno smanjeni. Vrijeme krvarenja, razina faktora V i VIII, broj trombocita, krhkost vaskularne stijenke i vrijeme povlačenja ugruška ostaju normalni, uzimajući u obzir dob i zrelost novorođenčeta. Ove studije isključuju hemoragijske bolesti - gotovo sve nasljedne trombocitopenije i DIC sindrom.
Instrumentalna dijagnostika rijetko je potrebna, budući da se svi problemi mogu identificirati laboratorijskim pokazateljima. Ponekad, ako postoji sumnja na krvarenje u organima ili mozgu, može biti potrebna ultrazvučna dijagnostika ili ultrasonografija mozga.
 [ 8 ]
[ 8 ]
Diferencijalna dijagnoza
Diferencijalna dijagnostika treba prije svega isključiti složene patologije koje ugrožavaju život djeteta zbog krvarenja. Ako pupak novorođenog dječaka krvari, tada diferencijalnu dijagnostiku treba provesti s hemofilijom. Ova nasljedna bolest može se manifestirati samo kod dječaka. Osim iscjetka krvi iz pupka, popraćena je velikim krvarenjima u mozgu, zglobovima i krvarenjem u parenhimatozne organe. Krvarenje se ne zaustavlja samo od sebe.
Tko se može obratiti?
Liječenje iscjedak iz pupčane vrpce kod novorođenčeta
Pristup liječenju ovisi o uzroku simptoma. Što učiniti ako pupak novorođenčeta krvari? Prije svega, ne smijete ništa nanositi prije savjetovanja s liječnikom i ne smijete ga ispirati vodom. Ako nema gnojnog ili sluzavog iscjetka, a pupak krvari jer još nije zacijelio, onda ga samo trebate pravilno liječiti. Kako liječiti pupak novorođenčeta ako krvari? Najčešćim i najsigurnijim lijekom smatra se briljantno zelena. Ima antiseptička svojstva i sposobna je ubiti patogenu floru. Za liječenje pupka potrebno je dobro oprati ruke i tretirati ih antiseptikom. Nakon toga, namočite pamučni štapić u otopini i otvorite pupčanu ranu s dva prsta te je dobro namažite briljantno zelenom bojom. U pravilu, jednokratno je dovoljno da svi problemi s pupkom nestanu.
Kada su u pitanju hemoragijske patologije ili DIC sindrom, liječenje je u ovom slučaju složeno i uključuje mnoge lijekove.
Liječenje DIC sindroma komplicirano je multifaktorijalnom prirodom njegove pojave. Glavni smjer trebao bi biti njegova prevencija - uklanjanje onih čimbenika koji ga mogu uzrokovati. Popis lijekova u liječenju DIC sindroma: intravenska primjena heparina, disagreganata, inhibitora proteaze i plazminogena, nadomjestaka krvi, plazma terapija, trombolitička terapija. Primjena ovog ili onog lijeka bit će učinkovita samo u slučaju ispravne procjene kliničke situacije, na temelju osnovnih zakona hemostaze i mogućih varijanti poremećaja kod novorođenčadi. Filokinoni u količini od 1 ml / kg tjelesne težine dva puta dnevno tijekom tri dana i dva dana - za prijevremeno rođene bebe. Hranjenje djece mljevenim mlijekom treba provoditi majčinim mlijekom ohlađenim na sobnu temperaturu. Propisuje im se otopina trombina i androksona u epsilon-aminokaproičnoj kiselini (ampula suhog trombina otopi se u 50 ml 5%-tne otopine epsilon-aminokaproinske kiseline i doda se 1 ml 0,025%-tne otopine androksona) ili 0,5%-tna otopina natrijevog bikarbonata, 1 čajna žličica 3 puta dnevno. Za hitno hemostatsko djelovanje i povećanje faktora protrombinskog kompleksa potrebno je davati jednogrupnu svježe smrznutu plazmu brzinom od 10-15 ml / kg uz istovremenu intravensku primjenu 3-5 mg vikasola (vitamin K3), učinkovitije vitamina K1. Infuzijska terapija provodi se za održavanje hemodinamike.
- Heparin se smatra glavnim tretmanom za poremećaje zgrušavanja krvi u slučaju DIC sindroma. Mehanizam djelovanja heparina je poticanje inaktivacije trombina aktiviranjem antitrombina III, suzbija faktore zgrušavanja krvi VIIa, Χa, ΧIIa, ΧIIa, kao i plazmin i kalikrein. Inhibira aktivnost hijaluronidaze, čime smanjuje vaskularnu permeabilnost. Hipolipidemijski učinak heparina očituje se povećanjem aktivnosti lipoproteinske lipaze. Potiskuje interakciju T- i B-limfocita (imunosupresivni učinak). Inhibira agregaciju trombocita. Donekle povećava fibrinolitičku aktivnost krvi. Inhibira proliferaciju glatkih matičnih stanica vaskularne stijenke. Ima protuupalna i diuretička svojstva. Poboljšava kolateralnu cirkulaciju. Heparin se praktički ne apsorbira u gastrointestinalnom traktu, dobro se apsorbira intravenskom i potkožnom primjenom. Ne prodire u placentalnu barijeru. Veže se na LP, manje - na proteine krvi. Heparin se metabolizira u jetri, bubrezima i vezivnom tkivu. Izlučuje se nepromijenjen putem bubrega kada se primjenjuje intravenski. Doza lijeka je 100 jedinica po kilogramu tjelesne težine djeteta, način primjene je potkožno, svakih šest sati. Nuspojave - mogu dovesti do hemoragijskog sindroma, alergijskih reakcija, glavobolje, artralgije, mialgije, urtikarije, svrbeža kože, toksičnog proljeva. Osim toga, heparin uzrokuje reverznu alopeciju, hipotenziju, osteoporozu, hipoaldosteronizam, hematome na mjestu injekcije, trombocitopeniju.
- Etamzilat je hemostatski lijek koji se koristi kod krvarenja kao brzodjelujući lijek. Lijek potiče stvaranje molekula koje slabo prolaze kroz krvne žile, što smanjuje krvarenje. Osim toga, etamzilat ima hemostatski učinak. Doziranje lijeka je 12,5%-tna otopina od 2 mililitra na glukozi, najbolji način primjene je infuzija kap po kap.
- Upotreba antibiotika u liječenju omfalitisa, koji je popraćen krvarenjem iz pupka, je obavezna.
Ceftibuten je oralni cefalosporin treće generacije koji ne umire u prisutnosti bakterija koje sadrže laktamaze. Lijek se dobro apsorbira kada se uzima oralno i odmah se dijeli na frakcije, cirkulirajući krvlju tijekom dana. Mehanizam djelovanja cefbutena je aktivacija enzima koji potiču uništavanje bakterijske stijenke i oslobađanje bakterijskog endotoksina (poremećaj sinteze polisaharida u staničnoj stijenci mikroorganizma). Sve to zajedno osigurava smrt patogena u omfalitisu i sprječava razvoj daljnje infekcije. Doziranje - 9 mg/kg za djecu.
S obzirom na to da je pristup liječenju vrlo diferenciran, vrlo je teško analizirati sve lijekove potrebne za liječenje djeteta sa složenim simptomima DIC sindroma. Stoga se uzimaju u obzir samo glavna načela liječenja uz obvezni individualni pristup.
Narodni lijekovi
Tradicionalne metode liječenja mogu se koristiti ako pupak jednostavno krvari i dugo ne zacjeljuje. Roditelji se često pitaju je li moguće okupati novorođenče ako pupak krvari? Kupanje je higijenski postupak koji treba provesti u svakom slučaju, posebno ako postoje problemi s pupkom. Ne možete se kupati samo ako postoje znakovi upale ili crvenila. U drugim slučajevima možete okupati dijete i koristiti protuupalno bilje.
- Biljka sukcesije i kamilice vrlo dobro čisti bebinu kožu i ima antiseptička svojstva. Za pripremu napitka uzmite sto grama sukcesije i sto grama kamilice te prelijte vrućom vodom. Ostavite da odstoji dvadeset minuta, a zatim dodajte u toplu kupku prije kupanja. Trljanje područja pupka ili intenzivno pranje sapunom i krpom se ne preporučuje; bebu možete jednostavno oprati u toploj vodi s biljem.
- Neven također ima dobra antiseptička svojstva. Za kupku je bolje uzeti 50 grama cvjetova nevena i natopiti ih vodom. Dodajte u kupku i nježno okupajte dijete.
- Infuziju od kadulje i hrastove kore treba pripremiti na sljedeći način: 30 grama hrastove kore i 50 grama listova kadulje treba natopiti, dodati u vodu prije kupanja i nakon kupanja, ovom otopinom možete bez puno napora namazati bebinu kožu uz dodatak dvije kapi maslinovog ulja u području pupka.
Homeopatski tretman ove patologije se ne koristi, budući da je stanje akutno i prolazi uz pravilnu njegu, ako nema bolesti.
Prevencija
Prevencija bilo kakvih problema s pupkom kod novorođenčadi, uključujući krvavi iscjedak, sastoji se od pravilne njege djeteta. Vrlo je važno dok pupak normalno zacjeljuje ne tretirati ga ničim, ne ozljeđivati ga, održavati ga suhim i čistim.
Najfiziološkiji način sprječavanja bilo kakvih hemoragijskih manifestacija je rano stavljanje djeteta na dojku nakon rođenja. Specifična metoda sprječavanja hemoragijskih manifestacija je primjena vitamina K. Doza za donošene bebe je 0,5 ml, a za veću količinu vitamina potrebna je, budući da se depo ovog vitamina još nije stigao taložiti - doza je 1 mg. Smatra se da je za djecu na umjetnom hranjenju potrebno koristiti 1 mg vitamina K, budući da umjetne smjese ne sadrže dovoljnu količinu ovog vitamina. To sprječava kasne manifestacije hemoragijske bolesti.
 [ 13 ]
[ 13 ]
Prognoza
Prognoza može biti povoljna uz pravovremenu dijagnozu i diferencijaciju pupčane bolesti ili hemoragijske bolesti. U suprotnom, mogu se pojaviti komplikacije s rizikom od razvoja sepse i DIC sindroma, koji ima prilično visok postotak smrtnih slučajeva.
Pupak novorođenčeta može prokrvariti zbog jednostavne traume, u kojem slučaju jednostavne higijenske mjere mogu pomoći u liječenju. Ali ako je ovaj simptom popraćen hemoragičnim osipom na koži, povišenom tjelesnom temperaturom ili općim pogoršanjem stanja djeteta, tada je neophodno konzultirati liječnika.

