Medicinski stručnjak članka
Nove publikacije
Arteriovenska malformacija
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
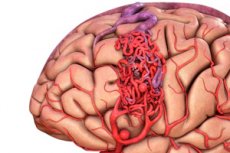
Arteriovenska malformacija je kongenitalni defekt u razvoju krvnih žila, koji se karakterizira prisutnošću abnormalne mreže arteriovenskih anastomoza. Najčešće se arteriovenske malformacije nalaze u stražnjoj kranijalnoj jami i imaju prilično tipičnu strukturu - jednu ili dvije prave arterije, splet AVM-a i jednu drenažnu venu.
 [ 1 ]
[ 1 ]
Uzroci arteriovenska malformacija
Uzroci koji mogu biti u osnovi razvoja AVM-a nisu u potpunosti razjašnjeni, ali se vjeruje da mogu biti povezani s genetskim i okolišnim čimbenicima. Evo nekih od mogućih uzroka koji mogu biti povezani s razvojem AVM-a:
- Genetski čimbenici: Studije su pokazale da neki pacijenti s AVM-ima imaju obiteljsku anamnezu stanja. Genetske mutacije mogu igrati ulogu u nastanku vaskularne abnormalnosti.
- Kongenitalni defekti: Kongenitalne vaskularne anomalije mogu se razviti tijekom embrionalnog razvoja. Mogu biti posljedica grešaka u razvoju vaskularnog tkiva mozga.
- Čimbenici okoliša: Neke studije pokazale su vezu između AVM-a i određenih čimbenika okoliša, poput zračenja ili izloženosti toksičnim tvarima tijekom trudnoće. Međutim, te veze nisu uvijek potvrđene i ne objašnjavaju sve slučajeve AVM-a.
- Regionalni čimbenici: U nekim slučajevima, AVM može biti povezan s određenim geografskim područjima ili etničkim skupinama, ali te povezanosti zahtijevaju daljnja istraživanja.
Uz ove čimbenike koji mogu utjecati na razvoj AVM-a, važno je napomenuti da je ovo kongenitalno stanje i obično se otkriva pri rođenju ili u ranom djetinjstvu, iako se simptomi mogu pojaviti kasnije u životu. Potrebna su daljnja istraživanja kako bi se točno razumjeli uzroci i mehanizmi razvoja AVM-a.
Patogeneza
Najopasnije je ruptura stijenki malformacije, koju prati spontano intrakranijsko krvarenje. To se događa zbog činjenice da miješana krv cirkulira u žilama malformacije pod tlakom bliskim arterijskom. I naravno, visoki tlak dovodi do istezanja degenerativno promijenjenih žila, povećanja njihovog volumena i stanjivanja stijenke. U konačnici, ruptura se događa na najtanjem mjestu. Prema statističkim podacima, to se događa kod 42-60% pacijenata s AVM. Mortalitet pri prvoj rupturi AVM doseže 12-15%. U ostalim slučajevima krvarenje se može ponavljati, bez ikakve periodičnosti. Promatrali smo pacijenta koji je imao jedanaest spontanih intrakranijalnih krvarenja tijekom 8 godina. Takav relativno "benigni" tijek rupture AVM u usporedbi s rupturom arterijskih aneurizmi objašnjava se osobitostima hemodinamskih poremećaja koji se javljaju nakon rupture. Poznato je da ruptura arterijske aneurizme najčešće dovodi do subarahnoidnog krvarenja (SAH) i razvoja angiospazma, koji je u prvim minutama zaštitne prirode, pomažući brzom zaustavljanju krvarenja, ali naknadno predstavlja veliku opasnost za život pacijenta.
Angiospazam koji dovodi do cerebralne ishemije i edema određuje težinu pacijentovog stanja i prognozu. Nasuprot tome, angiospazam aferentnih arterija AVM-a, naprotiv, poboljšava opskrbu mozga krvlju zbog smanjenja arteriovenskog iscjetka. Kada AVM pukne, češće se stvaraju intracerebralni i subduralni hematomi. Proboj krvi u subarahnoidne cisterne je sekundarni. Krvarenje iz puknuće stijenke AVM-a brže se zaustavlja, budući da je krvni tlak u njoj niži nego u glavnim arterijama, a stijenka je osjetljivija na kompresiju prolivenom krvlju. Naravno, to ne završava uvijek dobro za pacijenta. Najopasnije rupture AVM-a su u blizini ventrikula mozga, u subkortikalnim ganglijima i u moždanom deblu. Angiospazam aferentnih arterija u ovoj situaciji pomaže u zaustavljanju krvarenja.
Odlučujući faktor u patogenezi rupture AVM-a je volumen prolivene krvi i lokalizacija hematoma. Hemisferični intracerebralni hematomi, čak i s volumenom do 60 cm3 , teku relativno povoljno. Mogu uzrokovati teške fokalne neurološke poremećaje, ali rijetko dovode do teških vitalnih poremećaja. Ruptura hematoma u ventrikule mozga značajno pogoršava prognozu. S jedne strane, krv, iritirajući ependim ventrikula, povećava proizvodnju cerebrospinalne tekućine, a s druge strane, utječući na dno ventrikula, dovodi do teških poremećaja funkcija vitalnih centara smještenih u hipotalamusu. Širenje krvi po ventrikularnom sustavu dovodi do tamponade potonjeg, što je samo po sebi nespojivo sa životom.
Krv koja je prodrla u subarahnoidne cisterne također remeti cirkulaciju cerebrospinalne tekućine, što otežava cerebrospinalnoj tekućini da dopre do krvlju blokiranih pacchionskih granulacija. Kao rezultat toga, resorpcija cerebrospinalne tekućine se usporava i može se razviti akutna likvorska hipertenzija, nakon čega slijedi unutarnji i vanjski hidrocefalus. Kao rezultat razgradnje formiranih elemenata prolivene krvi, nastaje veliki broj otrovnih tvari, od kojih većina ima vazoaktivni učinak. S jedne strane, to dovodi do vazokonstrikcije malih pijalnih arterija, a s druge strane povećava propusnost kapilara. Produkti razgradnje krvi utječu i na živčane stanice, mijenjajući njihove biokemijske procese i remeteći propusnost staničnih membrana. Prije svega, mijenja se funkcija kalij-natrijeve pumpe i kalij počinje napuštati stanicu, a natrijev kation, koji je četiri puta hidrofilniji od kalija, žuri zauzeti njegovo mjesto.
To prvo dovodi do unutarstanične edema u području oko krvarenja, a zatim do oticanja stanica. Hipoksija također doprinosi razvoju edema, koji se neizbježno pridružuje zbog kompresije moždanih žila hematomom i povećanog tlaka cerebrospinalne tekućine, što je već rečeno. Disfunkcija diencefaličnih dijelova mozga i, prije svega, regulacije ravnoteže vode i elektrolita dovodi do zadržavanja tekućine u tijelu, gubitka kalija, što također povećava edematoznu reakciju mozga. Patogeneza rupture AVM-a nije ograničena samo na cerebralne poremećaje. Ništa manje opasne nisu ni ekstracerebralne komplikacije. Prije svega, to je cerebrokardijalni sindrom, koji na elektrokardiogramu može simulirati akutnu koronarnu insuficijenciju.
Pacijenti s intracerebralnim krvarenjem prilično brzo razvijaju upalu pluća i respiratorno zatajenje. Štoviše, bakterijska flora igra sekundarnu ulogu. Primarni učinak je središnji utjecaj na pluća, koji se sastoji od raširenog bronhospazma, povećane proizvodnje sputuma i sluzi, ishemije plućnog parenhima zbog raširenog spazma malih plućnih arterija, što brzo dovodi do distrofičnih poremećaja, deskvamacije alveolarnog epitela i smanjenja funkcije izmjene plinova u plućima.
Ako je to popraćeno supresijom refleksa kašlja, bulbarnim tipom respiratornog zatajenja, tada nastaje ozbiljna prijetnja životu pacijenta. U većini slučajeva, gnojni trahiobronhitis koji slijedi slabo se podnosi antibakterijskom terapijom i pogoršava respiratorno zatajenje, što odmah utječe na povećanje cerebralne hipoksije. Dakle, kršenje vanjskog disanja, čak i uz relativnu kompenzaciju cerebralnih poremećaja, može dovesti do smrtnog ishoda. Često se pacijenti nakon kome osvijeste, ali potom umiru od sve većeg respiratornog zatajenja i hipoksičnog cerebralnog edema.
Distrofične promjene se brzo razvijaju ne samo u plućima, već i u jetri, gastrointestinalnom traktu, nadbubrežnim žlijezdama i bubrezima. Infekcija mokraćnog sustava i dekubitusi, koji se brzo razvijaju u nedostatku dobre njege pacijenta, predstavljaju prijetnju životu pacijenta. Ali ove se komplikacije mogu izbjeći ako ih se liječnici sjete i znaju kako se boriti protiv njih.
U sažimanju ispitivanja patogeneze rupture AVM-a, treba naglasiti da je smrtnost kod takvih intrakranijalnih krvarenja niža nego kod rupture arterijskih aneurizmi i hipertenzivnih hemoragijskih moždanih udara, iako doseže 12-15%. AVM-e karakteriziraju ponovljena, ponekad višestruka krvarenja s različitom periodičnošću, što je nemoguće predvidjeti. U slučaju nepovoljnog tijeka posthemoragijskog razdoblja, navedeni patogenetski mehanizmi mogu dovesti do smrtnog ishoda.
Simptomi arteriovenska malformacija
Hemoragični tip bolesti (50-70% slučajeva). Ovaj tip karakterizira prisutnost arterijske hipertenzije kod pacijenta, mala veličina malformacijskog čvora, njegova drenaža u duboke vene, arteriovenska malformacija stražnje kranijalne jame je prilično česta.
Hemoragični tip u 50% slučajeva je prvi simptom manifestacije arteriovenske malformacije, uzrokuje detaljan rezultat i 10-15% te invaliditet 20-30% pacijenata (N. Martin i sur.). Godišnji rizik od krvarenja u bolesnika s arteriovenskom malformacijom je 1,5-3%. Rizik od ponovnog krvarenja tijekom prve godine doseže 8% i povećava se s dobi. Krvarenje iz arteriovenske malformacije uzrok je 5-12% svih smrtnih slučajeva majki i 23% svih intrakranijalnih krvarenja u trudnica. Slika subarahnoidnog krvarenja opaža se u 52% pacijenata. U 17% pacijenata javljaju se komplicirani oblici krvarenja: stvaranje intracerebralnih (38%), subduralnih (2%) i miješanih (13%) hematoma, hemotamponada ventrikula razvija se u 47%.
Torpidni tip tijeka tipičan je za pacijente s velikim arteriovenskim malformacijama lokaliziranim u korteksu. Opskrbu krvlju arteriovenske malformacije osiguravaju grane srednje moždane arterije.
Najkarakterističniji simptomi torpidnog tipa tijeka su konvulzivni sindrom (u 26-27% bolesnika s arteriovenskom malformacijom), klaster glavobolje i progresivni neurološki deficit, kao kod tumora mozga.
Varijante kliničkih manifestacija arteriovenskih malformacija
Kao što je već spomenuto, najčešća prva klinička manifestacija AVM-a je spontano intrakranijalno krvarenje (40-60% pacijenata). Često se javlja bez ikakvih prekursora, usred potpunog zdravlja. Provocirajući momenti mogu biti fizički napor, stresna situacija, neuropsihička napetost, uzimanje velikih doza alkohola itd. U trenutku rupture AVM-a, pacijenti osjećaju iznenadnu oštru glavobolju, poput udarca ili rupture. Bol se brzo pojačava, uzrokujući vrtoglavicu, mučninu i povraćanje.

Gubitak svijesti može se dogoditi unutar nekoliko minuta. U rijetkim slučajevima, glavobolja može biti blaga, pacijenti ne gube svijest, ali osjećaju slabljenje i utrnulost udova (obično kontralateralno od krvarenja), a govor je oštećen. U 15% slučajeva krvarenje se manifestira kao potpuni epileptički napadaj, nakon čega pacijenti mogu ostati u komatoznom stanju.
Za određivanje težine krvarenja iz AVM-a, gore navedena Hunt-Hessova skala može se koristiti kao osnova uz neke prilagodbe. Zbog činjenice da krvarenja iz AVM-a mogu imati vrlo različite simptome, fokalni neurološki simptomi mogu prevladati nad općim cerebralnim simptomima. Stoga pacijenti s razinom svijesti na I ili II razini skale mogu imati teške fokalne neurološke poremećaje (hemipareza, hemihipestezija, afazija, hemianopsija). Za razliku od aneurizmatskih krvarenja, ruptura AVM-a ne određuje se težinom i prevalencijom angiospazma, već volumenom i lokalizacijom intracerebralnog hematoma.
Meningealni sindrom razvija se nakon nekoliko sati, a njegova težina može varirati. Krvni tlak obično raste, ali ne tako naglo i ne tako dugo kao kod rupturiranih arterijskih aneurizmi. Obično to povećanje ne prelazi 30-40 mm Hg. Drugog ili trećeg dana pojavljuje se hipertermija centralne geneze. Stanje pacijenata se prirodno pogoršava kako se povećava cerebralni edem i intenzivira razgradnja prolivene krvi. To se nastavlja do 4-5 dana. Uz povoljan tijek, nakon stabilizacije 6-8. dana, stanje pacijenata počinje se poboljšavati. Dinamika fokalnih simptoma ovisi o lokalizaciji i veličini hematoma.
U slučaju krvarenja u funkcionalno važnim područjima mozga ili uništavanja motornih vodiča, simptomi gubitka pojavljuju se odmah i traju dugo bez ikakve dinamike. Ako se simptomi gubitka ne pojave odmah, već se povećavaju paralelno s edemom mozga, može se očekivati obnavljanje deficita za 2-3 tjedna, kada edem potpuno regresira.
Klinička slika rupture AVM-a je prilično raznolika i ovisi o mnogim čimbenicima, a glavni su: volumen i mjesto krvarenja, težina reakcije cerebralnog edema i stupanj uključenosti struktura moždanog debla u proces.
Arteriovenske malformacije mogu se manifestirati kao epileptiformni napadaji (30-40%). Uzrok njihovog razvoja mogu biti hemocirkulacijski poremećaji u susjednim područjima mozga zbog fenomena krađe. Osim toga, sama malformacija može iritirati moždanu koru, generirajući epileptičke pražnjenja. A već smo govorili o određenim vrstama AVM, oko kojih se razvija glioza moždanog tkiva, što se također često manifestira epileptičkim napadajima.
Epileptički sindrom uzrokovan prisutnošću AVM-a karakterizira se bezrazložnom pojavom u odrasloj dobi, često u potpunoj odsutnosti provocirajuće tvari. Napadaji mogu biti generalizirani ili fokalni. Prisutnost jasne fokalne komponente u epileptičkom napadaju u odsutnosti općih cerebralnih simptoma trebala bi potaknuti ideju o mogućem AVM-u. Čak su i generalizirani napadaji, ako počinju konvulzijama uglavnom u istim udovima s prisilnim okretanjem glave i očiju na jednu ili drugu stranu, često manifestacija AVM-a. Rjeđe pacijenti doživljavaju blage napadaje poput odsutnosti ili sumračne svijesti. Učestalost i periodičnost epileptičkih napadaja mogu varirati: od izoliranih do ponavljajućih.
Obrasci
VV Lebedev i koautori identificirali su tri varijante cerebrokardijalnog sindroma na temelju EKG podataka:
- Tip I - kršenje funkcija automatizma i ekscitabilnosti (sinusna tahikardija ili bradikardija, aritmija, atrijska fibrilacija);
- Tip II - promjene u procesima repolarizacije, prolazne promjene u završnoj fazi ventrikularnog kompleksa prema vrsti ishemije, oštećenje miokarda s promjenama T vala i položaja ST segmenta;
- Tip III - poremećaj provodne funkcije (blok, znakovi povećanog opterećenja desnog srca). Ove EKG promjene mogu se kombinirati, a njihova težina korelira s težinom općeg stanja pacijenata.
Komplikacije i posljedice
Arteriovenska malformacija (AVM) je kongenitalna vaskularna anomalija u kojoj su arterije i vene povezane bez kapilarnog sloja. Komplikacije i posljedice AVM-a mogu biti ozbiljne i ovise o veličini, lokaciji i karakteristikama specifične malformacije. Neke od njih uključuju:
- Moždani udar: Jedna od najozbiljnijih komplikacija AVM-a je rizik od moždanog udara. Malformacije mogu stvoriti abnormalne puteve za protok krvi, što može dovesti do krvarenja u mozgu i uzrokovati moždani udar. Moždani udar može imati različite stupnjeve težine i ostaviti rezidualne neurološke deficite.
- Epilepsija: AVM-i mogu uzrokovati epileptičke napadaje kod nekih pacijenata, osobito ako se malformacija nalazi u određenim područjima mozga.
- Krvarenje: Malformacije mogu biti nepredvidljive i uzrokovati krvarenje u mozgu. To može biti komplikacija opasna po život i dovesti do ozbiljnih posljedica.
- Hidrocefalus: Ako se AVM nalazi u blizini moždanih ventrikula, može uzrokovati hidrocefalus, što može dovesti do nakupljanja viška tekućine u mozgu i povećanog intrakranijalnog tlaka.
- Neurološki deficiti: AVM može oštetiti okolno moždano tkivo i uzrokovati razne neurološke deficite, uključujući paralizu, senzorne poremećaje i deficite u govoru i motoričkoj koordinaciji.
- Bol i glavobolje: Pacijenti s AVM-om mogu osjećati kroničnu bol i glavobolje povezane s malformacijom.
- Psihološki učinci: Komplikacije AVM-a mogu imati značajan utjecaj na psihičko blagostanje pacijenata, uključujući anksioznost, depresiju i stres.
- Ograničenja načina života: Nakon što se otkrije AVM, pacijentima mogu biti potrebne promjene načina života i preporuke za upravljanje rizicima, uključujući ograničavanje tjelesne aktivnosti i određenih aktivnosti.
Dijagnostika arteriovenska malformacija
Dijagnoza arteriovenske malformacije (AVM) obično uključuje niz slikovnih testova kako bi se potvrdila prisutnost i procijenile karakteristike malformacije. Glavne metode koje se koriste za dijagnosticiranje AVM su:
- Magnetska rezonantna angiografija (MRA): MRA je jedna od glavnih metoda za dijagnosticiranje AVM-a. To je neinvazivni test koji vizualizira strukturu krvnih žila i protok krvi u mozgu pomoću magnetskih polja i radiovalova. MRA može odrediti lokaciju, veličinu i oblik AVM-a.
- Digitalna subtrakcijska angiografija (DSA): Ovo je invazivniji postupak koji uključuje ubrizgavanje kontrastnog sredstva izravno u krvne žile kroz kateter i korištenje rendgenskih zraka za dobivanje visokokvalitetnih slika moždanih žila. DSA omogućuje detaljniji pregled strukture AVM-a i obrazaca protoka krvi.
- Kompjuterizirana tomografija (CT): CT se može koristiti za otkrivanje AVM-a i procjenu mogućih komplikacija, poput krvarenja. Ako je potrebno, može se koristiti kontrastno sredstvo za poboljšanje vizualizacije.
- Vaskularno dupleksno skeniranje (dupleks ultrazvuk): Ova tehnika može biti korisna za pregled krvnih žila vrata i glave te identificiranje poremećaja protoka krvi povezanih s AVM-ima.
- Magnetska rezonantna spektroskopija (MRS): MRS može pružiti informacije o kemijskom sastavu tkiva u području AVM-a i otkriti znakove metaboličkih promjena.
- Ehoencefalografija: Ovo je ultrazvučni test koji se može koristiti za procjenu protoka krvi i strukture mozga.
- Kompjuterizirana tomografija angiografije (CTA): CTA kombinira CT i angiografiju za dobivanje trodimenzionalnih slika krvnih žila u mozgu.
Nakon što se dijagnosticira AVM, važno je provesti detaljnu procjenu karakteristika malformacije, poput njezine veličine, oblika i težine. To će pomoći u određivanju je li potrebno liječenje i koja je najbolja opcija liječenja, uključujući kirurško uklanjanje, embolizaciju, radioterapiju ili promatranje. Odluku o liječenju AVM-a trebaju donijeti pacijent i zdravstveni tim zajednički, uzimajući u obzir individualne okolnosti svakog slučaja.
Diferencijalna dijagnoza
Diferencijalna dijagnoza arteriovenskih malformacija (AVM) može biti važan korak u procjeni pacijenta s vaskularnim promjenama u mozgu. AVM su vaskularne abnormalnosti kod kojih su arterije i vene povezane bez kapilarnog sloja. Mogu uzrokovati niz simptoma i stanja, a njihovo razlikovanje od drugih vaskularnih poremećaja važno je za pravilno liječenje. Neka stanja koja mogu zahtijevati diferencijalnu dijagnozu s AVM uključuju:
- Moždani udar: Moždani udari mogu oponašati simptome AVM-a, posebno ako je moždani udar uzrokovan vaskularnim promjenama. Razlikovanje može zahtijevati kompjuteriziranu tomografiju (CT) ili magnetsku rezonancu (MRI) mozga kako bi se vizualizirale vaskularne promjene.
- Hematom: Hematomi, poput subduralnog ili epiduralnog hematoma, mogu oponašati simptome AVM-a, posebno ako su popraćeni glavoboljom i neurološkim simptomima. CT ili MRI mogu pomoći u utvrđivanju uzroka simptoma.
- Tumori mozga: Tumori mozga mogu uzrokovati niz simptoma koji mogu biti slični onima AVM-a. Dijagnoza može uključivati magnetsku rezonancu s kontrastom i druge slikovne pretrage.
- Migrena: Migrene s aurom mogu oponašati simptome AVM-a, poput poremećaja vida i vrtoglavice. Anamneza i dodatni testovi mogu pomoći u razlikovanju ova dva simptoma.
- Cerebralni vaskulitis: Vaskulitis može uzrokovati upalu krvnih žila i vaskularne abnormalnosti koje mogu oponašati simptome AVM-a. Biopsija ili angiografija mogu se koristiti za dijagnosticiranje vaskulitisa.
- Venska tromboza: Venske tromboze mogu oponašati simptome AVM-a, osobito ako postoji poremećaj venskog odljeva iz mozga. Dodatne pretrage mogu pomoći u identificiranju tromboze.
Za točnu diferencijalnu dijagnozu AVM-a, istraživanje uključuje opsežan klinički pregled, neuroedukacijske metode (CT, MRI, angiografija), ponekad biopsiju i druge specijalizirane postupke ovisno o specifičnim simptomima i okolnostima.
Tko se može obratiti?
Liječenje arteriovenska malformacija
Liječenje arteriovenske malformacije (AVM) ovisi o njezinoj veličini, lokaciji, simptomima i potencijalnim komplikacijama. U nekim slučajevima, AVM može biti mala i asimptomatska te možda neće zahtijevati aktivno liječenje. Međutim, ako postoje simptomi ili rizik od krvarenja, liječenje može biti potrebno. Neki od tretmana za AVM uključuju:
- Operacija: Kirurško uklanjanje AVM-a može se razmotriti u slučajevima kada se malformacija nalazi na pristupačnom mjestu i nije složena. Kirurško uklanjanje može pomoći u sprječavanju rizika od krvarenja i smanjenju simptoma. To je složen postupak i može nositi rizike poput oštećenja okolnog tkiva i živaca.
Otvorene (transkranijalne) intervencije:
- I. faza - koagulacija aferentnih vlakana;
- Stadij II - izolacija jezgre arteriovenske malformacije;
- Stadij III - ligacija i koagulacija eferentnog kanala i uklanjanje arteriovenske malformacije,
Endovaskularne intervencije:
- stacionarna balonska okluzija arterija za hranjenje - embolizacija u protoku (nekontrolirana);
- kombinacija privremene ili trajne balonske okluzije s embolizacijom u protoku;
- superselektivna embolizacija.
Arteriovenska malformacija se također liječi radiokirurgijom (Gamma-knife, Cyber-knife, Li nac itd.).
- Embolizacija: Embolizacija je postupak kojim se medicinski materijali ili ljepilo ubacuju u krvne žile kako bi se blokirao protok krvi u AVM. Embolizacija se može koristiti kao pripremni korak prije operacije ili kao samostalni tretman. Može pomoći u smanjenju krvarenja i veličine AVM-a.
- Radioterapija: Radioterapija se može koristiti za liječenje AVM-a, posebno u slučajevima kada bi drugi tretmani mogli biti previše rizični. Radioterapija ima za cilj smanjiti krvarenje AVM-a i može zahtijevati više sesija.
- Lijekovi: U nekim slučajevima, lijekovi se mogu koristiti za smanjenje simptoma poput boli ili grčeva. Lijekovi se također mogu koristiti za kontrolu krvnog tlaka kako bi se smanjio rizik od krvarenja.
- Promatranje i upravljanje simptomima: U nekim situacijama, posebno ako je AVM malen i ne uzrokuje simptome, može se donijeti odluka o jednostavnom promatranju stanja i liječenju simptoma prema potrebi.
Liječenje AVM-a mora biti individualizirano za svakog pacijenta, a odluka o odabiru metode ovisi o specifičnim okolnostima. Važno je raspraviti sve mogućnosti liječenja sa zdravstvenim djelatnikom i provesti temeljitu procjenu pacijenta kako bi se odredio najbolji plan liječenja. Rezultati liječenja mogu biti uspješni, a pacijenti mogu postići poboljšanje ili potpuni oporavak, ali svaki je slučaj jedinstven.
Prognoza
Prognoza arteriovenske malformacije (AVM) ovisi o nekoliko čimbenika, uključujući njezinu veličinu, lokaciju, simptome, dob pacijenta i uspjeh liječenja. Važno je zapamtiti da je AVM medicinsko stanje koje se može različito manifestirati kod različitih pacijenata, a prognoza se može razlikovati od osobe do osobe. Evo nekih općih aspekata prognoze AVM-a:
- Rizik od krvarenja: Glavni rizik AVM-a je rizik od krvarenja (hemoragije) u mozgu. Mali AVM-i s niskim rizikom od krvarenja mogu imati dobru prognozu i ne uzrokovati ozbiljne probleme. Međutim, veliki i srednji AVM-i mogu predstavljati značajan rizik.
- Simptomi: Simptomi povezani s AVM-om, poput glavobolja, napadaja, paralize ili senzornih poremećaja, mogu utjecati na prognozu. U nekim slučajevima, uspješno liječenje može poboljšati ili ukloniti simptome.
- Veličina i lokacija: AVM-i smješteni na opasnijim mjestima, poput duboko u mozgu ili blizu kritičnih struktura, mogu imati lošiju prognozu. Međutim, čak se i mnogi veliki AVM-i mogu uspješno liječiti.
- Liječenje: Liječenje AVM-a može uključivati kirurško uklanjanje, embolizaciju, radioterapiju ili lijekove. Uspješno liječenje može smanjiti rizik od krvarenja i poboljšati prognozu.
- Dob: Dob pacijenta također može utjecati na prognozu. Djeca i mladi odrasli često imaju bolju prognozu od starijih pacijenata.
- Komorbiditeti: Prisutnost drugih medicinskih stanja ili čimbenika rizika, poput visokog krvnog tlaka ili poremećaja krvarenja, može utjecati na prognozu i liječenje AVM-a.
Važno je napomenuti da AVM zahtijeva pažljivo medicinsko praćenje i liječenje. Odluku o metodi liječenja i prognozi trebaju donijeti kvalificirani neurokirurzi i neuroradiolozi na temelju opsežne procjene svakog pojedinog slučaja.

