Medicinski stručnjak članka
Nove publikacije
Prijelom gornje čeljusti
Posljednji pregledao: 07.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
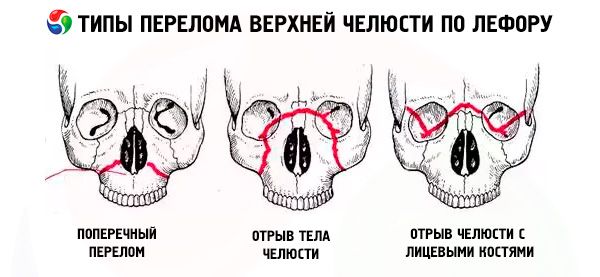
Prijelom maksile obično slijedi jednu od tri tipične linije najmanjeg otpora koje je opisao Le Fort: gornju, srednju i donju. Obično se nazivaju Le Fortove linije (Le Fort, 1901.).
- Le Fort I - donja linija, ima smjer od baze piriformnog otvora horizontalno i natrag do pterigoidnog nastavka sfenoidne kosti. Ovu vrstu prijeloma prvi je opisao Guerin, a spominje je i Le Fort u svom radu, pa bi se prijelom duž donje linije trebao nazvati Guerin-Le Fort prijelom.
- Le Fort II - srednja linija, prolazi poprečno kroz nosne kosti, dno orbite, infraorbitalni rub, a zatim niz zigomatikomaksilarni šav i pterigoidni nastavak sfenoidne kosti.
- Le Fort III je gornja linija najmanje čvrstoće, koja prolazi poprečno kroz bazu nosnih kostiju, dno orbite, njezin vanjski rub, zigomatični luk i pterigoidni nastavak sfenoidne kosti.
Kod prijeloma Le Fort I, pokretljiv je samo zubni luk gornje čeljusti zajedno s nepčanim nastavkom; kod prijeloma Le Fort II, pokretna je cijela gornja čeljust i nos, a kod prijeloma Le Fort III, pokretna je cijela gornja čeljust zajedno s nosom i zigomatičnim kostima. Navedena pokretljivost može biti jednostrana ili obostrana. Kod jednostranih prijeloma gornje čeljusti, pokretljivost fragmenta je manje izražena nego kod obostranih prijeloma.
Prijelomi gornje čeljusti, posebno duž Le Fort III linije, često su popraćeni oštećenjem baze lubanje, potresima mozga, modricama ili kompresijom mozga. Istovremeno oštećenje čeljusti i mozga često je posljedica teške i teške traume: udarca u lice teškim predmetom, kompresije, pada s velike visine. Stanje pacijenata s prijelomom gornje čeljusti značajno je pogoršano oštećenjem stijenki paranazalnih sinusa, nosnog dijela ždrijela, srednjeg uha, moždanih ovojnica, prednje lubanjske jame s nosnim kostima koje su u nju zabijene te stijenki frontalnog sinusa. Kao posljedica prijeloma stijenki ovog sinusa ili etmoidnog labirinta može doći do emfizema potkožnog tkiva u očnoj duplji, čelu i obrazu, što se manifestira karakterističnim simptomom krepitusa. Često se opaža gnječenje ili ruptura mekih tkiva lica.
 [ 1 ]
[ 1 ]
Simptomi frakture gornje čeljusti
Prijelomi baze lubanje popraćeni su simptomom "krvavih naočala", subkonjunktivalnom sufuzijom (natapanjem krvlju), retroaurikularnim hematomom (kod prijeloma srednje lubanjske jame), krvarenjem i posebno likvorejom iz uha i nosa, disfunkcijom kranijalnih živaca i općim neurološkim poremećajima. Najčešće su oštećene grane trigeminalnog, facijalnog i okulomotornog živca (gubitak osjetljivosti, poremećaj izraza lica, bol pri pomicanju očnih jabučica prema gore ili u strane itd.).
Brzina razvoja hematoma je od velike dijagnostičke važnosti: brza - ukazuje na njegovo lokalno podrijetlo, a spora - tijekom 1-2 dana - tipična je za neizravno, duboko krvarenje, tj. prijelom baze lubanje.
Dijagnoza prijeloma gornje čeljusti, u usporedbi s ozljedama donje čeljusti, složeniji je zadatak, budući da ih često prati brzo rastuće oticanje mekih tkiva (očni kapci, obrazi) i intratkivna krvarenja.
Najtipičniji simptomi prijeloma gornje čeljusti:
- produljenje ili spljoštenje srednjeg dijela lica zbog pomicanja poderane čeljusti prema dolje ili prema unutra (unatrag);
- bol pri pokušaju zatvaranja zuba;
- malokluzija;
- krvarenje iz nosa i usta.
Potonje je posebno izraženo kod prijeloma duž Le Fort III linije. Osim toga, često su impaktirani prijelomi gornje čeljusti, što otežava otkrivanje glavnog simptoma prijeloma bilo koje kosti - pomicanje fragmenata i njihovu patološku pokretljivost. U takvim slučajevima dijagnozi može pomoći spljoštenost srednje trećine lica, malokluzija i simptom stepenice, koji se otkriva palpacijom rubova orbita, zigomatičnih lukova i zigomatično-alveolarnih grebena (područje gdje se spajaju zigomatični nastavak gornje čeljusti i maksilarni nastavak zigomatične kosti) i uzrokovan je kršenjem integriteta tih koštanih formacija.
Kako bi se povećala točnost dijagnoze prijeloma gornje čeljusti, treba uzeti u obzir bol tijekom palpacije sljedećih točaka, koje odgovaraju područjima povećane rastezljivosti i kompresije kostiju:
- gornji nosni - u podnožju korijena nosa;
- donji nosni - u podnožju nosne pregrade;
- supraorbitalni - uz gornji rub očne duplje;
- ekstraorbitalni - na vanjskom rubu očne duplje;
- infraorbitalni - uz donji rub očne duplje;
- zigomatičan;
- lučno - na zigomatičnom luku;
- tuberkul - na tuberkulu gornje čeljusti;
- zigomatično-alveolarni - iznad područja 7. gornjeg zuba;
- pasji;
- palatin (točke se palpiraju sa strane usne šupljine).
Simptomi pokretljivosti fragmenata gornje čeljusti i "plutajućeg nepca" mogu se prepoznati na sljedeći način: liječnik prstima desne ruke hvata prednju skupinu zuba i nepce, a lijevu ruku stavlja na obraze izvana; zatim izvodi lagane ljuljačke pokrete naprijed-dolje i natrag. Kod impaktiranih prijeloma, pokretljivost fragmenta ne može se utvrditi na ovaj način. U tim slučajevima potrebno je palpirati pterigoidne nastavke sfenoidnih kostiju; u tom slučaju pacijent obično osjeća bol, posebno kod prijeloma duž Le Fort II i III linije, ponekad popraćenu nizom gore navedenih simptoma prijeloma baze lubanje, etmoidnog labirinta, nosnih kostiju, donjih stijenki orbita i zigomatičnih kostiju.
Kod pacijenata s ozljedama gornje čeljusti i frontalne kosti mogući su prijelomi stijenki maksilarnih sinusa, donje čeljusti i zigomatičnih kostiju, etmoidnog labirinta i nosne pregrade. Stoga se kod kombiniranih prijeloma baze lubanje, gornje čeljusti, zigomatičnih kostiju, nosne pregrade i suznih kostiju može javiti intenzivno suzenje i likvoreja iz nosa i ušiju.
Kombinacija prijeloma gornjih čeljusti s traumatskim oštećenjem drugih dijelova tijela u većini slučajeva klinički se manifestira posebno teškim sindromom međusobnog pogoršanja i preklapanja. Pacijente s takvom kombinacijom treba klasificirati kao žrtve s povećanim rizikom od razvoja općih septičkih komplikacija ne samo u maksilofacijalnoj regiji, već i u drugim žarištima oštećenja udaljene lokalizacije (kao posljedica metastaza infekcije), uključujući zatvorena koja nemaju izravnu anatomsku vezu s čeljustima, usnom šupljinom, licem.
Mnogi pacijenti s prijelomima gornje čeljusti doživljavaju određeni stupanj traumatskog neuritisa infraorbitalnih grana trigeminalnog živca; neke žrtve doživljavaju produljeno smanjenu električnu ekscitabilnost zuba na strani ozljede.
Od određenog dijagnostičkog značaja je otkrivanje palpacijom nepravilnosti na rubovima orbite (stepenaste izbočine), zigomatično-alveolarnih grebena, nazolabijalnih šavova, kao i promjena na rubovima gornje čeljusti tijekom radiografije u aksijalnoj i frontalnoj projekciji.
Posljedice prijeloma čeljusti
Ishod prijeloma čeljusti ovisi o mnogim čimbenicima: dobi i općem stanju žrtve prije ozljede, prisutnosti sindroma međusobnog pogoršanja, stanju okoliša u području stalnog boravka žrtve; posebno o prisutnosti neravnoteže mineralnih elemenata u vodi i hrani (GP Ruzin, 1995.). Dakle, prema GP Ruzinu, kod stanovnika različitih područja Ivano-Frankivske regije tijek prijeloma i priroda proučavanih metaboličkih procesa gotovo su identični i mogu se smatrati optimalnim, dok su u Amurskom kraju proces regeneracije koštanog tkiva i metaboličke reakcije sporiji. Učestalost i priroda komplikacija ovise o razdoblju prilagodbe pojedinca na ovom području. Pokazatelji koje je koristio: indeks upalnog odgovora (IRI), metabolički indeks (MI), indeks regeneracije (RI) - omogućuju analizu ukupnosti promjena proučavanih pokazatelja čak i u slučajevima kada promjene u svakom od njih ne prelaze fiziološke norme. Stoga, korištenje indeksa IVR, MI i RI omogućuje predviđanje tijeka prijeloma, razvoja upalno-infektivne komplikacije, izradu plana liječenja pacijenta kako bi se optimizirali metabolički procesi, spriječile komplikacije i pratila kvaliteta liječenja uzimajući u obzir karakteristike pacijenta i vanjske uvjete. Na primjer, za Ivano-Frankivsku regiju kritične vrijednosti indeksa su: IVR - 0,650, MI - 0,400, RI - 0,400. Ako se dobiju niže vrijednosti, potrebna je korektivna terapija. Metabolička optimizacija nije potrebna ako je IVR> 0,6755, MI> 0,528, RI> 0,550. Autor je utvrdio da se u različitim regijama vrijednosti indeksa mogu razlikovati ovisno o medicinsko-geografskim i biogeokemijskim uvjetima koji se moraju uzeti u obzir pri njihovoj analizi. Dakle, u Amurskom području te su vrijednosti niže nego u Ivano-Frankivskoj regiji. Zato je preporučljivo provesti procjenu IVR-a, MI-a i RI-a zajedno s kliničkim i radiološkim pregledom pacijenta u prva 2-4 dana nakon ozljede - kako bi se utvrdila početna razina regenerativnog potencijala i propisala potrebna korektivna terapija, 10.-12. dana - kako bi se razjasnilo provedeno liječenje, 20.-22. dana - kako bi se analizirali rezultati liječenja i predvidjele karakteristike rehabilitacije.
Prema GP Ruzinu, u regijama s hipo- i diskomfortnim stanjima, prisutnošću neravnoteže mineralnih komponenti i aminokiselinskog sastava proteina tijekom razdoblja prilagodbe, potrebno je u kompleks liječenja uključiti anabolike i adaptogene. Među svim fizičkim čimbenicima koje je on koristio, lasersko zračenje imalo je najizraženiji pozitivan učinak.
Na temelju svog istraživanja, autor sažima praktične preporuke kako slijedi:
- Preporučljivo je koristiti testove koji karakteriziraju uvjete metabolizma i reparativnog procesa: indeks upalnog odgovora (IRI), metabolički indeks (MI), indeks regeneracije (RI).
- Ako je IVR ispod 0,675, potrebno je koristiti osteotropne antibiotike; ako je IVR iznad 0,675, uz pravovremenu i adekvatnu imobilizaciju, antibiotska terapija nije indicirana.
- Ako su vrijednosti MI i RI manje od 0,400, potrebna je terapija koja uključuje kompleks lijekova i sredstava koji stimuliraju metabolizam proteina i minerala.
- Pri niskim vrijednostima IVR-a, upotreba lokalnih termalnih postupaka (UHF) je kontraindicirana dok se upalni fokus ne riješi ili ne isuši.
- Prilikom liječenja pacijenata s prijelomima donje čeljusti u nepovoljnim medicinsko-geografskim uvjetima, posebno tijekom razdoblja prilagodbe, treba propisati adaptogene, anabolike i antioksidanse.
- Kako bi se brzo riješio infiltrat i smanjilo trajanje boli, preporučljivo je koristiti lasersko zračenje u prvih 5-7 dana nakon ozljede.
- Za optimizaciju liječenja pacijenata s prijelomom donje čeljusti i smanjenje trajanja hospitalizacije potrebno je organizirati rehabilitacijske sobe i osigurati kontinuitet u svim fazama liječenja.
Uz pravovremenu predbolničku, medicinsku i specijaliziranu skrb, ishodi prijeloma čeljusti kod odraslih su povoljni. Na primjer, V. F. Chistyakova (1980.), koristeći kompleks antioksidansa za liječenje nekompliciranih prijeloma donje čeljusti, uspjela je smanjiti duljinu boravka pacijenata u bolnici za 7,3 bolesnička dana, a V. V. Lysenko (1993.), pri liječenju otvorenih prijeloma, tj. očito inficiranih oralnom mikroflorom, korištenjem intraoralnog aerosola nitazolne pjene, smanjio je postotak traumatskog osteomijelitisa za 3,87 puta, smanjujući i razdoblje upotrebe antibiotika. Prema K. S. Malikovu (1983.), pri usporedbi radiografske slike procesa reparativne regeneracije donje čeljusti s autoradiografskim indeksima, utvrđen je specifičan obrazac u metabolizmu minerala u kostima: povećanje intenziteta uključivanja radioaktivnog izotopa 32P i 45Ca u koštani regenerat oštećene donje čeljusti popraćeno je pojavom radiografskih područja kalcifikacije u završnim dijelovima fragmenata; Dinamika apsorpcije radiofarmaceutika odvija se u obliku dvije faze maksimalne koncentracije obilježenih spojeva 32P i 45Ca u zoni ozljede. Kako koštani fragmenti zacjeljuju kod prijeloma donje čeljusti, stupanj intenziteta uključivanja izotopa 32P, 45Ca u zonu ozljede se povećava. Maksimalna koncentracija osteotropnih radioaktivnih spojeva u završnim dijelovima fragmenata opaža se 25. dana nakon ozljede čeljusti. Akumulacija makro- i mikroelemenata u završnim dijelovima fragmenata donje čeljusti ima fazni karakter. Prvo povećanje koncentracije minerala opaža se 10.-25. dana, drugo 40.-60. dana. U kasnijim fazama reparativne regeneracije (120 dana), metabolizam minerala u zoni prijeloma počinje se postupno približavati normalnim parametrima, a do 360. dana se potpuno normalizira, što odgovara procesu konačne reorganizacije koštanog kalusa koji je spajao fragmente donje čeljusti. Autor je utvrdio da pravovremeno i ispravno anatomsko poravnanje fragmenata i njihova pouzdana kirurška fiksacija (na primjer, koštanim šavom) dovodi do ranog (25 dana) koštanog srastanja fragmenata donje čeljusti i obnove (nakon 4 mjeseca) normalne strukture novostvorenog koštanog tkiva, a njegovo proučavanje biokemijskim i spektralnim metodama istraživanja u usporedbi s morfološkim i autoradiografskim podacima pokazalo je da stupanj zasićenosti mikrostruktura kalusa mineralima postupno raste s povećanjem zrelosti koštanog tkiva.
U slučaju nepravovremene primjene složenog liječenja mogu se pojaviti gore navedene i druge upalne komplikacije (sinusitis, artritis, migrirajući granulom itd.), mogu se stvoriti lažni zglobovi, kozmetičko unakaženo lice, mogu se pojaviti poremećaji žvakanja i govora te se mogu razviti i druge neupalne bolesti koje zahtijevaju složeno i dugotrajno liječenje.
U slučajevima višestrukih prijeloma čeljusti kod starijih i senilnih osoba često se opaža odgođeno srastanje, pseudoartroza, osteomijelitis itd.
U nekim slučajevima, liječenje posttraumatskih komplikacija zahtijeva upotrebu složenih ortopedskih struktura u skladu s prirodom funkcionalnih i anatomsko-kozmetičkih poremećaja, kao i rekonstruktivne operacije (osteoplastika, refraktura i osteosinteza, artroplastika itd.).
Dijagnoza prijeloma gornje čeljusti
Rendgenska dijagnostika prijeloma maksilarne kosti često je vrlo teška, budući da rendgenske snimke u lateralnoj projekciji pokazuju superpoziciju dviju maksilarnih kostiju. Stoga se rendgenske snimke maksile obično snimaju samo u jednoj (sagitalnoj) projekciji (pregledna rendgenska snimka), pri čemu treba obratiti pozornost na konture zigomatičnog alveolarnog grebena, infraorbitalni rub i granice maksilarnih sinusa. Njihovo kršenje (prelom i cik-cak) ukazuje na prijelom maksilarne kosti.
U slučaju kraniofacijalne disjunkcije (prijelom duž Le Fort III linije), radiografija facijalnog skeleta u aksijalnoj projekciji je od velike pomoći u postavljanju dijagnoze. Posljednjih godina uspješno se koriste i tomografija i panoramska radiografija.
Posljednjih godina pojavile su se dijagnostičke tehnologije (računalna tomografija, magnetska rezonancija) koje omogućuju istovremenu dijagnozu oštećenja i lica i lubanje. Tako su Y. Raveh i sur. (1992.), T. Vellemin, I. Mario (1994.) podijelili prijelome frontalne, maksilarne, etmoidne kosti i orbite na dva tipa i jedan podtip - (1a). Tip I uključuje fronto-nazalno-etmoidne i medijalno-orbitalne prijelome bez oštećenja kostiju baze lubanje. Kod podtipa 1a tome se dodaju i oštećenje medijalne stijenke optičkog kanala i kompresija optičkog živca.
Tip II uključuje frontalno-nazalno-etmoidne i medijalno-orbitalne prijelome koji zahvaćaju bazu lubanje; u ovom slučaju oštećeni su unutarnji i vanjski dijelovi lica i kranijalne lubanje s intrakranijalnim pomakom stražnje stijenke frontalnog sinusa, prednjeg dijela baze lubanje, gornje stijenke orbite, temporalne i sfenoidne kosti te regije sella turcica; postoje rupture dura mater. Ovu vrstu ozljede karakterizira curenje cerebrospinalne tekućine, hernijalna protruzija moždanog tkiva iz prijelomne pukotine, stvaranje bilateralnog telekantusa sa širenjem interorbitalne regije te kompresija i oštećenje vidnog živca.
Takva detaljna dijagnostika složene kraniofacijalne traume omogućuje, 10-20 dana nakon ozljede, istovremenu usporedbu koštanih fragmenata baze lubanje i lica, što omogućuje smanjenje duljine boravka u bolnici za žrtve i broja komplikacija.
Što treba ispitati?
Kako ispitati?
Tko se može obratiti?
Pružanje pomoći žrtvama maksilofacijalne traume
Liječenje pacijenata s prijelomima čeljusti uključuje što brže vraćanje izgubljenog oblika i funkcije. Rješenje ovog problema uključuje sljedeće glavne faze:
- poravnanje pomaknutih fragmenata,
- pričvršćivanje na ispravno mjesto;
- stimulacija regeneracije koštanog tkiva u području prijeloma;
- sprječavanje različitih vrsta komplikacija (osteomijelitis, pseudoartroza, traumatski sinusitis, perimaksilarni flegmon ili apsces itd.).
Specijaliziranu skrb za prijelome čeljusti treba pružiti što je prije moguće (u prvim satima nakon ozljede), budući da pravovremeno repozicioniranje i fiksacija fragmenata pružaju povoljnije uvjete za regeneraciju kostiju i zacjeljivanje oštećenih mekih tkiva usne šupljine, a također pomažu u zaustavljanju primarnog krvarenja i sprječavanju razvoja upalnih komplikacija.
Organizacija pomoći unesrećenima s maksilofacijalnom traumom mora osigurati kontinuitet medicinskih mjera duž cijelog puta unesrećenog od mjesta događaja do medicinske ustanove s obveznom evakuacijom do odredišta. Opseg i priroda pružene pomoći mogu varirati ovisno o situaciji na mjestu događaja, lokaciji medicinskih centara i ustanova.
Razlikuje se između:
- prva pomoć, koja se pruža neposredno na mjestu događaja, u medicinskim postajama, a provode je žrtve (redoslijedom samopomoći ili uzajamne pomoći), bolničar ili medicinski instruktor;
- predmedicinska skrb koju pruža bolničar ili medicinska sestra, a usmjerena je na dopunu mjera prve pomoći;
- prva medicinska pomoć, koju treba pružiti, ako je moguće, unutar 4 sata od trenutka ozljede; provode je liječnici nespecijalisti (u seoskim okružnim bolnicama, medicinskim centrima i ambulantnim stanicama);
- kvalificirana kirurška skrb, koja se mora pružiti u medicinskim ustanovama najkasnije 12-18 sati nakon ozljede;
- specijalizirana skrb koja se mora pružiti u specijaliziranoj ustanovi unutar jednog dana nakon ozljede. Navedeni vremenski rokovi za pružanje različitih vrsta skrbi su optimalni.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Prva pomoć na mjestu događaja
Povoljni ishodi liječenja maksilofacijalnih ozljeda uvelike ovise o kvaliteti i pravovremenosti prve pomoći. Ne samo zdravlje, već ponekad i život unesrećenog, posebno u slučaju krvarenja ili gušenja, ovisi o njezinoj pravilnoj organizaciji. Često je jedna od glavnih značajki maksilofacijalnih ozljeda nesklad između vrste unesrećenog i težine ozljede. Potrebno je skrenuti pozornost stanovništva na ovu značajku provođenjem zdravstveno-obrazovnog rada (u sustavu Crvenog križa, tijekom nastave civilne zaštite).
Medicinska služba trebala bi posvetiti veliku pozornost obuci tehnika prve pomoći, posebno za radnike u onim industrijama gdje je učestalost ozljeda prilično visoka (rudarstvo, poljoprivreda itd.).
Prilikom pružanja prve pomoći unesrećenom s ozljedom lica na mjestu događaja, prije svega je potrebno unesrećenog postaviti u položaj koji sprječava gušenje, tj. položiti ga na bok, okrenuvši glavu prema ozljedi ili licem prema dolje. Zatim na ranu treba staviti aseptični zavoj. U slučaju kemijskih opeklina lica (kiselina ili lužina), potrebno je odmah oprati opečenu površinu hladnom vodom kako bi se uklonili ostaci tvari koje su uzrokovale opeklinu.
Nakon što je pružena prva pomoć na mjestu događaja (medicinski post), unesrećeni se evakuira u medicinsku stanicu, gdje prvu pomoć pruža srednje medicinsko osoblje.
Mnogi pacijenti s maksilofacijalnim ozljedama mogu samostalno doći do medicinskih centara koji se nalaze u blizini mjesta incidenta (zdravstveni centri tvornica, postrojenja). One žrtve koje se ne mogu samostalno kretati prevoze se u medicinske ustanove u skladu s pravilima za sprječavanje gušenja i krvarenja.
Prvu pomoć kod ozljeda maksilofacijalne regije mogu pružiti medicinski radnici srednjeg ranga pozvani na mjesto incidenta.
 [ 9 ]
[ 9 ]
Prva pomoć
Poput hitne pomoći, i pomoć koja spašava život pruža se na mjestu incidenta, u medicinskim postajama, zdravstvenim centrima, hitnoj pomoći i hitno-opstetričkim stanicama. U tom slučaju, napori bi trebali biti prvenstveno usmjereni na zaustavljanje krvarenja, sprječavanje gušenja i šoka.
Medicinski radnici srednje razine (zubni tehničar, bolničar, primalja, medicinska sestra) moraju poznavati osnove dijagnosticiranja ozljeda lica, elemente prve pomoći i specifičnosti transporta pacijenata.
Količina predbolničke skrbi ovisi o prirodi ozljede, stanju pacijenta, okruženju u kojem se ta skrb pruža i kvalifikacijama medicinskog osoblja.
Medicinsko osoblje mora utvrditi vrijeme, mjesto i okolnosti ozljede; nakon pregleda žrtve, postaviti preliminarnu dijagnozu i provesti niz terapijskih i preventivnih mjera.
Borba protiv krvarenja
Bogata mreža krvnih žila u maksilofacijalnoj regiji stvara povoljne uvjete za nastanak krvarenja kod ozljeda lica. Krvarenje se može pojaviti ne samo prema van ili u usnu šupljinu, već i u dubinu tkiva (latentno).
U slučaju krvarenja iz malih krvnih žila, rana se može tamponirati i primijeniti kompresivni zavoj (ako to ne uzrokuje prijetnju gušenjem ili pomicanjem fragmenata čeljusti). Kompresivni zavoj može se koristiti za zaustavljanje krvarenja kod većine ozljeda maksilofacijalne regije. U slučajevima ozljede velikih grana vanjske karotidne arterije (lingvalne, facijalne, maksilarne, površinske temporalne), privremeno krvarenje može se zaustaviti u hitnoj pomoći pritiskom prsta.
Prevencija asfiksije i metode borbe protiv nje
Prije svega, potrebno je pravilno procijeniti stanje pacijenta, obraćajući pozornost na prirodu njegovog disanja i položaj. U tom slučaju može se otkriti asfiksija, čiji mehanizam može biti različit:
- pomicanje jezika unatrag (iščašenje);
- zatvaranje lumena dušnika krvnim ugrušcima (opstruktivno);
- kompresija dušnika hematomom ili edematoznim tkivom (stenoza);
- zatvaranje ulaza u grkljan visećim režnjem mekog tkiva s nepca ili jezika (valvularno);
- aspiracija krvi, povraćenog sadržaja, zemlje, vode itd. (aspiracija).
Kako bi se spriječila asfiksija, pacijenta treba položiti u sjedeći položaj, lagano sagnutog prema naprijed i s glavom prema dolje; u slučaju teških višestrukih ozljeda i gubitka svijesti, leći na leđa, okrećući glavu prema ozljedi ili na stranu. Ako ozljeda dopušta, pacijenta se može položiti licem prema dolje.
Najčešći uzrok asfiksije je retrakcija jezika, koja nastaje kada je tijelo donje čeljusti, posebno brada, zgnječeno kod dvostrukih mentalnih prijeloma. Jedna od učinkovitih metoda suzbijanja ove (iščašene) asfiksije je fiksiranje jezika svilenom ligaturom ili probijanje zihernicom ili ukosnicom. Kako bi se spriječila opstruktivna asfiksija, potrebno je pažljivo pregledati usnu šupljinu i ukloniti krvne ugruške, strana tijela, sluz, ostatke hrane ili povraćanje.
Mjere protiv šoka
Navedene mjere trebaju prvenstveno uključivati pravovremeno zaustavljanje krvarenja, uklanjanje asfiksije i provedbu transportne imobilizacije.
Borba protiv šoka kod ozljeda maksilofacijalne regije uključuje cijeli niz mjera koje se provode u slučajevima šoka nastalog zbog ozljeda drugih dijelova tijela.
Kako bi se spriječila daljnja infekcija rane, potrebno je primijeniti aseptični (zaštitni) gazni zavoj (na primjer, pojedinačno pakiranje). Treba imati na umu da se kod prijeloma kostiju lica zavoj ne smije prejako zategnuti kako bi se izbjeglo pomicanje fragmenata, posebno kod prijeloma donje čeljusti.
Medicinskim radnicima srednjeg ranga zabranjeno je šivanje rana mekog tkiva u slučaju bilo kakvih ozljeda lica. U slučaju otvorenih rana maksilofacijalne regije, uključujući sve prijelome čeljusti unutar zubnog luka, u ovoj fazi pružanja pomoći obavezno je primijeniti 3000 AE Bezredkovog antitetanusnog seruma.
Za transportnu imobilizaciju primjenjuju se fiksirajući zavoji - obični gazni zavoj, zavoj nalik remenu, kružni zavoj, kruti zavoj za bradu ili standardni transportni zavoj koji se sastoji od zavoja za bradu i mekane kape za glavu.
Ako liječnik nema ova standardna sredstva, može koristiti običnu gazu (zavoj) Hipokratovu kapu u kombinaciji s gaznim zavojem tipa slinga; međutim, u slučajevima kada se pacijent prevozi na veliku udaljenost u specijaliziranu ustanovu, prikladnije je primijeniti gipsani zavoj tipa slinga.
Potrebno je jasno ispuniti uputnicu za medicinsku ustanovu, navodeći sve što je učinjeno pacijentu, te osigurati ispravan način prijevoza.
Ako pacijentova medicinska anamneza ukazuje na gubitak svijesti, pregled, pomoć i transport treba provoditi samo u ležećem položaju.
Oprema stanice prve pomoći mora uključivati sve što je potrebno za pružanje prve pomoći u slučaju ozljede lica, uključujući hranjenje i gašenje žeđi pacijenta (čaša za piće itd.).
U slučaju masovnog priljeva žrtava (kao posljedica nesreća, katastrofa i sl.), vrlo je važna njihova ispravna evakuacija i sortiranje pri transportu (od strane bolničara ili medicinske sestre), tj. utvrđivanje redoslijeda evakuacije i određivanje položaja žrtava tijekom transporta.
 [ 10 ]
[ 10 ]
Prva pomoć
Prvu medicinsku pomoć pružaju liječnici regionalnih, okružnih, seoskih okružnih bolnica, središnjih, okružnih i gradskih medicinskih zdravstvenih centara itd.
Glavni zadatak u ovom slučaju je pružiti pomoć koja spašava život: suzbiti krvarenje, gušenje i šok, provjeriti i, ako je potrebno, ispraviti ili zamijeniti prethodno nanesene zavoje.
Borba protiv krvarenja provodi se podvezivanjem krvnih žila u rani ili čvrstom tamponadacijom. U slučaju masovnog krvarenja iz "usne šupljine", koje se ne može zaustaviti konvencionalnim sredstvima, liječnik mora izvršiti hitnu traheotomiju i čvrsto tamponadirati usnu šupljinu i ždrijelo.
Ako se pojave znakovi gušenja, mjere liječenja određuju se uzrokom koji ju je izazvao. U slučaju asfiksije dislokacijom, jezik se šiva. Temeljit pregled usne šupljine i uklanjanje krvnih ugrušaka i stranih tijela uklanjaju prijetnju opstruktivne asfiksije. Ako se, unatoč naznačenim mjerama, asfiksija ipak razvije, indicirana je hitna traheotomija.
Antišokovne mjere provode se prema općim pravilima hitne kirurgije.
Zatim, u slučaju prijeloma čeljusti, potrebno je primijeniti fiksirajući zavoj kako bi se izvršila transportna (privremena) imobilizacija i dati pacijentu nešto za piće na uobičajeni način ili pomoću šalice za piće s gumenom cijevi pričvršćenom na izljev.
Metode privremene fiksacije fragmenata čeljusti
Trenutno postoje sljedeće metode privremene (transportne) imobilizacije fragmenata čeljusti:
- podbradnici;
- zavoj nalik na flaster ili ljepljivi flaster;
- intermaksilarna ligacija žicom ili plastičnim koncem;
- standardni set i drugi. na primjer, kontinuirana ligatura u obliku osmice, lingvalno-labijalna ligatura, ligatura Y. Galmosha, kontinuirana žičana ligatura prema Stoutu, Ridsonu, Obwegeseru, Elenku, koju je prilično dobro opisao Y. Galmosh (1975).
Izbor metode privremene imobilizacije fragmenata određen je mjestom prijeloma, njihovim brojem, općim stanjem žrtve i prisutnošću dovoljno stabilnih zuba za fiksiranje udlage ili zavoja.
U slučaju prijeloma alveolarnog nastavka gornje ili donje čeljusti, nakon poravnanja ulomaka, obično se koristi vanjski zavoj nalik gazi, pritišćući donju čeljust na gornju.
Kod svih prijeloma tijela gornje čeljusti, nakon što su fragmenti reponirani, na gornju čeljust se stavlja metalna udlaga-žlica AA Limberga ili se na donju čeljust primjenjuje zavoj nalik praćki.
Ako u gornjoj čeljusti nema zuba, na desni se postavlja obloga od stenta ili voska.
Ako pacijent ima proteze u ustima, one se koriste kao odstojnici između zubnih lukova, a dodatno se stavlja i zavoj nalik remenu. U prednjem dijelu plastičnih zubnih redova potrebno je rezačem napraviti rupu za izljev čašice za piće, drenažne cijevi ili žličice kako bi se osiguralo da pacijent može jesti.
Ako postoje zubi na obje čeljusti, tada se u slučaju prijeloma tijela donje čeljusti fragmenti učvršćuju intermaksilarnim ligaturnim zavojem, krutom standardnom remenom ili gipsanom udlagom koja se postavlja na donju čeljust i pričvršćuje na lubanjski svod.
U slučaju prijeloma u području kondilarnih nastavaka donje čeljusti koristi se intraoralna ligatura ili kruti zavoj s elastičnom trakcijom za kapu glave unesrećenog. U slučajevima prijeloma kondilarnih nastavaka s malokluzijom (otvoreno), donja čeljust se fiksira odstojnikom između posljednjih antagonizirajućih velikih kutnjaka. Ako na oštećenoj donjoj čeljusti nema zuba, proteze se mogu koristiti u kombinaciji s krutom remenom; ako nema proteza, koristi se kruti remen ili kružni gazni zavoj.
U slučaju kombiniranih prijeloma gornje i donje čeljusti koriste se gore opisane metode odvojene fiksacije fragmenata, na primjer, Rauer-Urbanskaya žlicasta udlaga u kombinaciji s ligaturnim vezanjem zuba na krajevima fragmenata donje čeljusti. Ligatura bi trebala prekrivati dva zuba na svakom fragmentu u obliku osmice. Ako ne postoji prijetnja intraoralnim krvarenjem, retrakcijom jezika, povraćanjem itd., može se koristiti kruta remen.
U fazi pružanja prve medicinske pomoći potrebno je pravilno odlučiti o vremenu i načinu prijevoza unesrećenog te, ako je moguće, odrediti svrhu evakuacije. U prisutnosti kompliciranih i višestrukih prijeloma kostiju lica preporučljivo je smanjiti broj "faza evakuacije" na minimum, šaljući takve pacijente izravno u stacionarne maksilofacijalne odjele republičkih, regionalnih i pokrajinskih (gradskih) bolnica, bolnica.
U slučaju kombinirane traume (osobito traume lubanje), pitanje prijevoza pacijenta treba odlučiti pažljivo, promišljeno i zajedno s nadležnim specijalistima. U tim slučajevima prikladnije je pozvati stručnjake iz regionalnih ili gradskih ustanova na konzultacije u seosku okružnu bolnicu nego tamo prevoziti pacijente s potresom mozga ili kontuzijom mozga.
Ako u lokalnoj bolnici postoji stomatolog, prva pomoć kod stanja poput neprodornih oštećenja mekih tkiva lica koja ne zahtijevaju primarnu plastičnu operaciju, prijeloma zuba, prijeloma alveolarnih nastavaka gornje i donje čeljusti, nekompliciranih pojedinačnih prijeloma donje čeljusti bez pomaka, prijeloma nosnih kostiju koji ne zahtijevaju repoziciju, iščašenja donje čeljusti koja su uspješno reponirana, opeklina lica prvog i drugog stupnja, može se nadopuniti elementima specijalizirane skrbi.
Pacijente s kombiniranom traumom lica, posebno ako postoji potres mozga, treba hospitalizirati u okružnim bolnicama. Prilikom odlučivanja o njihovom prijevozu u prvim satima nakon ozljede u specijalizirane odjele treba uzeti u obzir opće stanje pacijenta, vrstu prijevoza, stanje ceste i udaljenost do medicinske ustanove. Najprikladnijom vrstom prijevoza za ove pacijente može se smatrati helikopter, a ako su ceste u dobrom stanju, specijalizirana kola hitne pomoći.
Nakon pružanja prve pomoći u okružnoj bolnici, pacijenti s prijelomima gornje i donje čeljusti, višestrukim traumama kostiju lica kompliciranim traumom bilo koje lokalizacije, penetrirajućim i opsežnim oštećenjem mekih tkiva koje zahtijeva primarnu plastičnu operaciju upućuju se u specijalizirane odjele okružne, gradske ili regionalne bolnice. Pitanje gdje pacijenta treba poslati - u okružnu bolnicu (ako tamo postoje stomatolozi) ili na maksilofacijalni odjel najbliže bolnice - odlučuje se ovisno o lokalnim uvjetima.
Kvalificirana kirurška skrb
Kvalificiranu kiruršku skrb pružaju kirurzi i traumatolozi u ambulantama, traumatolozima, kirurškim ili traumatološkim odjelima gradskih ili okružnih bolnica. Treba je pružiti prije svega onim žrtvama kojima je potrebna zbog vitalnih indikacija. To uključuje pacijente sa znakovima šoka, krvarenja, akutnog gubitka krvi i asfiksije. Na primjer, ako u slučaju nezaustavljenog krvarenja iz velikih krvnih žila maksilofacijalne regije ili krvarenja koje se dogodilo u prethodnim fazama nije moguće pouzdano podvezati krvareću žilu, tada se podvezuje vanjska karotidna arterija na odgovarajućoj strani. U ovoj fazi skrbi sve žrtve s ozljedama maksilofacijalne regije podijeljene su u tri skupine.
Prva skupina - oni kojima je potrebna samo kirurška pomoć (ozljede mekog tkiva bez pravih defekata, opekline prvog i drugog stupnja, ozebline lica); za njih je ova faza liječenja posljednja.
Druga skupina - oni koji zahtijevaju specijalizirano liječenje (ozljede mekog tkiva koje zahtijevaju plastičnu operaciju; oštećenja kostiju lica; opekline trećeg i četvrtog stupnja i ozebline lica koje zahtijevaju kirurško liječenje); nakon hitne kirurške skrbi prevoze se u maksilofacijalne bolnice.
Treća skupina uključuje neprenosive žrtve, kao i osobe s kombiniranim ozljedama drugih dijelova tijela (posebno traumatskom ozljedom mozga), koje su vodeće po težini.
Jedan od razloga za ponovljeno kirurško liječenje rane je intervencija bez prethodnog rendgenskog pregleda. Ako postoji sumnja na prijelome kostiju lica, to je obavezno. Povećana regenerativna sposobnost tkiva lica omogućuje izvođenje kirurške intervencije uz maksimalno očuvanje tkiva.
Prilikom pružanja kvalificirane kirurške skrbi žrtvama II skupine koje će biti poslane u specijalizirane medicinske ustanove (u nedostatku kontraindikacija za prijevoz), kirurg mora:
- izvesti produljenu anesteziju mjesta prijeloma; ili još bolje - produljenu anesteziju cijele polovice lica, bilo metodom P. Yu. Stolyarenka (1987.): kroz injekciju igle ispod koštane izbočine na donjem rubu zigomatičnog luka na spoju temporalnog nastavka zigomatične kosti sa zigomatičnim nastavkom temporalne kosti;
- ubrizgati antibiotike u ranu, primijeniti antibiotike interno;
- izvršiti najjednostavniju transportnu imobilizaciju, na primjer, primijeniti standardni transportni zavoj;
- provjerite da nema krvarenja iz rane, gušenja ili prijetnje gušenjem tijekom prijevoza;
- pratiti primjenu antitetanusnog seruma;
- osigurati odgovarajući prijevoz do specijalizirane medicinske ustanove u pratnji medicinskog osoblja (odrediti vrstu prijevoza, položaj pacijenta);
- u priloženim dokumentima jasno navedite sve što je učinjeno pacijentu.
U slučajevima kada postoje kontraindikacije za slanje žrtve u drugu medicinsku ustanovu (III. skupina), pruža mu se kvalificirana pomoć na kirurškom odjelu uz sudjelovanje stomatologa iz bolnica ili klinika, koji su dužni
Opći kirurzi i traumatolozi, pak, moraju biti upoznati s osnovama pružanja pomoći u slučaju traume maksilofacijalne regije, pridržavati se principa kirurškog liječenja rana lica i poznavati osnovne metode transportne imobilizacije prijeloma.
Liječenje žrtava s kombiniranim ranama lica i drugih područja u kirurškoj (traumatološkoj) bolnici trebalo bi se odvijati uz sudjelovanje maksilofacijalnog kirurga.
Ako okružna bolnica ima maksilofacijalni odjel ili stomatološku ordinaciju, voditelj odjela (stomatolog) mora biti odgovoran za stanje i organizaciju traumatološke stomatološke skrbi u okrugu. Za ispravno evidentiranje maksilofacijalne traume, stomatolog mora uspostaviti kontakt s felderskim stanicama i okružnim bolnicama. Osim toga, treba provesti analizu rezultata liječenja pacijenata s traumom lica koji su bili u okružnim i regionalnim ustanovama.
Pacijenti sa složenim i kompliciranim ozljedama lica upućuju se na maksilofacijalni odjel ako je potrebna primarna plastična kirurgija mekih tkiva i koriste se najnovije metode liječenja prijeloma kostiju lica, uključujući primarno presađivanje kosti.
Specijalizirana hitna pomoć i daljnje liječenje prijeloma maksilarne kosti
Ova vrsta skrbi pruža se u stacionarnim maksilofacijalnim odjelima republičkih, regionalnih, pokrajinskih, gradskih bolnica, u klinikama za kiruršku stomatologiju medicinskih sveučilišta, istraživačkim institutima za stomatologiju, u maksilofacijalnim odjelima istraživačkih instituta za traumatologiju i ortopediju.
Prilikom prijema žrtava na odjel bolnice, preporučljivo je identificirati tri sortirne skupine (prema V. I. Lukjanenku):
Prva skupina - oni koji zahtijevaju hitne mjere, kvalificiranu ili specijaliziranu njegu u svlačionici ili operacijskoj sali: oni ranjeni u lice s kontinuiranim krvarenjem ispod zavoja ili usne šupljine; oni u stanju gušenja ili s nestabilnim vanjskim disanjem, nakon traheotomije s čvrstom tamponadom usne šupljine i ždrijela, oni u nesvjesnom stanju. Prvo se šalju u operacijsku salu ili svlačionicu na nosilima.
Druga skupina - oni koji zahtijevaju pojašnjenje dijagnoze i određivanje vodeće težine ozljede. To uključuje ranjenike s kombiniranim ozljedama čeljusti i lica, ORL organa, lubanje, organa vida itd.
Treća skupina - oni koji podliježu upućivanju odjelu u drugom prioritetu. Ova skupina uključuje sve žrtve koje nisu bile uključene u prve dvije skupine.
Prije početka kirurškog liječenja, žrtva mora biti klinički i radiološki pregledana. Na temelju dobivenih podataka određuje se opseg intervencije.
Kirurško liječenje, bez obzira je li rano, odgođeno ili kasno, treba biti hitno i, ako je moguće, potpuno, uključujući lokalnu plastičnu operaciju mekih tkiva, pa čak i presađivanje kosti donje čeljusti.
Kao što ističu AA Skager i TM Lurye (1982.), priroda regenerativne blasteme (osteogena, hondrogena, fibrozna, miješana) određena je oksibiotičkom aktivnošću tkiva u zoni prijeloma, u vezi s čime svi traumatski i terapijski čimbenici utječu na brzinu i kvalitetu reparativne osteogeneze uglavnom putem lokalne opskrbe krvlju. Kao posljedica ozljede uvijek postoje poremećaji cirkulacije lokalne (područje rane i prijeloma), regionalne (maksilofacijalno područje) ili opće (traumatski šok) prirode. Lokalni i regionalni poremećaji cirkulacije obično su dugotrajniji, posebno u nedostatku imobilizacije fragmenata i pojave upalnih komplikacija. Kao rezultat toga, reparativna reakcija tkiva je iskrivljena.
Uz adekvatnu opskrbu krvlju oštećenog područja, u uvjetima stabilnosti fragmenata, dolazi do primarnog, tzv. angiogenog stvaranja koštanog tkiva. U manje povoljnim vaskularno-regenerativnim uvjetima, koji se stvaraju uglavnom u nedostatku stabilnosti u području spoja fragmenata, stvara se vezivno tkivo, odnosno hrskavični, regenerat, tj. dolazi do "reparativne osteosinteze", posebno u nedostatku pravovremenog i ispravnog poravnanja fragmenata. Ovaj tijek reparativne regeneracije zahtijeva više tkivnih resursa i vremena. Može završiti sekundarnim koštanim srastanjem prijeloma, ali u tom slučaju, ožiljno vezivno tkivo s žarištima kronične upale ponekad perzistira dugo vremena ili ostaje zauvijek u području prijeloma, što se klinički može manifestirati u obliku pogoršanja traumatskog osteomijelitisa.
S gledišta optimizacije vaskularno-regenerativnog kompleksa, zatvorena repozicija i fiksacija fragmenata kostiju lica imaju prednost u odnosu na otvorenu osteosintezu sa širokim izlaganjem krajeva fragmenata.
Stoga sljedeći principi čine osnovu modernog liječenja prijeloma kostiju:
- savršeno točna usporedba fragmenata;
- dovođenje fragmenata duž cijele površine prijeloma u položaj čvrstog kontakta (slijepljenja);
- snažna fiksacija repozicioniranih fragmenata i njihovih kontaktnih površina, čime se eliminira ili gotovo eliminira svaka vidljiva pokretljivost između njih tijekom cijelog razdoblja potrebnog za potpuno zacjeljivanje prijeloma;
- održavanje pokretljivosti temporomandibularnih zglobova ako kirurg ima uređaj za ekstraoralnu repoziciju i fiksaciju fragmenata donje čeljusti.
To osigurava brže spajanje koštanih fragmenata. Poštivanje ovih načela osigurava primarno spajanje prijeloma i omogućuje kraća razdoblja liječenja pacijenata.
Dodatne opće i lokalne mjere liječenja svježih prijeloma kompliciranih upalom
Specijalizirana skrb za maksilofacijalne ozljede uključuje niz mjera usmjerenih na sprječavanje komplikacija i ubrzavanje regeneracije koštanog tkiva (fizioterapeutski tretmani, terapija vježbanjem, vitaminska terapija itd.). Svim pacijentima treba osigurati i potrebnu prehranu i pravilnu oralnu njegu. U velikim odjelima preporučuje se izdvajanje posebnih odjela za traumatizirane pacijente.
Kod svih vrsta pomoći potrebno je jasno i ispravno ispuniti medicinsku dokumentaciju.
Mjere za sprječavanje komplikacija uključuju primjenu antitetanusnog seruma, lokalnu primjenu antibiotika u preoperativnom razdoblju, sanaciju usne šupljine, privremenu imobilizaciju fragmenata (u mjeri u kojoj je to moguće). Važno je zapamtiti da se infekcija kod prijeloma unutar zubnog luka može pojaviti ne samo puknućem sluznice ili oštećenjem kože, već i u prisutnosti periapikalnih upalnih žarišta zuba smještenih u području prijeloma ili u njegovoj neposrednoj blizini.
Po potrebi, uz primjenu standardnog transportnog zavoja, provodi se intermaksilarna fiksacija ligaturnim vezanjem zuba.
Metoda anestezije odabire se ovisno o situaciji i broju primljenih pacijenata. Uz opće stanje pacijenta, potrebno je uzeti u obzir mjesto i prirodu prijeloma, kao i vrijeme koje se očekuje da će biti utrošeno na ortopedsku fiksaciju ili osteosintezu. U većini slučajeva prijeloma tijela i grane čeljusti (osim visokih prijeloma kondilnog nastavka, praćenih dislokacijom glave donje čeljusti), može se koristiti lokalna kondukcijska i infiltracijska anestezija. Kondukcijska anestezija najbolje se izvodi u području ovalnog otvora (ako je potrebno s obje strane) kako bi se isključile ne samo senzorne već i motorne grane mandibularnog živca. Potencirana lokalna anestezija je učinkovitija. Koristi se i produženi kondukcijski blok i njegova kombinacija s primjenom kalipsola u subnarkotskim dozama.
Da bi se odlučilo što učiniti sa zubom koji se nalazi izravno u prijelomnoj pukotini, potrebno je odrediti odnos njegovih korijena prema ravnini prijeloma. Moguća su tri položaja:
- lomna pukotina proteže se duž cijele bočne površine korijena zuba - od njegovog vrata do otvora vrha;
- vrh zuba nalazi se u prijelomnoj pukotini;
- Prijelomna pukotina prolazi koso u odnosu na vertikalnu os zuba, ali izvan njegove alveole, bez oštećenja parodonta i stijenki zubne alveole.
Treći položaj zuba je najpovoljniji u smislu prognoze konsolidacije (bez razvoja klinički primjetne upalne komplikacije), a prvi položaj je najmanje povoljan, budući da u tom slučaju dolazi do rupture sluznice desni na vratu zuba i zjapeće frakturne pukotine, što uzrokuje neizbježnu infekciju fragmenata čeljusti patogenom mikroflorom usne šupljine. Stoga je, čak i prije imobilizacije, potrebno ukloniti zube u prvom položaju, kao i slomljene, dislocirane, zdrobljene, uništene karijesom, komplicirane pulpitisom ili kroničnim parodontitisom. Nakon vađenja zuba preporučuje se izolacija zone prijeloma tamponiranjem alveole jodoformnom gazom. NM Gordiyuk i sur. (1990.) preporučuju tamponiranje alveola konzerviranim (u 2%-tnoj otopini kloramina) amnionom.
Vrlo je važno utvrditi prirodu mikroflore u području prijeloma i ispitati njezinu osjetljivost na antibiotike. Intaktni zubi na drugom i trećem mjestu mogu se uvjetno ostaviti u prijelomnoj pukotini, ali u tom slučaju kompleksno liječenje treba uključivati antibiotik i fizioterapiju. Ako se tijekom takvog liječenja pojave prvi klinički znakovi upale u području prijeloma, preostali zub se liječi konzervativno, puni se korijenski kanali, a ako su začepljeni, uklanjaju se.
Začeci zuba, zubi s neformiranim korijenom i još neiznikli zubi (posebno treći kutnjaci) u odsutnosti upale oko njih također se mogu uvjetno ostaviti u području prijeloma, jer, kako pokazuju naša iskustva i zapažanja drugih autora, dobrobit u području zuba ostavljenih u prijelomnoj pukotini, klinički utvrđena na dan otpusta pacijenta iz bolnice, često je varljiva, nestabilna, posebno u prvih 3-9 mjeseci nakon ozljede. To se objašnjava činjenicom da ponekad pulpa dvokorijenskih zuba koji se nalaze u području prijeloma, uz oštećenje mandibularnog vaskularno-živčanog snopa, prolazi kroz duboke upalno-distrofične promjene koje završavaju nekrozom. Kada je vaskularno-živčani snop jednokorijenskog zuba oštećen, u većini slučajeva opažaju se nekrotične promjene u pulpi.
Prema podacima različitih autora, očuvanje zuba u prijelomnoj pukotini moguće je samo kod 46,3% pacijenata, budući da se kod ostalih razvija parodontitis, resorpcija kosti, osteomijelitis. Istovremeno, zubni začeci i zubi s nepotpuno formiranim korijenom, očuvani pod uvjetom da nema znakova upale, imaju visoku održivost: nakon pouzdane imobilizacije fragmenata, zubi se nastavljaju normalno razvijati (u 97%) i pravovremeno nicaju, a električna podražljivost njihove pulpe dugoročno se normalizira. Zubi replantirani u prijelomnoj pukotini umiru u prosjeku kod polovice pacijenata.
Ako se, uz oštećenje maksilofacijalnog područja, pojavi potres mozga ili ozljeda mozga, disfunkcija krvožilnog sustava, dišnog i probavnog sustava itd., poduzimaju se potrebne mjere i propisuje se odgovarajuće liječenje. Često je potrebno pribjeći konzultacijama s raznim stručnjacima.
Zbog anatomske povezanosti kostiju lubanje i lica, u slučaju traume maksilofacijalne regije pate sve strukture kranijalnog dijela lubanje. Sila djelujućeg faktora u svom intenzitetu obično prelazi granicu elastičnosti i čvrstoće pojedinih kostiju lica. U takvim slučajevima oštećuju se susjedni i dublji dijelovi lica, pa čak i kranijalni dio lubanje.
Značajka kombinirane traume lica i mozga je da oštećenje mozga može nastati čak i bez udarca u moždani dio lubanje. Traumatska sila koja je uzrokovala prijelom kosti lica prenosi se izravno na susjedni mozak, uzrokujući neurodinamske, patofiziološke i strukturne promjene različitog stupnja. Stoga kombinirano oštećenje maksilofacijalne regije i mozga može biti uzrokovano utjecajem traumatskog agensa samo na facijalni dio lubanje ili istovremeno na facijalni i moždani dio lubanje.
Klinički, zatvorena kraniocerebralna ozljeda manifestira se općim cerebralnim i lokalnim simptomima. Opći cerebralni simptomi uključuju gubitak svijesti, glavobolju, vrtoglavicu, mučninu, povraćanje, amneziju, a lokalni simptomi uključuju disfunkciju kranijalnih živaca. Svi pacijenti s anamnezom potresa mozga zahtijevaju složeno liječenje kod neurokirurga ili neurologa. Nažalost, potres mozga u kombinaciji s traumom kostiju lica obično se dijagnosticira samo u slučajevima s izraženim neurološkim simptomima.
Komplikacije prijeloma čeljusti, prevencija i liječenje
Sve komplikacije koje proizlaze iz prijeloma čeljusti mogu se podijeliti na opće i lokalne, upalne i neupalne; prema vremenu nastanka dijele se na rane i udaljene (kasne).
Uobičajene rane komplikacije uključuju poremećaje psihoemocionalnog i neurološkog statusa, promjene u krvožilnom sustavu i drugim sustavima. Prevenciju i liječenje ovih komplikacija provode maksilofacijalni kirurzi zajedno s relevantnim specijalistima.
Među lokalnim ranim komplikacijama najčešće se opažaju disfunkcija žvačnog aparata (uključujući temporomandibularne zglobove), traumatski osteomijelitis (u 11,7% žrtava), gnojenje hematoma, limfadenitis, artritis, apscesi, flegmon, sinusitis, odgođena konsolidacija fragmenata itd.
Kako bi se spriječile moguće opće i lokalne komplikacije, preporučljivo je provesti novokainske trigemino-simpatičke i karotidne sinusne blokade, koje omogućuju isključivanje ekstracerebralnih refleksogenih zona, zbog čega se normalizira dinamika cerebrospinalne tekućine, disanje i moždana cirkulacija.
Trigemino-simpatička blokada izvodi se prema poznatoj metodi M. P. Žakova. Blokada karotidnog sinusa izvodi se na sljedeći način: ispod leđa žrtve koja leži na leđima, u razini lopatica, postavlja se jastuk, tako da je glava lagano zabačena unatrag i okrenuta u suprotnom smjeru. Igla se ubrizgava duž unutarnjeg ruba sternokleidomastoidnog mišića, 1 cm ispod razine gornjeg ruba hrskavice štitnjače (projekcija karotidnog sinusa). Kako igla napreduje, ubrizgava se novokain. Kada se probije fascija vaskularno-živčanog snopa, svladava se određeni otpor i osjeća se pulsiranje karotidnih sinusa. Ubrizgava se 15-20 ml 0,5% otopine novokaina.
S obzirom na povećani rizik od razvoja septičkih komplikacija kod pacijenata s oštećenjem maksilofacijalne regije, mozga i drugih dijelova tijela, potrebno je propisati velike doze antibiotika (nakon intradermalnog testa na individualnu toleranciju) već prvog dana nakon prijema u bolnicu.
Ako se pojave komplikacije iz dišnog sustava (koje su često uzrok smrti kod takvih pacijenata), indicirana je hormonska terapija i dinamičko rendgensko promatranje (uz uključivanje odgovarajućih stručnjaka). Specijaliziranu skrb za takve pacijente trebao bi pružiti maksilofacijalni kirurg odmah nakon što se unesrećeni izvedu iz šoka, ali najkasnije 24-36 sati nakon ozljede.
Različiti lokalni i opći nepovoljni čimbenici (infekcija usne šupljine i karijesnih zuba, gnječenje mekih tkiva, hematom, nedovoljno kruta fiksacija, iscrpljenost pacijenta zbog poremećaja normalne prehrane, psihoemocionalni stres, disfunkcija živčanog sustava itd.) doprinose pojavi upalnih procesa. Stoga je jedna od glavnih točaka liječenja žrtve poticanje procesa zacjeljivanja prijeloma čeljusti povećanjem regenerativnih sposobnosti pacijentovog tijela i sprječavanjem upalnih slojeva u području oštećenja.
Posljednjih godina, zbog povećane otpornosti stafilokokne infekcije na antibiotike, povećao se broj upalnih komplikacija kod ozljeda kostiju lica. Najveći broj komplikacija u obliku upalnih procesa javlja se kod prijeloma lokaliziranih u području kuta donje čeljusti. To se objašnjava činjenicom da se žvakaći mišići koji se nalaze s obje strane područja prijeloma refleksno kontrahiraju, prodiru u prazninu i bivaju uklješteni između ulomaka. Kao rezultat činjenice da je sluznica desni u području kuta donje čeljusti čvrsto srasla s periostom alveolarnog nastavka i pukne pri najmanjem pomicanju ulomaka, formiraju se stalno otvorena ulazna vrata za infekciju, kroz koja patogeni mikroorganizmi, slina, odljuštene epitelne stanice i mase hrane ulaze u koštanu prazninu. Tijekom gutanja, mišićna vlakna uklještena ulomcima se kontrahiraju, zbog čega dolazi do aktivnog protoka sline u dubinu koštane praznine.
Dokazi o povećanoj upali kostiju i mekih tkiva obično su brzo razvijajuća hiperemija kože, bol, infiltracija itd.
Razvoj komplikacija olakšavaju čimbenici poput parodontitisa (u 14,4% žrtava), odgođene hospitalizacije i nepravovremenog pružanja specijalizirane skrbi, starije dobi pacijenata, prisutnost kroničnih popratnih bolesti, loše navike (alkoholizam), smanjena reaktivnost tijela, netočna dijagnoza i odabir metode liječenja, disfunkcija perifernog živčanog sustava uslijed prijeloma (oštećenje grana trigeminalnog živca) itd.
Značajan faktor koji odgađa konsolidaciju fragmenata čeljusti je traumatski osteomijelitis, koji se, uz druge upalne procese, posebno često javlja u slučajevima kada je repozicioniranje i imobilizacija fragmenata provedena u kasnijoj fazi.
Potrebno je uzeti u obzir da svaka ozljeda uzrokuje upalnu reakciju oko rane. Bez obzira na vrstu štetnog agensa (fizički, kemijski, biološki), patogenetski mehanizmi razvoja upalnog procesa su isti i karakterizira ih kršenje mikrocirkulacije, oksidacijsko-redukcijski procesi i djelovanje mikroorganizama u oštećenim tkivima. U slučaju ozljeda, bakterijska kontaminacija rane je neizbježna. Težina gnojno-upalnog procesa ovisi o karakteristikama infektivnog agensa, imunobiološkom stanju pacijentovog tijela u trenutku unošenja patogena, stupnju vaskularnih i metaboličkih poremećaja tkiva na mjestu ozljede. Otpornost oštećenog tkiva na gnojnu infekciju je naglo smanjena, stvaraju se uvjeti za razmnožavanje patogena i manifestaciju njegovih patogenih svojstava, uzrokujući upalnu reakciju i imajući destruktivni učinak na tkiva.
Na mjestu djelovanja štetnog faktora stvaraju se optimalni uvjeti za aktivaciju proteolitičkih enzima oslobođenih iz mikroorganizama, zahvaćenih tkiva, leukocita i stvaranje medijatora koji stimuliraju upalu - histamina, serotonina, kinina, heparina, aktiviranih proteina itd., koji uzrokuju poremećaj mikrocirkulacije, transkapilarne izmjene, koagulacije krvi. Tkivne proteaze, produkti mikrobne aktivnosti, doprinose poremećaju oksidacijsko-redukcijskih procesa, odvajanju tkivnog disanja.
Nastalo nakupljanje nedovoljno oksidiranih produkata i razvoj tkivne acidoze dovodi do sekundarnih poremećaja mikrohemodinamike na mjestu ozljede i razvoja lokalnog nedostatka vitamina.
Posebno teško oštećenje procesa regeneracije tkiva opaža se kada se u njima pojavi nedostatak vitamina C, što dovodi do inhibicije sinteze kolagena vezivnog tkiva i zacjeljivanja rana; u ovom slučaju, sadržaj vitamina C značajno je smanjen u mlohavim granulacijama inficiranih rana.
Kod bilo koje ozljede, značajnu ulogu u ograničavanju upalnog procesa ima hemostatska reakcija, budući da stvaranje fibrinskog sloja i taloženje otrovnih tvari i mikroorganizama na njegovoj površini sprječava daljnje širenje patološkog procesa.
Dakle, s gnojnim komplikacijama ozljeda dolazi do zatvorenog lanca patoloških procesa koji potiču širenje infekcije i sprječavaju zacjeljivanje rana. Stoga je rana primjena različitih biološki aktivnih lijekova s protuupalnim, antimikrobnim, antihipoksičnim i reparativnim procesima koji stimuliraju učinke patogenetski opravdana kako bi se smanjile gnojne komplikacije i povećala učinkovitost kompleksnog liječenja.
Kijevski istraživački institut za ortopediju Ministarstva zdravstva Ukrajine proveo je istraživanje mehanizma djelovanja biološki aktivnih tvari i preporučio amben, galaskorbin, kalanhou i propolis za upotrebu kod gnojno-upalnih bolesti.
Za razliku od prirodnih inhibitora proteolize (trasilol, kontrikal, iniprol, calol, gordoks, pantrupin), amben lako prodire u sve stanične membrane i može se lokalno koristiti kao 1%-tna otopina, intravenski ili intramuskularno u dozi od 250-500 mg svakih 6-8 sati. Unutar 24 sata lijek se izlučuje nepromijenjen putem bubrega. Kada se primjenjuje lokalno, dobro prodire u tkiva i potpuno neutralizira fibrinolizu tkiva oštećenih tkiva unutar 10-15 minuta.
Kod gnojno-upalnih komplikacija prijeloma čeljusti uspješno se koristi amoksiklav - kombinacija klavulanske kiseline s amoksicilinom, koja se primjenjuje intravenski u dozi od 1,2 g svakih 8 sati ili oralno u dozi od 375 mg 3 puta dnevno tijekom 5 dana. Za pacijente koji su podvrgnuti elektivnoj operaciji, lijek se propisuje intravenski u dozi od 1,2 g jednom dnevno ili oralno u istim dozama.
Biološka aktivnost galaskorbina značajno premašuje aktivnost askorbinske kiseline zbog prisutnosti askorbinske kiseline u pripravku u kombinaciji s tvarima s P-vitaminskom aktivnošću (polifenoli). Galaskorbin potiče nakupljanje askorbinske kiseline u organima i tkivima, zadebljuje vaskularnu stijenku, stimulira procese zacjeljivanja rana, ubrzava regeneraciju mišićnog i koštanog tkiva te normalizira oksidacijsko-redukcijske procese. Galaskorbin se koristi oralno u dozi od 1 g 4 puta dnevno; lokalno - u 1-5% svježe pripremljenim otopinama ili u obliku 5-10% masti.
Propolis sadrži 50-55% biljnih smola, 30% voska i 10-18% eteričnih ulja; uključuje razne balzame, sadrži cimetnu kiselinu i alkohol, tanine; bogat je mikroelementima (bakar, željezo, mangan, cink, kobalt itd.), antibiotskim tvarima i vitaminima skupina B, E, C, PP, P i provitaminom A; ima analgetski učinak. Njegov antibakterijski učinak je najizraženiji. Antimikrobna svojstva propolisa utvrđena su u odnosu na niz patogenih gram-pozitivnih i gram-negativnih mikroorganizama, dok je uočena njegova sposobnost povećanja osjetljivosti mikroorganizama na antibiotike, promjene morfoloških, kulturoloških i tinktorijskih svojstava različitih sojeva. Pod utjecajem propolisa, rane se brzo čiste od gnojnog i nekrotičnog pokrova. Koristi se u obliku masti (33 g propolisa i 67 g lanolina) ili sublingvalno - u obliku tableta (0,01 g) 3 puta dnevno.
Preporučuju se i druge mjere za sprječavanje upalnih komplikacija i poticanje osteogeneze. Neke od njih navedene su u nastavku:
- Primjena antibiotika (uzimajući u obzir osjetljivost mikroflore) u meka tkiva koja okružuju područje otvorenog prijeloma, počevši od prvog dana liječenja. Lokalna primjena antibiotika omogućuje smanjenje broja komplikacija za više od 5 puta. Kada se antibiotici primjenjuju u kasnijoj fazi (6.-9. dana i kasnije), broj komplikacija se ne smanjuje, ali se ubrzava uklanjanje već razvijene upale.
- Intramuskularna primjena antibiotika ako je indicirano (povećanje infiltrata, povišena tjelesna temperatura itd.).
- Lokalna UHF terapija od 2. do 12. dana od trenutka ozljede (10-12 minuta dnevno), opće kvarcno zračenje od 2. do 3. dana (oko 20 postupaka), elektroforeza kalcijevog klorida na području prijeloma - od 13. do 14. dana do kraja liječenja (do 15-20 postupaka).
- Oralna primjena multivitamina i 5%-tne otopine kalcijevog klorida (jedna žlica tri puta dnevno s mlijekom); askorbinska kiselina i tiamin su posebno korisni.
- Kako bi se ubrzalo srastanje fragmenata, OD Nemsadze (1991.) preporučuje dodatnu upotrebu sljedećih lijekova: anabolički steroid (na primjer, nerobol per os, 1 tableta 3 puta dnevno tijekom 1-2 mjeseca, ili retabolil 50 mg intramuskularno jednom tjedno tijekom 1 mjeseca); 1%-tna otopina natrijevog fluorida, 10 kapi 3 puta dnevno tijekom 2-3 mjeseca; proteinski hidrolizat (hidrolizin, kazein hidrolizat) tijekom 10-20 dana.
- Kako bi se smanjio grč krvnih žila u zoni prijeloma (koji, prema A. I. Elyashevu (1939.), traje 1-1,5 mjeseci i inhibira stvaranje kostiju), kao i ubrzalo konsolidaciju fragmenata, O. D. Nemsadze (1985.) predlaže intramuskularnu primjenu antispazmodičkih lijekova (gangleron, dibazol, papaverin, trental itd.) 3 dana nakon ozljede tijekom 10-30 dana.
- Intramuskularna primjena lizozima 100-150 mg dva puta dnevno tijekom 5-7 dana.
- Upotreba kompleksa antioksidansa (tokoferol acetat, flakumin, askorbinska kiselina, cistein, ekstrakt eleuterokoka ili acemin).
- Primjena lokalne hipotermije prema tehnici koju je opisao AS Komok (1991.), pod uvjetom da se koristi poseban uređaj za lokalnu hipotermiju u maksilofacijalnom području; omogućuje održavanje temperaturnog režima ozlijeđenih tkiva, uključujući i donju čeljusnu kost, u rasponu od +30°C - +28°C; zbog uravnoteženog hlađenja tkiva pomoću vanjske i intraoralne komore, temperatura cirkulirajuće rashladne tekućine može se smanjiti na +16°C, što postupak čini dobro podnošljivim i omogućuje njegov nastavak dulje vrijeme. AS Komok navodi da smanjenje lokalne temperature tkiva u zoni prijeloma donje čeljusti na razine: na koži +28°C, sluznici obraza +29°C i sluznici alveolarnog nastavka donje čeljusti +29,5°C - pomaže u normalizaciji protoka krvi, uklanjanju venske kongestije, oteklina, sprječava razvoj krvarenja i hematoma te uklanja bolne reakcije. Slojevita, jednolična, umjerena hipotermija tkiva u načinu hlađenja od +30°C - +28°C tijekom sljedećih 10-12 sati nakon imobilizacije dvostruke čeljusti u kombinaciji s lijekovima omogućuje normalizaciju protoka krvi u tkivima do trećeg dana, uklanjanje temperaturnih reakcija i upalnih pojava te uzrokuje izražen analgetski učinak.
Istovremeno, AS Komok također naglašava složenost ove metode, budući da, prema njegovim podacima, samo kompleks elektrofizioloških metoda, uključujući elektrotermometriju, reografiju, reodermatometriju i elektroalgesimetriju, omogućuje prilično objektivnu procjenu protoka krvi, izmjene topline i inervacije u ozlijeđenim tkivima te dinamiku promjena tih pokazatelja pod utjecajem provedenog tretmana.
Prema VP Korobovu i suradnicima (1989.), korekcija metaboličkih pomaka u krvi kod prijeloma donje čeljusti može se postići ili ferramidom ili (što je još učinkovitije) koamidom, koji potiče ubrzano spajanje koštanih fragmenata. U slučaju akutnog traumatskog osteomijelitisa, apsces se otvara i ispire prijelomna pukotina; poželjna je i frakcijska autohemoterapija - reinfuzija krvi ozračene ultraljubičastim zrakama 3-5 puta uz aktivnu protuupalnu antiseptičku terapiju prema općeprihvaćenoj shemi; U fazi kronične upale preporučuje se aktiviranje regeneracije kostiju prema sljedećoj shemi: levamisol (150 mg oralno jednom dnevno tijekom 3 dana; pauza između ciklusa je 3-4 dana; postoje 3 takva ciklusa), ili T-aktivin potkožno (0,01%, 1 ml tijekom 5 dana), ili izlaganje helij-neonskom laseru na biološki aktivne točke lica i vrata (10-15 s po točki sa snagom svjetlosnog toka ne većom od 4 mW tijekom 10 dana). Nakon pojave ukočenosti u zoni prijeloma, propisana je dozirana mehanoterapija i drugi opći biološki učinci. Prema autorima, trajanje stacionarnog liječenja smanjuje se za 10-12 dana, a privremena invalidnost - za 7-8 dana.
Za prevenciju ili liječenje traumatskog osteomijelitisa čeljusti predložena su mnoga druga sredstva i metode, kao što su suspenzija demineralizirane kosti, aerosol Nitazol, stafilokokni anatoksin s autolognom krvlju, vakuumska aspiracija sadržaja prijelomne pukotine i ispiranje koštane rane pod tlakom mlazom 1%-tne otopine dioksidina; imunokorektivna terapija. EA Karasyunok (1992.) izvještava da su on i njegovi suradnici eksperimentalno proučavali i klinički dokazali preporučljivost korištenja, uz racionalnu antibiotsku terapiju, 25%-tne otopine acemina oralno u dozi od 20 ml 2 puta dnevno tijekom 10-14 dana, kao i sondiranje područja prijeloma uređajem UPSK-7N u kontinuiranom labilnom načinu rada, te uvođenje 10%-tne otopine linkomicin hidroklorida elektroforezom. Primjena ove tehnike rezultirala je smanjenjem komplikacija s 28% na 3,85% i smanjenjem privremene invalidnosti za 10,4 dana.
R. 3. Ogonovsky, IM Got, OM Sirii, I. Ya. Lomnitsky (1997.) preporučuju korištenje stanične kseno-brefotransplantacije u liječenju dugotrajnih nezacjeljujućih prijeloma čeljusti. U tu svrhu, suspenzija devitaliziranih stanica koštane srži 14-dnevnih embrija unosi se u prijelomnu pukotinu. 12.-14. dana autori su primijetili zadebljanje periostalnog koštanog kalusa, a 20.-22. dana početak stabilne konsolidacije prijeloma koji nije zacijelio tijekom 60 dana imobilizacije. Metoda omogućuje izbjegavanje ponovljenih kirurških zahvata.
Domaća i strana literatura obiluje drugim prijedlozima, koji su, nažalost, trenutno dostupni samo liječnicima koji rade u klinikama dobro opremljenim potrebnom opremom i lijekovima. No, svaki liječnik trebao bi imati na umu da postoje i druga, pristupačnija sredstva za sprječavanje komplikacija u liječenju prijeloma kostiju lica. Na primjer, ne treba zaboraviti da tako jednostavan postupak kao što je elektroforeza kalcijevog klorida (uvođenje 40%-tne otopine iz anode strujom od 3 do 4 mA) potiče brzo zbijanje formirajućeg koštanog kalusa. U slučaju komplikacije prijeloma upalom, uz antibiotsku terapiju, preporučljivo je koristiti alkoholno-novokainsku blokadu (0,5% otopina novokaina u 5% alkoholu). Kompleksno liječenje prema opisanoj shemi omogućuje smanjenje vremena imobilizacije fragmenata za 8-10 dana, a u slučaju prijeloma kompliciranih upalnim procesom - za 6-8 dana.
Značajno smanjenje razdoblja hospitalizacije uočili smo uvođenjem 0,2 ml osteogenog citotoksičnog seruma (stimoblast) u izotoničnoj otopini natrijevog klorida (razrjeđenje 1:3) u područje prijeloma. Serum je primijenjen 3., 7. i 11. dana nakon ozljede.
Neki autori preporučuju uključivanje mikrovalne i UHF terapije u kombinaciji s općim ultraljubičastim zračenjem i elektroforezom kalcijevog klorida u kompleksno liječenje kako bi se ubrzala konsolidacija fragmenata čeljusti, a VP Pyurik (1993.) preporučuje korištenje interfragmentne injekcije stanica koštane srži pacijenta (brzinom od 1 mm3 stanica po 1 cm2 površine prijeloma kosti).
Na temelju mehanizma razvoja upalnih komplikacija prijeloma u području kutova donje čeljusti, njihova prevencija zahtijeva što raniju imobilizaciju koštanih fragmenata u kombinaciji s ciljanom protuupalnom terapijom lijekovima. Konkretno, nakon tretiranja usne šupljine otopinom furacilina (1:5000), treba provesti infiltracijsku anesteziju u području prijeloma 1%-tnom otopinom novokaina (s kožne strane) te, nakon što se uvjerite da je igla u prijelomnoj pukotini (krv ulazi u špricu, a anestetik u usta), više puta isprati (otopinom furacilina) sadržaj iz pukotine u usnu šupljinu kroz oštećenu sluznicu (LM Vartanyan).
Prije imobilizacije fragmenata čeljusti rigidnim intermaksilarnim pričvršćivanjem (trakcijom) ili najmanje traumatskom (perkutanom) metodom osteosinteze Kirschnerovom žicom, preporučuje se infiltracija mekih tkiva u području prijeloma mandibularnog kuta otopinom antibiotika širokog spektra. Nanošenje značajnije traume (na primjer, izlaganje kuta čeljusti i nanošenje koštanog šava) je nepoželjno, jer doprinosi intenziviranju započetog upalnog procesa.
U prisutnosti razvijenog traumatskog osteomijelitisa, nakon sekvestrektomije, prijelom se može fiksirati metalnim pinovima umetnutim transfokalno (kroz prijelomnu pukotinu), ali učinkovitija je fiksacija fragmenata donje čeljusti vanjskim ekstrafokalnim kompresijskim uređajima, koji kod prijeloma kompliciranih traumatskim osteomijelitisom (u akutnoj fazi tijeka) osiguravaju konsolidaciju unutar uobičajenog vremenskog okvira (ne duljeg od zacjeljivanja svježih prijeloma) i pomažu u zaustavljanju upalnog procesa zbog činjenice da se kompresija provodi bez prethodne intervencije u leziju. Ekstrafokalna fiksacija fragmenata omogućuje potrebnu kiruršku intervenciju u budućnosti (otvaranje apscesa, flegmona, uklanjanje sekvestara itd.) bez narušavanja imobilizacije.
Traumatski osteomijelitis gotovo uvijek ima spor tijek, ne utječe značajno na opće stanje pacijenta. Dugotrajno oticanje mekih tkiva u zoni prijeloma povezano je s kongestijom, periostalnom reakcijom i infiltracijom limfnih čvorova. Odbacivanje koštanih sekvestara iz prijelomne pukotine događa se sporo; njihova veličina je obično beznačajna (nekoliko milimetara). Povremeno su moguća pogoršanja osteomijelitisa, periostitisa i limfadenitisa s nastankom perimandibularnih apscesa, flegmona i adenoflegmona. U tim slučajevima potrebno je disecirati tkiva kako bi se evakuirao gnoj, drenirala rana i propisali antibiotici.
U kroničnom stadiju osteomijelitisa preporučljivo je koristiti kompresijsko zbližavanje fragmenata čeljusti ili propisati pentoksil 0,2-0,3 g 3 puta dnevno tijekom 10-14 dana (i nakon zubne udlage i nakon perkutane osteosinteze) ili ubrizgati (kroz Dufour iglu) 2-3 ml suspenzije liofiliziranog fetalnog alobonskog praha u prijelomnu pukotinu. Preporučuje se jednokratno ubrizgavanje suspenzije, pod lokalnom anestezijom, 2-3 dana nakon repozicije i fiksacije fragmenata, tj. kada zacijeljena rana na desnima sprječava curenje suspenzije u usnu šupljinu. Zahvaljujući ovoj taktici, intermaksilarna trakcija može se ukloniti, kako kod jednostrukih tako i kod dvostrukih prijeloma, 6-7 dana ranije nego inače, smanjujući ukupno trajanje invaliditeta u prosjeku za 7-8 dana. Ekstraoralna injekcija 5-10 ml 10%-tne otopine alkohola u 0,5%-tnoj otopini novokaina u područje prijeloma također ubrzava kliničku konsolidaciju fragmenata za 5-6 dana i smanjuje trajanje invaliditeta u prosjeku za 6 dana. Primjena alokosteuma i pentoksila omogućuje značajno smanjenje broja upalnih komplikacija.
Postoje podaci o učinkovitosti korištenja raznih drugih metoda i sredstava za stimulaciju osteogeneze (u području traumatskog osteomijelitisa): fokalni dozirani vakuum, ultrazvučna ekspozicija, magnetska terapija prema N.A. Berezovskoj (1985.), električna stimulacija; niskointenzivno zračenje helij-neonskog lasera uzimajući u obzir stadij posttraumatskog procesa; lokalna terapija kisikom i trostruko, četverostruko rendgensko zračenje u dozama od 0,3-0,4 funte (s izraženim znakovima akutne upale, kada je potrebno ublažiti oticanje i infiltraciju ili ubrzati stvaranje apscesa, ublažiti simptome boli i stvoriti povoljne uvjete za zacjeljivanje rana); tirokalcitonin, ektericid u kombinaciji s askorbinskom kiselinom, nerobol u kombinaciji s proteinskim hidrolizatom, fosfrenom, gemostimulinom, fluoridnim pripravcima, osteogenim citotoksičnim serumom, karbostimulinom, retabolilom, eleuterokokom; uključivanje paste "Ocean" od krila itd. u prehranu pacijenta. U stadiju kroničnog traumatskog osteomijelitisa nakon nekrektomije, neki autori koriste radioterapiju u dozi od 0,5-0,7 graya (5-7 zračenja) kako bi uklonili lokalne znakove pogoršanja upalnog procesa, ubrzali čišćenje rane od nekrotičnih masa, poboljšali san, apetit i opće dobrostanje pacijenata. Dobri rezultati kod traumatskog osteomijelitisa donje čeljusti postižu se u slučaju kombinacije sekvestrektomije s radikalnim liječenjem koštane rane, popunjavanjem koštanog defekta brefobonom i krutom imobilizacijom fragmenata čeljusti.
Kada se prijelom kombinira s parodontitisom, upalne pojave u mekim tkivima područja prijeloma su posebno izražene. Takvi pacijenti primljeni 3.-4. dana imaju izražen gingivitis, krvarenje desni, neugodan zadah iz usta i gnojni iscjedak iz patoloških džepova. Konsolidacija prijeloma kod parodontitisa je dulja. U takvim slučajevima preporučuje se provođenje kompleksnog liječenja parodontitisa uz liječenje prijeloma.
Fizikalna terapija ima veliku važnost u liječenju prijeloma donje čeljusti. Aktivne vježbe za žvačne mišiće (s minimalnim opsegom pokreta), mišiće lica i jezik mogu se započeti 1-2 dana nakon imobilizacije jednočeljusnom zubnom udlagom ili koštanim ekstraoralnim aparatom. Kod intermaksilarne trakcije mogu se koristiti opće toničke vježbe, vježbe za mišiće lica i jezik te vježbe za voljnu napetost žvačnih mišića od 2.-3. dana nakon prijeloma (splinting) do uklanjanja gumene trakcije. Nakon primarne konsolidacije prijeloma i uklanjanja intermaksilarne gumene trakcije propisuju se aktivne vježbe za donju čeljust.
Poremećaj protoka krvi u području žvačnih mišića dovodi do smanjenja intenziteta mineralizacije regenerata u kutnoj pukotini prijeloma (VI Vlasova, IA Lukyanchikova), što je ujedno i uzrok čestih upalnih komplikacija. Pravovremeno propisani režim tjelesne aktivnosti (terapijske vježbe) značajno poboljšava elektromiografske, gnatodinometrijske i dinamometrijske indekse funkcije žvačnih mišića. Rano funkcionalno opterećenje alveolarnih nastavaka pomoću gingivalnih udlaga-proteza koje se koriste kod prijeloma unutar zubnog luka (u prisutnosti jednog bezubog fragmenta koji se može ručno reponirati i držati bazom udlage-proteze, kao i u slučajevima kruto stabilne imobilizacije pomoću osteosinteze) također pomaže u smanjenju razdoblja nesposobnosti za rad u prosjeku za 4-5 dana. Kada se u kompleks terapijskih mjera uključe funkcionalna žvakaća opterećenja, regenerat se brže restrukturira, obnavlja svoju histološku strukturu i funkciju, a istovremeno zadržava svoj anatomski oblik.
Za smanjenje stupnja hipodinamskih poremećaja u žvačnim mišićima i u području prijeloma donje čeljusti, moguće je koristiti metodu bioelektrične stimulacije (uobičajenu u općoj traumatologiji, sportskoj i svemirskoj medicini) temporoparijetalnih i žvačnih mišića pomoću uređaja Myoton-2. Postupci se provode svakodnevno 5-7 minuta tijekom 15-20 dana, počevši od 1. do 3. dana nakon imobilizacije. Električna stimulacija dovodi do kontrakcije navedenih mišića bez pojave pokreta u temporomandibularnim zglobovima; zbog toga se brže obnavlja cirkulacija krvi i neurorefleksne veze u maksilofacijalnom području, a očuvava se mišićni tonus. Sve to također pomaže u smanjenju razdoblja konsolidacije prijeloma.
Prema VI Chirkinu (1991.), uključivanje višekanalne biokontrolirane proporcionalne električne stimulacije temporalnih, žvačnih mišića i mišića koji spuštaju donju čeljust u uobičajeni kompleks rehabilitacijskih mjera u subpragovnom i terapijskom načinu rada kod pacijenata s jednostranom traumom omogućilo je do 28. dana potpuno obnavljanje opskrbe krvlju tkiva, povećanje volumena otvaranja usta na 84%, a amplitude M-odgovora na 74% u usporedbi s normom. Uspjelo je normalizirati funkciju žvakanja, a pacijenti su provodili jednako vremena i koristili isti broj žvakaćih pokreta za žvakanje uzoraka hrane kao i zdrave osobe.
Kod pacijenata s bilateralnom kirurškom traumom žvačnih mišića, postupci višekanalne biokontrolirane proporcionalne električne stimulacije u subpragovnom, terapijskom i trenažnom načinu rada mogu se započeti od rane faze (7-9 dana nakon operacije), što osigurava pozitivne promjene u opskrbi krvlju zone ozljede, što dokazuju rezultati reografskih studija, koje su do trenutka uklanjanja udlaga dosegle normu.
Volumen otvaranja usta mogao se povećati na 74%, amplituda M-odgovora također se povećala na 68%. Žvakaća funkcija gotovo se normalizirala, prema funkcionalnoj elektromiografiji, čiji su pokazatelji dosegli razinu prosječnih pokazatelja zdravih osoba. Autor smatra da su metoda višekanalne reovazofaciografije, stimulacijske elektromiografije žvačnih mišića, registracija parodontomuskularnog refleksa i metoda višekanalne funkcionalne elektromiografije sa standardnim uzorcima hrane najobjektivnije u proučavanju žvačnog sustava i mogu biti metode izbora u pregledu pacijenata s prijelomima čeljusti i kirurškim (operativnim) traumama žvačnih mišića.
Postupci višekanalne biokontrolirane proporcionalne električne stimulacije žvačnih mišića u tri načina rada prema metodi koju preporučuje autor omogućuju početak funkcionalnog rehabilitacijskog liječenja od rane faze. Ova vrsta liječenja najbolje odgovara prirodnoj funkciji žvačnog sustava, dobro je dozirana i kontrolirana, što pruža najviše rezultate obnove funkcije do danas i omogućuje smanjenje ukupnog vremena onesposobljenosti pacijenata za 5-10 dana.
Problem liječenja i rehabilitacije pacijenata s prijelomima donje čeljusti, praćenim oštećenjem donjeg alveolarnog živca, zaslužuje posebnu pozornost. Prema SN Fedotovu (1993.), oštećenje donjeg alveolarnog živca dijagnosticirano je kod 82,2% žrtava s prijelomom donje čeljusti, od čega je 28,3% bilo blago, 22% umjereno, a 31,2% teško. Blage ozljede uključuju one kod kojih je reakcija svih zuba na strani prijeloma bila unutar 40-50 μA, a blaga hipestezija uočena je u području kože brade i sluznice usne šupljine; umjerena kategorija uključuje reakciju zuba do 100 μA. S reakcijom preko 100 μA i djelomičnim ili potpunim gubitkom osjetljivosti mekih tkiva, oštećenje se smatra teškim. Istodobno, neurološki poremećaji kod prijeloma kostiju lica i njihovo liječenje u praktičnoj medicini do danas nisu dobili dovoljno pažnje. Dubina oštećenja živaca, prema SN Fedorovu, još se više povećava kirurškim metodama spajanja fragmenata. Kao rezultat toga razvijaju se dugotrajni senzorni poremećaji, neurotrofični destruktivni procesi u koštanom tkivu, usporavanje fuzije fragmenata, smanjenje žvakaće funkcije i jaka bol.
Na temelju svojih kliničkih opažanja (336 pacijenata), autor je razvio racionalan kompleks restorativnog liječenja prijeloma mandibule praćenih oštećenjem treće grane trigeminalnog živca, koristeći fizikalne metode i lijekove koji stimuliraju (neurotropne i vazodilatatorne). Kako bi se spriječilo sekundarno oštećenje donjeg alveolarnog živca i njegovih grana tijekom kirurškog liječenja prijeloma, predlaže se nova verzija osteosinteze fragmenata metalnim žbicama, temeljena na blagom odnosu prema zubima, kao i prema granama donjeg alveolarnog živca.
Za neke pacijente s neurološkim poremećajima, autor je propisao izlaganje UHF električnom polju ili Sollux lampi već 2.-3. dana nakon imobilizacije fragmenata; u prisutnosti boli duž donjeg alveolarnog živca korištena je elektroforeza 0,5% otopine novokaina s adrenalinom prema AP Parfenovu (1973.). Ostalim pacijentima, prema indikacijama, propisan je samo ultrazvuk. Nakon 12 dana, u fazi formiranja primarnog koštanog kalusa, propisana je elektroforeza s 5% otopinom kalcijevog klorida.
Istodobno s fizikalnim tretmanom, počevši od 2.-3. dana, korišteni su i medicinski stimulansi: vitamini B6 B12; dibazol u dozi od 0,005; za duboke poremećaje - 1 ml 0,05% otopine prozerina prema shemi. Istovremeno su propisani lijekovi za poticanje cirkulacije krvi (papaverin hidroklorid 2 ml 2% otopine; nikotinska kiselina 1% 1 ml; komplamin 2 ml 15% otopine, za kuru od 25-30 injekcija).
Nakon pauze od 7-10 dana, ako je oštećenje živaca potrajalo, propisana je elektroforeza s 10%-tnom otopinom kalijevog jodida ili elektroforeza s enzimima u tijeku od 10-12 postupaka; korišten je galantamin 1% 1 ml u tijeku od 10-20 injekcija, aplikacije parafina i ozokerita. Nakon 3-6 mjeseci, ako su neurološki poremećaji potrajali, tretmani su ponavljani do potpunog oporavka. Obavezna komponenta liječenja koju preporučuje S. N. Fedotov je stalno praćenje njegove učinkovitosti prema neurološkim istraživačkim metodama. Primjena opisanog kompleksa restorativnog liječenja pridonijela je bržoj obnovi vodljivosti donjeg alveolarnog živca: kod blagih funkcionalnih poremećaja - unutar 1,5-3 mjeseca, umjerenih i teških - unutar 6 mjeseci. U skupini pacijenata liječenih tradicionalnim metodama, vodljivost donjeg alveolarnog živca s blagim poremećajima obnovljena je unutar 1,5-3-6 mjeseci, s poremećajima umjerenog i teškog stupnja - unutar 6-12 mjeseci. Prema SN Fedorovu, otprilike 20% pacijenata imalo je trajne i duboke poremećaje osjetljivosti na bol dulje od godinu dana. Umjerene i teške ozljede donjeg alveolarnog živca najvjerojatnije su popraćene pretjeranim istezanjem živčanog debla u trenutku pomicanja fragmenata, kontuzijama s prekidom živčanih vlakana, djelomičnim ili potpunim rupturama. Sve to usporava reinervaciju. Ranije obnavljanje trofičke funkcije živčanog sustava imalo je blagotvoran učinak na kvalitetu i vrijeme konsolidacije fragmenata. U prvoj (glavnoj) skupini pacijenata, konsolidacija fragmenata dogodila se u prosjeku nakon 27 ± 0,58 dana, razdoblja nesposobnosti za rad bila su 25 ± 4,11 dana. Žvakaća funkcija i kontraktilnost mišića dosegle su normalne vrijednosti za 1,5-3 mjeseca. U drugoj (kontrolnoj) skupini ovi pokazatelji bili su 37,7 + 0,97 odnosno 34 + 5,6 dana, a žvakaća funkcija i kontraktilnost mišića obnovljene su kasnije - za 3-6 mjeseci. Navedene mjere za daljnje liječenje pacijenata s traumom trebale bi se provoditi u rehabilitacijskim sobama.
Uz traumatski osteomijelitis, apscese i flegmone u slučaju prijeloma čeljusti, submandibularni limfadenitis može se pojaviti na pozadini trome upale kostiju, koja nije podložna konvencionalnim metodama liječenja. Samo detaljnim sveobuhvatnim pregledom takvih pacijenata pomoću radiografije, indirektne radionuklidne skan-limfografije s koloidnom otopinom 198 Au i imunodijagnostičkih testova može se sa sigurnošću postaviti dijagnoza sekundarne (posttraumatske) aktinomikoze submandibularnih limfnih čvorova.
Moguće je da prijelomi donje čeljusti budu komplicirani aktinomikozom i tuberkulozom istovremeno (češće kod bolesnika s tuberkulozom). Mogu se javiti i rjeđe, ali ne manje teške komplikacije maksilofacijalnih ozljeda: Jansoul-Ludwigova angina; kasno krvarenje nakon osteosinteze komplicirano upalom; asfiksija nakon intermaksilarne trakcije, koja ponekad dovodi do smrti pacijenta zbog aspiracije krvi tijekom krvarenja iz lingvalne ili karotidne arterije; lažna aneurizma facijalne arterije; tromboza unutarnje karotidne arterije; sekundarna paraliza facijalnog živca (s prijelomom donje čeljusti); emfizem lica (s prijelomom gornje čeljusti); pneumotoraks i medijastinitis (s prijelomom zigomatične kosti i gornje čeljusti) itd.
Duljina boravka pacijenata u bolnici ovisi o mjestu ozljede maksilofacijalne regije, tijeku konsolidacijskog razdoblja i prisutnosti komplikacija.
Navedeni rokovi nisu optimalni, u budućnosti, kako se prevlada ekonomska kriza i proširi kapacitet bolničkih kreveta, bit će moguće produžiti boravak pacijenata u bolnici do potpunog završetka liječenja trauma lica različitih lokalizacija. Pacijenti s maksilofacijalnim ozljedama iz ruralnih područja trebali bi dulje ostati u bolnici, budući da zbog udaljenosti u pravilu ne mogu doći u grad na ambulantno promatranje i liječenje. Dostupnost dobro uspostavljene traumatološke skrbi, rehabilitacijskih soba za pacijente s takvim ozljedama u stomatološkim ustanovama grada omogućuje neznatno smanjenje njihovog boravka u bolnici.
Ambulantno liječenje (rehabilitacija) žrtava s ozljedama maksilofacijalne regije
Organizacija ambulantne faze liječenja žrtava s ozljedama maksilofacijalne regije nije uvijek dovoljno jasna, budući da su pacijenti u mnogim slučajevima pod nadzorom liječnika iz različitih ustanova koji nemaju dovoljnu obuku iz područja maksilofacijalne traumatologije.
U tom smislu, moguće je preporučiti korištenje iskustva rehabilitacijske sobe u maksilofacijalnoj klinici Zaporiškog državnog instituta za napredne medicinske studije i regionalne stomatološke klinike, koja je u svoju praksu uvela kartice za razmjenu koje sadrže sve informacije o liječenju žrtve u bolnici, u klinici u mjestu prebivališta i u rehabilitacijskoj sobi.
Prilikom rehabilitacije pacijenata s maksilofacijalnim ozljedama treba uzeti u obzir da se takve ozljede često kombiniraju sa zatvorenim kraniocerebralnim ozljedama, a također su popraćene disfunkcijom i strukturom temporomandibularnih zglobova (TMJ). Težina ovih poremećaja ovisi o mjestu prijeloma: kod prijeloma kondilarnih nastavaka degenerativne promjene u oba zgloba češće se opažaju nego kod ekstraartikularnih prijeloma. U početku ovi poremećaji imaju karakter funkcionalne insuficijencije, koja se nakon 2-7 godina može razviti u degenerativne promjene. Jednostrana artroza razvija se na strani ozljede nakon pojedinačnih prijeloma, a bilateralna - nakon dvostrukih i višestrukih prijeloma. Osim toga, svi pacijenti s prijelomima mandibule pokazuju, sudeći prema podacima elektromiografije, izražene promjene u žvačnim mišićima. Stoga, kako bi se osigurao kontinuitet u praćenju pacijenata s traumom u stomatološkim klinikama, treba ih pregledati stomatolog-traumatolog koji pruža sveobuhvatno liječenje pacijenata s ozljedama lica bilo koje lokalizacije.
Posebnu pozornost treba posvetiti prevenciji komplikacija upalne prirode i psihoneuroloških poremećaja - cefalgije, meningoencefalitisa, arahnoiditisa, autonomnih poremećaja, oštećenja sluha i vida itd. U tu svrhu potrebno je šire koristiti fizioterapeutske metode liječenja i terapiju vježbanjem. Potrebno je pažljivo pratiti stanje fiksirajućih zavoja u usnoj šupljini, stanje zuba i sluznice, a također i pravovremeno i racionalno provoditi stomatološku protetiku. Prilikom određivanja uvjeta imobilizacije, trajanja privremene nesposobnosti i liječenja potrebno je individualno pristupiti svakom pacijentu, uzimajući u obzir prirodu ozljede, tijek bolesti, dob i zanimanje pacijenta.
Pacijent mora završiti liječenje u rehabilitacijskoj stomatološkoj ordinaciji. Stoga se posebnim nalogom nadležnog zdravstvenog odjela liječniku ove ordinacije daje pravo izdavanja i produljenja potvrda o privremenoj nesposobnosti za rad bez obzira na mjesto rada i prebivališta pacijenta. Poželjno je organizirati jednu stomatološku rehabilitacijsku ordinaciju za 200-300 tisuća ljudi. U slučaju smanjenja učestalosti ozljeda, zadaci ordinacije mogu se proširiti pružanjem pomoći kirurškim pacijentima drugih profila, otpuštenim iz bolnice na ambulantno liječenje.
U ruralnim područjima, daljnje liječenje žrtava s ozljedama maksilofacijalne regije treba provoditi u okružnim klinikama (bolnicama) pod nadzorom okružnog stomatologa.
Sustav liječenja pacijenata s traumom lica trebao bi uključivati sustavno ispitivanje dugoročnih rezultata liječenja.
Stacionarni stomatološki odjeli regionalnih bolnica i regionalne (teritorijalne) stomatološke klinike moraju provoditi organizacijske i metodološke smjernice za pružanje stomatološke skrbi u regiji, uključujući i pacijente s traumom lica.
Centri za specijaliziranu stomatološku skrb često su kliničke baze za odjele maksilofacijalne kirurgije medicinskih sveučilišta i instituta (akademija, fakulteta) za usavršavanje liječnika. Prisutnost visokokvalificiranog osoblja omogućuje široku primjenu najnovijih metoda dijagnostike i liječenja različitih ozljeda maksilofacijalne regije, a ujedno omogućuje i značajne uštede.
Glavni stomatolog i maksilofacijalni kirurg regije, teritorija, grada i voditelj maksilofacijalnog odjela suočavaju se sa sljedećim zadacima kako bi poboljšali stanje skrbi za žrtve traume lica:
- Sprečavanje ozljeda, uključujući identifikaciju i analizu uzroka ozljeda na radu, posebno u poljoprivrednoj proizvodnji; sudjelovanje u općim preventivnim mjerama za sprječavanje ozljeda na radu, u prometu, na cesti i u sportu; sprječavanje ozljeda djece; provođenje opsežnog edukacijskog rada među stanovništvom, posebno mladima radne dobi, kako bi se spriječile ozljede u kućanstvu.
- Razvoj potrebnih preporuka za pružanje prve pomoći i prve medicinske pomoći pacijentima s traumom lica u zdravstvenim centrima, paramedicinskim stanicama, trauma centrima, ambulantama; upoznavanje medicinskog osoblja srednje razine i liječnika drugih specijalnosti s elementima prve pomoći i prve medicinske pomoći kod traume lica.
- Organizacija i provedba tekućih ciklusa specijalizacije i usavršavanja za stomatologe, kirurge, traumatologe i liječnike opće prakse o pitanjima pružanja pomoći pacijentima s ozljedama lica.
- Primjena i daljnji razvoj najnaprednijih metoda liječenja prijeloma čeljusti; sprječavanje komplikacija, posebno upalne prirode; šira primjena složenih metoda liječenja traumatskih ozljeda lica.
- Osposobljavanje medicinskog osoblja srednje razine s osnovnim vještinama pružanja prve pomoći pacijentima s ozljedama lica i čeljusti.
Prilikom analize pokazatelja kvalitete stomatoloških ustanova treba uzeti u obzir i stanje skrbi za pacijente s ozljedama lica. Posebnu pozornost treba posvetiti analizi pogrešaka nastalih u pružanju skrbi. Treba razlikovati dijagnostičke, terapijske i organizacijske pogreške, za koje se preporučuje vođenje posebnog dnevnika (za svaki grad i okrug).
Odabir metode repozicije i fiksacije fragmenata čeljusti kod starih prijeloma
Ovisno o starosti prijeloma gornje ili donje čeljusti i stupnju ukočenosti fragmenata, koriste se ortopedske ili kirurške metode. Dakle, kod prijeloma alveolarnog nastavka gornje čeljusti s teško uklonjivim pomakom fragmenata, koriste se udlage izrađene od čelične žice namijenjene za skeletnu trakciju. Elastičnost čelične žice olakšava repoziciju fragmenta horizontalno i vertikalno. Konkretno, ako je fragment frontalnog dijela alveolarnog nastavka pomaknut unatrag, primjenjuje se glatka udlaga-bracket, pričvršćujući je na uobičajeni način na zube s obje strane linije prijeloma; zubi fragmenta pričvršćuju se na žicu takozvanim "suspenzijskim" ligaturama s laganom napetošću. Postupno (odjednom ili tijekom nekoliko dana - ovisno o starosti prijeloma), zatežući žicu ligature uvijanjem, fragment alveolarnog nastavka se polako reponira. U istu svrhu mogu se koristiti tanki gumeni prstenovi koji prekrivaju vrat zuba i pričvršćuju se sprijeda na žicu, koja u ovom slučaju ne mora nužno biti čelična.
Ako se lateralni dio alveolarnog nastavka gornje čeljusti pomakne prema unutra, čelična žičana udlaga se savija u oblik normalnog zubnog luka. Postupno se fragment vraća u ispravan položaj u odnosu na donji zubni luk. U slučaju pomaka lateralnog dijela alveolarnog nastavka prema van, on se namješta prema unutra pomoću elastične trakcije postavljene preko tvrdog nepca.
U slučaju ukočenosti prema dolje pomaknutog fragmenta alveolarnog nastavka gornje čeljusti, za trakciju se mogu koristiti gumeni prstenovi ili Shelgornov zavoj koji se primjenjuje kroz površinu okluzije zuba.
U slučaju ukočenosti ulomaka donje čeljusti koristi se intermaksilarna trakcija uz pomoć zubnih udlaga. Ako na ukočenim ulomcima čeljusti nema zuba, mogu se koristiti uređaji za repozicioniranje i fiksaciju ulomaka ili se repozicioniranje i fiksacija ulomaka može izvesti ekstraoralnim ili intraoralnim pristupom.
Ispitivanje privremene nesposobnosti za rad u slučaju prijeloma čeljusti
Svaki građanin ima pravo na financijsku sigurnost u starosti, u slučaju bolesti, potpunog ili djelomičnog gubitka radne sposobnosti, kao i gubitka hranitelja obitelji.
To pravo jamči se socijalnim osiguranjem radnika, zaposlenika i seljaka, naknadama za privremenu nesposobnost za rad i mnogim drugim oblicima socijalnog osiguranja.
Gubitak radne sposobnosti nakon ozljede utvrđuje se u slučaju nemogućnosti obavljanja društveno korisnog rada bez štete za zdravlje i proizvodnu učinkovitost.
Kod prijeloma čeljusti moguć je privremeni i trajni gubitak radne sposobnosti, potonji se dijeli na potpuni i djelomični.
Ako su disfunkcije čeljusti koje sprječavaju profesionalni rad reverzibilne i nestaju liječenjem, invaliditet je privremen. U slučaju potpunog privremenog invaliditeta, žrtva ne može obavljati nikakav posao i potrebno je liječenje prema režimu koji je propisao liječnik. Na primjer, pacijenti s prijelomima čeljusti u akutnom razdoblju ozljede s jakim sindromom boli i disfunkcijom smatraju se potpuno privremeno onesposobljenima.
Djelomična privremena nesposobnost za rad navodi se u slučajevima kada žrtva nije u mogućnosti raditi u svojoj specijalnosti, ali može obavljati drugi posao bez štete za zdravlje, koji osigurava odmor ili prihvatljivo opterećenje oštećenog organa. Na primjer, rudar u rudniku koji ima prijelom donje čeljusti, s odgođenim srastanjem fragmenata, obično nije u mogućnosti raditi u svojoj specijalnosti 1,5-2 mjeseca. Međutim, nakon uklanjanja akutnih pojava 1,5 mjeseci nakon ozljede, odlukom VKK-a, radnik se može premjestiti na lakši posao (u trajanju ne duljem od 2 mjeseca): kao rukovatelj dizalicom, punjač u lamparnici itd. Prilikom premještaja na drugi posao zbog posljedica prijeloma čeljusti, potvrde o bolovanju se ne izdaju.
Stručni pregled žrtve trebao bi započeti postavljanjem ispravne dijagnoze, što pomaže u određivanju radne prognoze. Ponekad, nakon što je postavio ispravnu dijagnozu, liječnik ne uzima u obzir radnu prognozu. Kao rezultat toga, žrtva se ili prerano otpušta s posla ili se, kada mu se vrati radna sposobnost, bolovanje nerazumno produžava. Prvo dovodi do raznih komplikacija koje negativno utječu na zdravlje i odgađaju liječenje; drugo - do neopravdanog trošenja sredstava na plaćanje bolovanja.
Stoga je glavni diferencijalni kriterij za privremeni gubitak radne sposobnosti povoljna klinička i radna prognoza, koju karakterizira potpuna ili značajna obnova disfunkcije čeljusti kao posljedice ozljede i radne sposobnosti u relativno kratkom vremenskom razdoblju. Obnova radne sposobnosti u slučaju prijeloma čeljusti karakterizira se stupnjem obnove funkcije oštećene čeljusti, i to: dobrom konsolidacijom ulomaka u ispravnom položaju, očuvanjem normalne zubne okluzije, dovoljnom pokretljivošću u temporomandibularnim zglobovima, odsutnošću izraženih poremećaja cirkulacije krvi i limfe, boli i bilo kakvih drugih poremećaja povezanih s oštećenjem perifernih živaca u maksilofacijalnoj regiji.
Privremeni gubitak radne sposobnosti zbog prijeloma čeljusti može biti uzrokovan ozljedama na radu i obiteljskim traumama. Utvrđivanje uzroka privremenog gubitka radne sposobnosti zbog prijeloma čeljusti jedan je od važnih zadataka stomatologa, budući da je potrebno riješiti pitanja koja zahtijevaju ne samo medicinsku već i pravnu kompetenciju.
Smatra se da je bolest povezana s "industrijskom ozljedom" u sljedećim slučajevima: prilikom obavljanja radnih dužnosti (uključujući poslovno putovanje tijekom radnog vremena), prilikom obavljanja radnje u interesu poduzeća ili tvrtke, iako bez njihovog ovlaštenja; prilikom obavljanja javnih ili državnih dužnosti, kao i u vezi s obavljanjem posebnih zadataka državnih, sindikalnih ili drugih javnih organizacija, čak i ako ti zadaci nisu bili povezani s tim poduzećem ili ustanovom; na području poduzeća ili ustanove ili na drugom mjestu rada tijekom radnog vremena, uključujući utvrđene pauze, kao i u vrijeme potrebno za dovođenje u red proizvodnih alata, odjeće itd. prije početka i nakon završetka rada; u blizini poduzeća ili ustanove tijekom radnog vremena, uključujući utvrđene pauze, ako boravak tamo nije u suprotnosti s pravilima utvrđenog rasporeda; na putu do posla ili kući s posla; prilikom obavljanja građanske dužnosti zaštite zakona i reda, spašavanja ljudskih života i zaštite državne imovine.
Za utvrđivanje uzroka privremene nesposobnosti za rad potrebno je izvješće o nesreći, koje uprava poduzeća u kojem se nesreća dogodila sastavlja odmah i u ispravnom obliku. U izvješću mora biti navedeno da se nesreća dogodila tijekom rada, opisana njezina priroda itd. U slučaju grupnih nesreća, izvješća se moraju sastaviti za svaku žrtvu.
Zapisnik se ne može sastaviti ako se nesreća dogodila na putu do posla ili s posla. U tim slučajevima potrebno je imati potvrdu uprave za promet, izvješće koje je sastavila policija, potvrdu poduzeća ili ustanove u kojoj žrtva radi, s naznačenim vremenom početka i završetka rada na taj datum, kao i potvrdu o prebivalištu.
Najveće poteškoće nastaju pri određivanju prirode gubitka radne sposobnosti (privremeni ili trajni), kao i pri utvrđivanju datuma završetka privremenog gubitka radne sposobnosti, koji je individualan za svakog pacijenta.
Treba uzeti u obzir da u nekim slučajevima razdoblje privremene nesposobnosti za rad ne odgovara razdoblju za koje se pacijentu izdaje potvrda o nesposobnosti za rad (na primjer, u slučaju obiteljske ozljede itd.). Stoga je za karakterizaciju prosječnog razdoblja nesposobnosti potrebno točno naznačiti razdoblje između trenutka ozljede i trenutka povratka žrtve na posao.
Pacijenti s prijelomima čeljusti nastavljaju se liječiti ambulantno nakon završetka razdoblja bolničkog liječenja, a dok im se ne utvrdi invalidska skupina, gubitak radne sposobnosti dokumentira se potvrdom o nesposobnosti. Međutim, razdoblje boravka na potvrdi o nesposobnosti za pacijente koji su naknadno priznati kao invalidi ne može se poistovjetiti s prosječnim trajanjem privremenog gubitka radne sposobnosti. To razdoblje, koje prethodi prelasku pacijenta u invaliditet, ispravno se naziva razdobljem prije invaliditeta.
Prilikom odlučivanja o razdoblju privremene nesposobnosti za rad potrebno je uzeti u obzir ne samo prirodu ozljede, već i zanimanje pacijenta, radne i životne uvjete te vrstu ozljede (ozljeda na radu ili u kućanstvu itd.). Dakle, radna sposobnost se najbrže vraća kod relativno lakših sportskih ozljeda; kod industrijskih i prometnih ozljeda razdoblje privremene nesposobnosti za rad je dulje.
Kako bi se isključilo moguće pogoršanje, treba široko koristiti objektivne metode istraživanja poput palpacije, žvakanja, radiografije i osteometrije.
Razdoblje invaliditeta za prijelome čeljusti također ovisi o karakteristikama profesije žrtve: za radnike u mentalnom radu privremeni invaliditet je kraći nego za osobe koje se bave fizičkim radom; mogu biti otpušteni na posao 20-25 dana nakon ozljede, nastavljajući liječenje ambulantno. Istodobno, pacijenti čija je profesija povezana sa stalnom napetošću i kretanjem mišića maksilofacijalne regije (umjetnici, predavači, glazbenici, učitelji itd.) smiju se vratiti na posao tek nakon potpunog obnavljanja funkcije čeljusti.
Razdoblje privremene nesposobnosti posebno je dugo za pacijente koji se bave teškim fizičkim radom. Za ovu skupinu pacijenata bolovanje se produžuje nakon uklanjanja fiksirajućih udlaga i aparata za još 2-3 dana radi potpune prilagodbe procesa žvakanja. Ako se prijevremeno otpuste na posao, mogu se razviti komplikacije (osteomijelitis, refrakture čeljusti itd.). Osim toga, takvi pacijenti često nisu u mogućnosti obavljati puni volumen osnovnih radnih procesa. Na primjer, radnici u industriji ugljena imaju dulje razdoblje privremene nesposobnosti od radnika u drugim strukama, što je posljedica posebnih specifičnosti rada u podzemnim uvjetima i prirode ozljeda, koje su često popraćene oštećenjem mekih tkiva lica.
Kod osoba starijih od 50 godina, trajanje razdoblja privremene nesposobnosti povećava se zbog usporavanja konsolidacije.
Konsolidacija prijeloma mandibule kod pacijenata s parodontitisom traje 1,5-2 mjeseca dulje. Kod pacijenata bez parodontitisa događa se u prosjeku 3-4 mjeseca nakon ozljede. Pri određivanju trajanja fiksacije i razdoblja privremene nesposobnosti treba uzeti u obzir i okolišne čimbenike.
Korištenje kompresijskih ekstrafokalnih metoda liječenja prijeloma čeljusti u kombinaciji s općim učincima na tijelo i liječenjem parodontitisa, kao i pravovremene i racionalne lokalne ortopedske i kirurške mjere usmjerene na repozicioniranje i fiksiranje fragmenata čeljusti, pomažu u smanjenju razdoblja privremene invalidnosti.
Ako su u akutnom razdoblju ozljede pitanja ispitivanja radne sposobnosti relativno lako rješiva, onda kasnije, kada pacijent razvije određene komplikacije (odgođeno srastanje ulomaka, kontraktura, ankiloza itd.), nastaju poteškoće u određivanju razdoblja i vrste gubitka radne sposobnosti unesrećenog. Na temelju prirode prijeloma, njegovog kliničkog tijeka i nastalih komplikacija, stomatolog mora barem približno utvrditi trajanje privremenog gubitka radne sposobnosti unesrećenog i donijeti ispravnu radnu prognozu, koja je kriterij za utvrđivanje privremene ili trajne nesposobnosti.
Prognoza za rad može biti povoljna, nepovoljna ili upitna. Uz povoljnu prognozu za rad, moguće je vratiti radnu sposobnost i vratiti žrtvu na prethodni ili ekvivalentan posao. Prognoza za rad je nepovoljna u slučajevima kada, kao posljedica ozljede ili njezinih komplikacija, žrtva ne može raditi u svojoj specijalnosti i postoji potreba za premještajem na drugi posao koji odgovara njenom zdravstvenom stanju ili kada žrtva nije u mogućnosti obavljati bilo kakav posao. Upitna prognoza za rad znači da u trenutku pregleda nema podataka potrebnih za rješavanje pitanja ishoda prijeloma čeljusti i mogućnosti vraćanja radne sposobnosti. Određene poteškoće predstavlja prognoza u slučaju odgođene konsolidacije prijeloma čeljusti kompliciranih traumatskim osteomijelitisom. U nekim slučajevima, uz primjenu kirurških, fizioterapeutskih i drugih metoda liječenja, ipak dolazi do srastanja fragmenata u ispravnom položaju i vraća se radna sposobnost, u drugima, unatoč liječenju, nastaju koštani defekti koji dovode do trajnog oštećenja radne sposobnosti.
Treba napomenuti da je prognoza porođaja usko povezana s kliničkom, ovisi o njoj, ali se ne podudara uvijek s njom. Dakle, čak i uz nepovoljan klinički ishod prijeloma čeljusti (loše srastanje bez poremećaja zagriza ili s bezubim čeljustima), prognoza porođaja može biti povoljna, budući da je određena ne samo anatomskim promjenama, već i, uglavnom, stupnjem obnove funkcije, razvojem kompenzacijskih aparata, zanimanjem žrtve, kao i drugim čimbenicima.
Pregled privremene nesposobnosti za rad u slučaju prijeloma donje čeljusti
Prosječno trajanje privremene nesposobnosti za rad kod prijeloma mandibule je 43,4 dana. Vrijeme oporavka radne sposobnosti ovisi o mjestu prijeloma. U slučajevima prijeloma u području kondilarnog nastavka i grane čeljusti s dobrim poravnanjem koštanih fragmenata, trajanje razdoblja privremene nesposobnosti za rad je minimalno (36,6 dana). Prijelomi takve lokalizacije obično su zatvoreni i neinficirani.
Glavni čimbenici koji doprinose brzoj konsolidaciji su dobra opskrba krvlju kosti u području prijeloma i prisutnost mišićne ovojnice, koja omogućuje uklanjanje intermaksilarne gumene trakcije 12.-14. dana. Rani funkcionalni tretman pomaže ubrzati konsolidaciju fragmenata čeljusti.
Liječenje žrtava s prijelomima i dislokacijama kondilarnih nastavaka donje čeljusti predstavlja velike poteškoće, zbog čega je razdoblje privremene nesposobnosti osoba koje se bave fizičkim radom u prosjeku 60 dana.
Za procjenu stupnja konsolidacije fragmenata čeljusti korisno je koristiti ehoosteometar EOM-01-ts s frekvencijom oscilacija od 120±36 kHz. Pokazatelj ehoosteometrije pri korištenju, na primjer, ekstrafokalnog uređaja VA Petrenka i suradnika (1987.) za liječenje prijeloma kondilnih nastavaka gotovo se normalizira tek 90. dana. Stoga je očito da je spomenuto razdoblje od 60 dana, prethodno utvrđeno u "Metodološkim preporukama", podložno ili znanstvenom opravdanju ili promjeni, posebno u područjima radioizotopske, industrijske i kemijske kontaminacije tla, vode i prehrambenih proizvoda.
U slučajevima prijeloma donje čeljusti sa zubom u prijelomnoj pukotini, trajanje razdoblja privremenog gubitka radne sposobnosti znatno je dulje nego u slučajevima prijeloma izvan zubnog luka.
Kod centralnih prijeloma donje čeljusti, razdoblje oporavka radne sposobnosti gotovo je isto kao i kod prijeloma lokaliziranih u njezinim bočnim dijelovima (44,2 dana).
Razdoblje oporavka kod pojedinačnih prijeloma donje čeljusti u prosjeku je 41,2 dana, a kod pacijenata s dvostrukim prijelomima - 44,8 dana. Višestruki prijelomi donje čeljusti su najteži, budući da gotovo uvijek uključuju značajno pomicanje fragmenata, koji mogu stršiti u usnu šupljinu. Takvi su prijelomi otvoreni i podložni infekciji. Prosječno razdoblje privremene nesposobnosti za njih je 59,6 dana.
Kod usitnjenih prijeloma donje čeljusti, razdoblje oporavka radne sposobnosti je nešto dulje nego kod linearnih prijeloma i u prosjeku iznosi 45,5 dana.
Kod pacijenata s prijelomima mandibule u kombinaciji s potresom mozga, prosječno razdoblje invaliditeta povećava se na 47,4 dana. Pitanje mogućnosti otpusta takvih pacijenata iz bolnice treba odlučiti zajedno s neurologom.
Razdoblje gubitka radne sposobnosti također ovisi o metodama koje se koriste za liječenje prijeloma donje čeljusti. Razdoblje oporavka radne sposobnosti kod pacijenata s prijelomima donje čeljusti liječenim nekirurškim metodama u prosjeku je 43,7 dana, a kirurškim metodama - 41,3 dana. Minimalna razdoblja gubitka privremene radne sposobnosti uočena su kod liječenja prijeloma donje čeljusti bez pomicanja fragmenata samostvrdnjavajućim plastičnim kapama (26,3 dana) i zavojem u obliku remena ZI Urbanskaya (36,7 dana). Radna sposobnost žrtava kojima su za liječenje prijeloma donje čeljusti korištene zubne aluminijske udlage s dvije čeljusti vraćena je kasnije (nakon 44,6 dana).
Glavni razlozi povećanja razdoblja oporavka radne sposobnosti su dugotrajna intermaksilarna fiksacija bez primjene ranog funkcionalnog liječenja, relativna pokretljivost fragmenata, trauma interdentalnih papila desni žičanim udlagama, labavljenje zuba itd.
 [ 18 ]
[ 18 ]
Pregled privremene nesposobnosti za rad u slučaju prijeloma gornje čeljusti
Prosječno trajanje razdoblja privremene nesposobnosti za rad zbog prijeloma gornje čeljusti je 64,9 dana.
Prosječno trajanje razdoblja nesposobnosti za rad ovisi o prirodi ozljede gornje čeljusti: kod ozljede izvan rada iznosi 62,5 dana, a kod ozljede na radu - 68,3 dana.
Trajanje invaliditeta zbog ozljede do određene mjere određeno je težinom ozljede. Oporavak radne sposobnosti zbog prijeloma alveolarnog nastavka maksile događa se u prosjeku unutar 43,6 dana, a u slučaju prijeloma tijela maksile prosječno trajanje invaliditeta iznosi 69,9 dana; prema Le Fort I tipu - 56,0 dana, prema Le Fort II tipu - 65,4 i prema Le Fort III tipu - 74,7 dana.
Kod nekompliciranih prijeloma gornje čeljusti, razdoblje nesposobnosti za rad je u prosjeku 60,1 dan, a kod kompliciranih prijeloma - 120-130 dana.
Jedna od značajki maksilarnih prijeloma je njihova kombinirana priroda, zbog anatomske blizine facijalnih i moždanih dijelova lubanje. Traumatske ozljede kostiju lubanje i mozga stomatolozi ne dijagnosticiraju uvijek, što negativno utječe na liječenje pacijenata.
Razdoblja privremene nesposobnosti za izolirane i kombinirane prijelome gornje čeljusti su različita. Tako su za prijelom gornje čeljusti kombiniran s potresom mozga 70,8 dana, za kombinaciju s prijelomom donje čeljusti prosječna razdoblja nesposobnosti 73,3 dana, za prijelom baze lubanje - 81,0 dan, za prijelom svoda lubanje - 126,7, za oštećenje orbite - 120,5, za prijelom drugih kostiju - 89,5 dana.
Višestruki prijelomi kostiju lica, lubanje i trupa rezultiraju privremenom nesposobnošću za rad do 87,5 dana.
Trajanje privremene nesposobnosti ovisi i o metodama liječenja prijeloma gornje čeljusti. Kada se kod pacijenata s prijelomima gornje čeljusti koriste ortopedske metode liječenja, prosječno trajanje privremene nesposobnosti iznosi 59,2 dana (55,4 za nekomplicirane i 116,0 za komplicirane prijelome), a kada se koriste kirurške metode, iznosi 76,0 dana (69,3 za nekomplicirane i 153,5 za komplicirane prijelome).
Dulje razdoblje privremene invalidnosti kod kirurških metoda liječenja prijeloma posljedica je činjenice da se koriste za najteže ozljede, kada ortopedske metode nisu indicirane ili su neučinkovite.
 [ 19 ]
[ 19 ]
Registracija privremene nesposobnosti
Stomatolog ima pravo izdati pacijentu s prijelomom čeljusti potvrdu o bolovanju u trajanju od najviše šest dana. Liječničke kontrolne komisije (KK) imaju pravo produžiti potvrdu o bolovanju na dulje razdoblje (za pacijente s ozljedom, do 10 dana odjednom), ali općenito ne dulje od 4 mjeseca od datuma ozljede. U tom slučaju, osobe koje odobravaju produljenje potvrde o bolovanju dužne su osobno pregledati pacijenta. U slučaju dugotrajnog tijeka bolesti, takve preglede treba provoditi najmanje jednom svakih 10 dana, a po potrebi i mnogo češće, posebno u prvom razdoblju nakon ozljede.
U slučaju gubitka radne sposobnosti zbog ozljede na radu, liječnik izdaje potvrdu o nesposobnosti za rad, što je dokument kojim se potvrđuje privremena nesposobnost za rad i daje pravo ozlijeđenoj strani na primanje naknada iz socijalnog osiguranja.
U slučaju gubitka radne sposobnosti zbog obiteljske ozljede, zdravstvena ustanova izdaje potvrdu o nesposobnosti za rad u trajanju od pet dana, a počevši od šestog dana - potvrdu o nesposobnosti. U slučaju da se ozlijeđena osoba javi liječniku na dan kada je već radila na poslu, liječnik, ako je potrebno, izdaje potvrdu o nesposobnosti, datirajući je na dan zahtjeva, ali ozlijeđenu osobu otpušta s rada tek od sljedećeg dana.
Pacijentima s prijelomima čeljusti koji se liječe u bolnici, prilikom otpusta izdaje se potvrda o bolovanju, ali u slučajevima duljeg boravka u bolnici, potvrda o nesposobnosti za rad može se izdati prije otpusta radi primanja plaće.
Ako se pacijentu kao rezultat bolničkog liječenja vrati radna sposobnost, potvrda o bolovanju se zatvara. U slučaju da pacijent ostane nesposoban prilikom otpusta iz bolnice zbog posljedica prijeloma, potvrda o bolovanju se ne zatvara u bolnici, već se na njoj stavlja odgovarajuća bilješka o potrebi ambulantnog liječenja. Naknadno, potvrdu o bolovanju produljuje stomatolog medicinsko-preventivne ustanove u kojoj pacijent nastavlja liječenje. Treba napomenuti da se osobama koje su zadobile ozljedu zbog opijenosti ili tijekom radnji zbog opijenosti i kojima je potrebno ambulantno i bolničko liječenje ne izdaju potvrde o bolovanju.
Pitanje otpusta pacijenta na posao ili upućivanja u VTEK s jednostavnim ili kompliciranim prijelomom gornje čeljusti odlučuje se ovisno o kliničkoj i radnoj prognozi. U slučajevima kada, unatoč svim terapijskim mjerama, klinička i radna prognoza ostaje nepovoljna, a oštećenje radne sposobnosti postaje trajno, pacijente treba uputiti u VTEK radi određivanja skupine invaliditeta, na primjer, u slučaju prijeloma donje čeljusti kompliciranog osteomijelitisom s naknadnim stvaranjem velikog defekta koštanog tkiva i u slučaju potrebe za restorativnim koštano-plastičnim operacijama. U takvim slučajevima, pravovremeno određivanje skupine invaliditeta i otpust pacijenta s posla omogućuju provedbu cijelog niza terapijskih mjera za vraćanje zdravlja unesrećenog, nakon čega on/ona može obavljati posao u svojoj ili bilo kojoj drugoj specijalnosti. Potvrda o nesposobnosti za rad zatvara se danom izdavanja zaključka VTEK-a o utvrđivanju invaliditeta, bez obzira na njegove uzroke i skupinu.
Racionalno zapošljavanje osoba s invaliditetom od velike je važnosti, jer izvediv rad doprinosi bržoj obnovi ili kompenzaciji oštećenih funkcija, poboljšava opće stanje osoba s invaliditetom i povećava njihovu materijalnu sigurnost.
Ponekad popratne bolesti, koje same po sebi ne uzrokuju značajno oštećenje radne sposobnosti, pogoršavaju stanje pacijenta i u kombinaciji s glavnom bolešću uzrokuju izraženije oštećenje funkcija. Stoga je pri provođenju pregleda radne sposobnosti u takvim slučajevima potreban izuzetan oprez i kritički pristup kako bi se ispravno procijenila specifična težina navedenih promjena u pitanju smanjenja ili gubitka radne sposobnosti.

