Medicinski stručnjak članka
Nove publikacije
Vrste pleuropneumonija
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
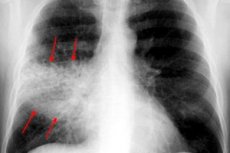
Pneumonija se klasificira prema stupnju oštećenja pluća. Ako upalni proces zahvaća samo režnjeve, bez širenja na krvne žile i alveole, tada govorimo o pleuropneumoniji ili lobarnoj pneumoniji - zaraznoj bolesti koju mogu uzrokovati virusi, mikrobi ili gljivice. S druge strane, postoje različite vrste pleuropneumonije, koje može identificirati samo liječnik specijalist.
Danas postoji niz pleuropneumonija koje se razlikuju po određenim značajkama. Takva klasifikacija je potrebna, prije svega, za optimalan izbor liječenja bolesti.
Obrasci
Podjela različitih vrsta pleuropneumonije temelji se na kliničkim, etiološkim i drugim znakovima. Na primjer, razlikuju se aspiracijska, posttraumatska, postoperativna pleuropneumonija, kao i virusna, bakterijska, gljivična itd. Razmotrimo osnovne vrste pleuropneumonije, njihove značajke i glavne karakteristike.
Zarazna pleuropneumonija
Mnoge vrste pleuropneumonije razlikuju se ovisno o uzročniku infekcije. Identifikacija infekcije je obavezna, budući da o njoj ovise režim liječenja te korištene metode i lijekovi. Zarazna pleuropneumonija klasificira se na sljedeći način:
- Virusnu pleuropneumoniju uzrokuju virusi i može biti komplikacija nepravilnog liječenja ili neliječenja gripe ili akutnih respiratornih virusnih infekcija. Rjeđe se radi o primarnoj infekciji. Dijagnostički je teško identificirati virus kod pleuropneumonije, pa se za liječenje najčešće propisuju antivirusni lijekovi širokog spektra djelovanja, kao i razni simptomatski lijekovi.
- Mikoplazmatska pneumonija nastaje nakon što posebna vrsta mikroorganizma zvanog mikoplazma prodre u plućno tkivo. Ova se bolest najčešće bilježi u djetinjstvu i adolescenciji. Može se odvijati latentno, bez specifičnih simptoma, ali dobro reagira na liječenje antibakterijskim lijekovima.
- Gljivična pneumonija i pleuropneumonija mogu biti uzrokovane raznim vrstama infekcija, uključujući gljivične patogene. Gljivična pleuropneumonija dijagnosticira se tek nakon potpune dijagnoze, budući da su klinički simptomi ove vrste bolesti obično oskudni, znakovi su mutni i nejasni te često ne odgovaraju klasičnim manifestacijama mikrobnog oštećenja. Bolest mogu uzrokovati plijesni, Candida, endemske dimorfne gljive, pneumociste. Najčešće je "krivac" Candida albicans, kao i aspergili ili pneumociste - to jest infekcija usmjerena na plućno tkivo. Patogeni mogu ući u dišni sustav i iz vanjskih žarišta i iz drugih mikotičnih žarišta prisutnih u ljudskom tijelu. Na primjer, Candida je stalna komponenta mikrobiocenoze kože i sluznice, ali pod određenim okolnostima može se aktivirati i postati patogena: kao rezultat toga, razvija se pneumomikoza. Liječenje gljivične infekcije u plućima je dugotrajno, primjenom snažnog antifungalnog tretmana.
- Aktinobaciloznu pleuropneumoniju uzrokuje Actinobacillus, gram-negativni štapić koji tvori kapsulu. Ova bolest pogađa samo preživače: goveda, svinje i, rjeđe, ovce. Ostale životinje i ljudi imuni su na infekciju i ne obolijevaju. Prije 1983. godine, bolest se nazivala "hemophilus pleuropneumonia": trenutno se taj izraz smatra zastarjelim, budući da je patogen, koji je prethodno klasificiran kao pripadnik roda Haemophilus, sada premješten u rod Actinobacillus.
Drugi pretežno veterinarski izraz je "zarazna pleuropneumonija". To se odnosi na posebno zarazan oblik upale pluća koji se lako prenosi s jedne životinje na drugu, uzrokujući široko rasprostranjenu bolest. Uzročnik je obično Mycoplasma mucoides. Životinje koje su se oporavile od zarazne pleuropneumonije postaju imune na infekciju.
Abscesirajuća pleuropneumonija
Kada govorimo o apscesirajućoj pleuropneumoniji, mislimo na prisutnost žarišta infektivnog gnojno-nekrotične destrukcije pluća. To su višestruka gnojno-nekrotična područja propadanja tkiva, a ne postoji jasna granica sa zdravim plućnim tkivom. Zbog prisutnosti karakterističnih destruktivnih procesa, mnogi stručnjaci ovu bolest nazivaju terminom "destruktivna pleuropneumonija".
U plućima se formiraju zone taljenja tkiva konfluentnog tipa. Glavni uzročnik patologije smatra se Staphylococcus aureus, ali postoji i oštećenje Klebsiellom i drugim enterobakterijama, kao i hemolitičkim streptokokom, pneumokokom i anaerobnim mikrobima.
Najčešći uzrok razvoja apscesirajuće pleuropneumonije smatra se aspiracijom orofaringealnog sekreta i prisutnosti žarišta gnojne infekcije unutar tijela uz limfne i krvne žile.
Simptomi bolesti slični su simptomima totalne upale pluća.
Pleuropneumonija stečena u zajednici
Pleuropneumonija stečena u zajednici jedna je od vrsta upalnih plućnih procesa u kojima infektivni uzročnik ulazi u dišni sustav izvan bolnice ili druge medicinske i preventivne ustanove. Ovaj oblik pleuropneumonije može biti bakterijski ili virusni, a put prijenosa je zrakom.
U većine pacijenata, upalna reakcija se pokreće nakon neliječene akutne respiratorne virusne infekcije ili infekcije gripom, traheitisa ili bronhitisa.
Patogen ulazi u pluća silaznim putem - iz gornjih dišnih putova. Ako je imunološka obrana oslabljena, tijelu postaje teško prevladati nova upalna žarišta. Kao rezultat toga, infekcija se taloži u plućnom tkivu i razvija se akutna pleuropneumonija.
Često pacijenti s pleuropneumonijom stečenom u zajednici već imaju različite kronične respiratorne procese, poput kroničnog bronhitisa. Bolest postaje aktivna kada se stvore određeni uvjeti, kada je imunološki sustav oslabljen. Ako se liječenje odgodi ili zanemari, može se razviti pleuropneumonija.
Hipostatska pneumonija
Poseban oblik bolesti je hipostatska pleuropneumonija, koja je pretežno sekundarna. Najčešće se bolest razvija kao posljedica dugotrajne stagnacije cirkulacije krvi u malom krvotoku, koji bi trebao osigurati trofiku plućnog tkiva. Poremećaj protoka krvi dovodi do nakupljanja produkata intoksikacije u plućima. Stvara se viskozni sputum, u koji se mikroorganizmi aktivno množe - obično streptokoki i stafilokoki, što uzrokuje novi upalni proces.
Hipostatska ili kongestivna pleuropneumonija obično se javlja kod pacijenata koji dugo leže i ne mogu se kretati i voditi normalan život zbog ozljeda ili somatskih patologija. Dakle, primarne bolesti mogu biti srčani udari, moždani udari, dijabetes, onkopatologije itd. Dugotrajni horizontalni položaj pogoršava protok krvi i uzrokuje zagušenje tkiva.
Vrste pleuropneumonije ovisno o opsegu lezije
Desno plućno krilo podijeljeno je na tri režnja, lijevo na dva. Svaki režanj je pak podijeljen na segmente - parenhimatozne zone koje ventiliraju segmentni bronh i određena grana plućne arterije.
Kada se upalna reakcija nalazi u jednom plućnom režnju, naziva se lobarna pleuropneumonija, a u oba režnja naziva se bilobarna pleuropneumonija. Razlikuju se i jednostrana i bilateralna lobarna pleuropneumonija. Klinička slika i mjere liječenja slične su drugim vrstama bolesti.
Osim toga, stručnjaci su identificirali sljedeće vrste lobarne patologije:
- segmentalna pleuropneumonija - karakterizirana oštećenjem jednog segmenta plućnog režnja;
- polisegmentalna pleuropneumonija - ukazuje na oštećenje nekoliko lobarnih segmenata odjednom;
- Gornja pleuropneumonija može biti desna ili lijeva i ukazuje na oštećenje gornjeg režnja pluća;
- Pleuropneumonija donjeg režnja može biti i desna ili lijeva, ovisno o lokalizaciji patološkog procesa;
- pleuropneumonija srednjeg režnja je upalni proces u srednjem režnju desnog plućnog krila (u lijevom plućnom krilu srednji režanj je odsutan);
- totalni – javlja se s oštećenjem cijelog plućnog polja (svi režnjevi i desnog i lijevog plućnog krila);
- subtotalna pleuropneumonija - za ovaj oblik tipično je oštećenje oba režnja jednog plućnog krila;
- fokalna pleuropneumonija ukazuje na jasnu lokalizaciju upalnog fokusa, bez širenja na obližnja tkiva;
- subpleuralna pleuropneumonija je upalni proces lokaliziran u subpleuralnom području pluća;
- bazalna pleuropneumonija - karakterizirana upalnom reakcijom u donjem dijelu pluća.
Ova klasifikacija temelji se na opsegu upalne reakcije. Ozbiljnost simptoma ovisi o opsegu lezije: što je upala opsežnija, to je klinička slika dublja i živopisnija. [ 1 ]
Konfluentna pleuropneumonija
U konfluentnom obliku pleuropneumonije, bolni poremećaji zahvaćaju nekoliko područja pluća odjednom, ili čak plućni režanj. Dolazi do izraženog zaostajanja u procesu disanja na zahvaćenoj strani, a simptomi respiratornog zatajenja (kratkoća daha, cijanoza) se pojačavaju.
Konfluentna pleuropneumonija karakterizirana je infiltrativnim promjenama, na čijoj pozadini se nalaze zbijene infiltracijske zone i/ili destruktivne šupljine. Pojam "konfluent" označava spajanje više ili pojedinačnih malih patoloških žarišta u veće formacije. S obzirom na ovu značajku razvoja pleuropneumonije, stručnjaci je smatraju relativno jedinstvenim oblikom upalnog procesa pluća.
Komplikacije i posljedice
Ako su mjere liječenja propisane pravovremeno, a sam tretman bio je kompetentan, tada tijek pleuropneumonije obično gubi svoju tipičnu cikličnost i prekida se u početnoj fazi razvoja.
Ako je proces resorpcije eksudata poremećen, razvijaju se komplikacije pleuropneumonije. U nekim slučajevima dolazi do rasta vezivnog tkiva u patološkom fokusu: dolazi do karnifikacije s naknadnom plućnom cirozom. Kod nekih pacijenata opažaju se gnojni procesi s uništavanjem (topljenjem) tkiva, a pleuropneumonija se razvija u apsces ili gangrenu pluća.
Kod pleuropneumonije postoje manifestacije suhog oblika pleuritisa s fibrinskim slojevima i stvaranjem priraslica. Limfogeno širenje infekcije dovodi do razvoja gnojnog medijastinitisa i perikarditisa. Ako se širenje mikroba događa kroz krvožilni sustav, tada
Metastatski gnojni žarišta u mozgu i drugim organima i tkivima: razvoj gnojnog meningitisa, peritonitisa, akutnog polipozno-ulcerativnog ili ulcerativnog endokarditisa, počinje gnojni artritis.
Pacijenti su često zabrinuti zašto temperatura ne pada dok uzimaju antibiotike za pleuropneumoniju: može li to ukazivati na razvoj komplikacija? Kod pleuropneumonije, očitanja temperature obično variraju unutar 37-38°C. Uz terapiju antibioticima, visoka temperatura može trajati 2-3 dana, a kod bilateralnog patološkog procesa - do 10-14 dana (iako ne prelazi 38°C). Ako očitanja prijeđu granicu od 39-40°C, to ukazuje na pojačanu upalnu reakciju i gubitak sposobnosti tijela da se bori protiv patogena. U takvoj situaciji liječnik treba odmah preispitati liječenje i, eventualno, promijeniti antibiotik. [ 2 ]
Dijagnostika pleuropneumonije
Pregled pacijenta sa sumnjom na pleuropneumoniju provodi se prema individualnom planu koji sastavlja liječnik. Taj plan obično uključuje:
Opće pretrage krvi, urina, sputuma, biokemija krvi (određivanje ukupnih proteina, elektroforeza proteina, određivanje sadržaja bilirubina i fibrinogena);
Kultura sputuma s određivanjem osjetljivosti bakterijske flore na antibiotsku terapiju;
EKG.
Rendgenska snimka prsnog koša gotovo je uvijek osnovna dijagnostička metoda za sve vrste pleuropneumonije. Pregled se izvodi u dvije projekcije:
- tijekom faze plime opaža se intenziviranje i obogaćivanje plućnog uzorka, što se objašnjava hiperemijom tkiva;
- stupanj prozirnosti je normalan ili neznatno smanjen;
- postoji jednolična sjena, a plućni korijen je blago proširen na zahvaćenoj strani;
- ako je patološka reakcija lokalizirana u sektoru donjeg režnja, tada se opaža smanjena ekskurzija odgovarajuće dijafragmalne kupole;
- Tijekom faze hepatizacije otkriva se izrazito smanjenje prozirnosti plućnog tkiva (u skladu sa zahvaćenim područjem);
- zahvaćeno područje pluća je normalne ili blago povećane veličine;
- intenzitet sjene se lagano povećava prema periferiji;
- u srednjim zonama zatamnjenja nalaze se područja posvjetljivanja;
- plućni korijen na zahvaćenoj strani je proširen i ima jednoliku sjenu;
- opaža se zbijanje susjedne pleure;
- tijekom faze razrješenja dolazi do smanjenja intenziteta sjene patološki promijenjene zone;
- fragmentirana sjena je smanjena, plućni korijen je proširen.
Ako postoji sumnja na pleuropneumoniju, poželjnije je provesti potpuni rendgenski pregled, a ne standardnu fluorografiju, koja se smatra preventivnom, a ne terapijskom i dijagnostičkom metodom. Pneumonija se ne uvijek pravilno prati na fluorografiji, budući da to ovisi i o težini patološkog procesa i o stanju i gustoći tkiva kroz koja prodiru rendgenske zrake. Uz pomoć fluorografije moguće je unaprijed spriječiti razvoj kronične pneumonije, zaštititi se od atipičnog tijeka upalnog procesa, međutim, ovaj postupak ne omogućuje vam da uočite lokalizaciju upale i procijenite stupanj složenosti procesa.
Pacijentima s bilo kojom vrstom pleuropneumonije preporučuje se pregled vanjske respiratorne funkcije, a ako je indicirano, izvodi se pleuralna punkcija.
Multispiralni CT je indiciran u sljedećim slučajevima:
- ako postoje očiti klinički simptomi pleuropneumonije, ali na rendgenskoj snimci nema tipičnih abnormalnosti;
- ako se tijekom dijagnoze pleuropneumonije otkriju atipični poremećaji, poput opstruktivne atelektaze, apscesa ili plućnog infarkta;
- u slučaju rekurentne pleuropneumonije, ako se patološki infiltrati otkriju u istom području pluća;
- u slučaju produljene pleuropneumonije, ako se patološki infiltrati ne povuku unutar mjesec dana.
Dodatna instrumentalna dijagnostika može uključivati fiberoptičku bronhoskopiju, transtorakalnu biopsiju i transtrahealnu aspiraciju. Prisutnost pleuralnog izljeva s mogućnošću sigurne pleuralne punkcije indikacija je za pregled pleuralne tekućine. [ 3 ]
U svakoj fazi pleuropneumonije provodi se obavezna auskultacija:
- u fazi plime primjećuje se slabost vezikularnog disanja i krepitacija;
- u fazi hepatizacije moguće je čuti jasno piskanje s finim mjehurićima, s povećanom bronhofonijom;
- Krepitacija je također prisutna u fazi rezolucije.
Diferencijalna dijagnoza
Različite vrste pleuropneumonije obično se razlikuju od tuberkulozne bronhopneumonije (kazeozne pneumonije). Takva dijagnostika je posebno teška u slučajevima kada pleuropneumonija zahvaća gornje režnjeve, a tuberkuloza donje režnjeve: činjenica je da se u početnoj fazi tuberkuloza ne otkriva kao mikobakterije u sputumu, a klinički i radiološki znakovi ovih patologija vrlo su slični. Ponekad je moguće postaviti ispravnu dijagnozu tuberkuloze ako postoji tipičan rani početak bolesti: rana slabost, pojačano znojenje, stalni nemotivirani umor. Pleuropneumoniju karakterizira akutni razvoj simptoma, uključujući nagli porast temperature, bol u prsima, kašalj s ispljuvkom. Što se tiče tuberkuloznog infiltrata, on se razlikuje od pleuropneumonične po tome što ima jasne obrise.
Krvne pretrage kod pacijenata s tuberkulozom pokazuju leukopeniju na pozadini limfocitoze, dok su značajna leukocitoza i ubrzana sedimentacija eritrocita (ESR) tipične za pleuropneumoniju.
Još jedna potvrda tuberkuloze smatra se tuberkulinskim testovima (+).
Različite vrste pleuropneumonije također se razlikuju od bronhogenog raka i plućne embolije s malim granama.

