Medicinski stručnjak članka
Nove publikacije
Fibroelastoza
Posljednji pregledao: 05.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
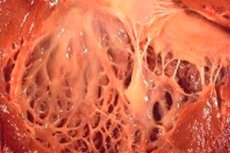
U medicini se pojam "fibroelastoza" odnosi na promjene u vezivnom tkivu tijela koje prekriva površinu unutarnjih organa i krvnih žila uzrokovane poremećajem rasta elastičnih vlakana. Istodobno se primjećuje zadebljanje stijenki organa i njihovih struktura, što nužno utječe na funkcioniranje vitalnih sustava tijela, posebno kardiovaskularnog i dišnog sustava. To zauzvrat povlači za sobom pogoršanje pacijentovog blagostanja, posebno tijekom fizičkog napora, što utječe na kvalitetu i trajanje života.
Epidemiologija
Općenito, bolesti praćene promjenama vezivnog tkiva, što rezultira zadebljanjem membrana i pregrada unutarnjih organa, mogu se podijeliti u 2 skupine: srčana fibroelastoza i plućna fibroelastoza. Patologija srca može biti i kongenitalna i stečena; kod plućnog oblika bolesti govorimo o stečenoj bolesti.
Plućna fibroelastoza počinje se razvijati u srednjoj dobi (bliže 55-57 godina), iako se u polovici slučajeva podrijetlo bolesti mora tražiti u djetinjstvu. Karakteristično je "lagano" razdoblje, kada su simptomi bolesti odsutni. Istovremeno, bolest nema spolne preferencije i može podjednako zahvatiti i žene i muškarce. Ovu prilično rijetku patologiju karakteriziraju promjene u tkivima pleure i parenhima (funkcionalnih stanica) pluća, uglavnom u gornjem režnju pluća. Budući da etiologija i patogeneza bolesti ostaju nejasne, bolest se klasificira kao idiopatska patologija. Prema medicinskoj terminologiji naziva se "pleuroparenhimska fibroelastoza". [ 1 ]
Kardiološka fibroelastoza je općeniti naziv za patologiju srčanih membrana, karakteriziranu njihovim zadebljanjem i smanjenom funkcionalnošću. Kongenitalni oblici patologije karakterizirani su difuznim (raširenim) zadebljanjem unutarnje membrane srca. To je tanko vezivno tkivo koje oblaže šupljinu srca (njegove dijelove) i tvori njegove zaliske.
Kod odraslih pacijenata obično se dijagnosticira fokalni oblik bolesti, kada se čini da je unutarnja površina srca prekrivena mrljama jačeg i debljeg tkiva (može uključivati ne samo obrasla vlakna, već i trombotične mase).
U polovici slučajeva srčane fibroelastoze ne samo da stijenka organa postaje deblja, već i zalisci (bikuspidalni mitralni između atrija i istoimene klijetke, trikuspidalni aortni između lijeve klijetke i aorte, plućni između desne klijetke i plućne arterije). To pak može poremetiti funkcioniranje zalistaka i uzrokovati sužavanje arterijskog otvora, koji je već malen u usporedbi s drugim šupljinama srca.
U medicinskoj terminologiji, endokardijalna fibroelastoza naziva se endokardijalna fibroelastoza (prenatalna fibroelastoza, endokardijalna skleroza, fetalni endokarditis itd.). No, često u proces može biti uključen i srednji mišićni sloj srčane membrane. [ 2 ]
Anomalije u strukturi miokarda (mišićnog sloja srca, koji se sastoji od kardiomiocita), genske mutacije i teški infektivni procesi mogu uzrokovati uobičajeni oblik fibroelastoze, kada u proces nije uključen samo endokard, već i miokard. Obično se displastični procesi u endokardu, uzrokovani različitim razlozima, javljaju na granici njegovog kontakta s mišićnom membranom, što narušava kontraktilnost ovog sloja. U nekim slučajevima dolazi čak i do urastanja unutarnjeg sloja u miokard, zamjene kardiomiocita fibroblastima i vlaknima, što utječe na vodljivost živčanih impulsa i ritmički rad srca.
Kompresija krvnih žila u debljini srčane membrane zadebljanim miokardom remeti prehranu miokarda (miokardijalna ishemija), što zauzvrat može dovesti do nekroze tkiva srčanog mišića.
Endokardijalna fibroelastoza s oštećenjem miokarda srca naziva se subendokardijalna ili endomiokardijalna fibroelastoza.
Prema statistikama, u većini slučajeva ove rijetke bolesti (samo 0,007% ukupnog broja novorođenčadi) dijagnosticira se fibroelastoza lijeve klijetke srca, iako se u nekim slučajevima proces širi i na desnu klijetku i atrij, uključujući i ventile koji ih odvajaju.
Srčana fibroelastoza često je popraćena oštećenjem velikih koronarnih žila, također prekrivenih vezivnim tkivom. U odrasloj dobi često se javlja na pozadini progresivne vaskularne ateroskleroze.
Bolest se češće registrira u tropskim afričkim zemljama među stanovništvom s niskim životnim standardom, što je olakšano lošom prehranom, čestim infekcijama te određenim namirnicama i biljkama koje se konzumiraju kao hrana.
Zadebljanje endokarda opaža se i u posljednjoj fazi Löfflerovog fibroplastičnog endokarditisa, koji uglavnom pogađa muškarce srednje dobi. Patogeneza ove bolesti povezana je i s infektivnim agensima koji uzrokuju razvoj teške eozinofilije, što je tipičnije za unutarnje parazitske infekcije. U ovom slučaju, tkiva tijela (prvenstveno srčani mišić i mozak) počinju osjećati nedostatak kisika (hipoksiju). Unatoč sličnosti simptoma srčane fibroelastoze i Löfflerovog fibroznog endokarditisa, liječnici ih smatraju potpuno različitim bolestima.
Uzroci fibroelastoza
Fibroelastoza se odnosi na promjene vezivnog tkiva u vitalnim organima: srcu i plućima, što je popraćeno poremećajem funkcije organa i odražava se na izgledu i stanju pacijenta. Liječnici znaju za bolest već desetljećima. Fibroelastoza unutarnje ovojnice srca (endokarda) opisana je još početkom 18. stoljeća, a o sličnim promjenama na plućima počelo se raspravljati 2 i pol stoljeća kasnije. Međutim, liječnici još nisu postigli konačan dogovor o uzrocima patološke proliferacije vezivnog tkiva.
Ostaje nejasno što točno uzrokuje poremećaj rasta i razvoja vezivnih vlakana. No, znanstvenici identificiraju određene čimbenike rizika za takve promjene, smatrajući ih mogućim (ali ne konačnim) uzrocima bolesti.
Dakle, u patogenezi plućne fibroelastoze, koja se smatra bolešću zrelih ljudi, posebna uloga se daje rekurentnim infektivnim lezijama organa, koje se nalaze kod polovice pacijenata. Infekcije izazivaju upalu plućnog tkiva i pleure, a dugotrajna upala predisponira njihovu fibroznu transformaciju.
Neki pacijenti imaju obiteljsku anamnezu fibroelastoze, što upućuje na nasljednu predispoziciju. U njihovim tijelima pronađena su nespecifična autoantitijela koja izazivaju dugotrajne upalne procese nejasne etiologije.
Postoji mišljenje da fibrozne promjene u plućnom tkivu mogu biti uzrokovane gastroezofagealnom refluksnom bolešću. Iako je ta veza najvjerojatnije neizravna. Također se vjeruje da je rizik od fibroelastoze veći kod onih koji pate od kardiovaskularnih bolesti ili plućne tromboze.
Plućna fibroelastoza u mladoj i adolescentnoj dobi može se podsjetiti na sebe tijekom trudnoće. Obično je bolest skrivena oko 10 godina ili više, ali se može manifestirati i ranije, moguće zbog povećanog opterećenja tijela buduće majke i hormonalnih promjena, ali još uvijek nema točnog objašnjenja. Ipak, slična slika razvoja bolesti uočena je kod 30% pregledanih pacijenata reproduktivne dobi.
Sama trudnoća ne može uzrokovati bolest, ali može ubrzati razvoj događaja, što je vrlo tužno, jer je stopa smrtnosti od bolesti vrlo visoka, a životni vijek s fibroelastozom kratak.
U većini slučajeva, srčana fibroelastoza može se pripisati dječjim bolestima. Kongenitalna patologija otkriva se u prenatalnom razdoblju kod fetusa starog 4-7 mjeseci, ali dijagnoza se može potvrditi tek nakon rođenja djeteta. U patogenezi ovog oblika bolesti razmatra se nekoliko mogućih negativnih čimbenika: zarazne i upalne bolesti majke prenesene na fetus, abnormalnosti u razvoju srčanih membrana, oštećena opskrba krvlju srčanog tkiva, genetske mutacije, nedostatak kisika.
Smatra se da među infekcijama, virusi daju najveći patogenetski doprinos razvoju srčane fibroelastoze, jer se ugrađuju u stanice tijela, uništavaju ih i mijenjaju svojstva tkiva. Neoblikovani imunološki sustav fetusa ne može mu pružiti zaštitu od ovih patogena, za razliku od imuniteta buduće majke. Potonja možda neće iskusiti posljedice virusne infekcije, dok kod fetusa intrauterina infekcija može izazvati pojavu raznih anomalija.
Neki znanstvenici smatraju da odlučujuću ulogu u patogenezi infektivnog oblika fibroelastoze igra infekcija koja pogađa fetus do 7 mjeseci starosti. Kasnije može uzrokovati samo upalne bolesti srca (miokarditis, endokarditis).
Anomalije u razvoju membrana i srčanih zalistaka mogu biti izazvane i upalnim procesom i neadekvatnim autoimunim reakcijama, zbog čega stanice imunološkog sustava počinju napadati vlastite stanice tijela.
Genske mutacije uzrokuju abnormalni razvoj vezivnog tkiva, jer geni sadrže informacije o strukturi i ponašanju proteinskih struktura (posebno proteina kolagena i elastina).
Hipoksija i ishemija srčanog tkiva mogu biti posljedica abnormalnog razvoja srca. U ovom slučaju govorimo o sekundarnoj fibroelastozi, izazvanoj kongenitalnim srčanim manama (KSM). To uključuje anomalije koje uzrokuju opstrukciju (oštećenu prohodnost srca i njegovih krvnih žila):
- stenoza ili suženje aorte u blizini zaliska,
- koarktacija ili segmentalno suženje aorte na spoju luka i silaznog dijela,
- atrezija ili odsutnost prirodnog otvora u aorti,
- nerazvijenost srčanog tkiva (najčešće lijeve klijetke, rjeđe desne klijetke i pretkomora), što utječe na pumpnu funkciju srca.
Postoji mišljenje da toksikoza tijekom trudnoće također može djelovati kao predisponirajući faktor za fibroelastoziju kod fetusa.
U postnatalnom razdoblju, razvoj srčane fibroelastoze mogu olakšati zarazne i upalne bolesti organskih membrana, hemodinamski poremećaji kao posljedica ozljeda, vaskularna tromboembolija, krvarenje u miokardu, metabolički poremećaji (povećano stvaranje fibrina, poremećaji metabolizma proteina i željeza: amiloidoza, hemokromatoza). Isti razlozi uzrokuju razvoj bolesti u odraslih.
Patogeneza
Vezivno tkivo je posebno tkivo ljudskog tijela koje je dio gotovo svih organa, ali ne sudjeluje aktivno u njihovim funkcijama. Vezivnom tkivu pripisuju se potporne i zaštitne funkcije. Formirajući svojevrsni kostur (okvir, stromu) i ograničavajući funkcionalne stanice organa, ono osigurava njegov konačni oblik i veličinu. Imajući dovoljnu čvrstoću, vezivno tkivo također štiti stanice organa od uništenja i ozljeda, sprječava prodiranje patogena, te uz pomoć posebnih stanica makrofaga apsorbira zastarjele strukture: mrtve stanice tkiva, strane proteine, otpadne komponente krvi itd.
Ovo tkivo se može nazvati pomoćnim, jer ne sadrži stanične elemente koji osiguravaju funkcionalnost jednog ili drugog organa. Ipak, njegova uloga u životu tijela je prilično velika. Budući da je dio membrana krvnih žila, vezivno tkivo osigurava sigurnost i funkcionalnost tih struktura, zbog čega se provodi prehrana i disanje (trofizma) okolnih tkiva unutarnjeg okruženja tijela.
Postoji nekoliko vrsta vezivnog tkiva. Membrana koja prekriva unutarnje organe naziva se rahlo vezivno tkivo. To je polutekuća, bezbojna tvar koja sadrži valovita kolagena vlakna i ravna elastinska vlakna, između kojih su nasumično raspršene različite vrste stanica. Neke od tih stanica (fibroblasti) odgovorne su za stvaranje vlaknastih struktura, druge (endoteliociti i mastociti) tvore prozirnu matricu vezivnog tkiva i proizvode posebne tvari (heparin, histamin), druge (makrofagi) osiguravaju fagocitozu itd.
Druga vrsta vlaknastog tkiva je gusto vezivno tkivo, koje ne sadrži veliki broj pojedinačnih stanica, koje se pak dijeli na bijelo i žuto. Bijelo tkivo sastoji se od čvrsto zbijenih kolagenih vlakana (ligamenti, tetive, periost), a žuto tkivo od kaotično isprepletenih elastinskih vlakana s inkluzijama fibroblasta (dio ligamenata, membrane krvnih žila, pluća).
Vezivna tkiva također uključuju: krv, masno tkivo, koštano i hrskavično tkivo, ali nas ona još ne zanimaju, budući da, govoreći o fibroelastozi, mislimo na promjene u vlaknastim strukturama. A elastična i otporna vlakna nalaze se samo u labavim i gustim vezivnim tkivima.
Sinteza fibroblasta i stvaranje vlakana vezivnog tkiva iz njih regulirano je na razini mozga. To osigurava konstantnost njegovih karakteristika (čvrstoća, elastičnost, debljina). Ako se zbog nekih patoloških razloga poremeti sinteza i razvoj pomoćnog tkiva (povećava se broj fibroblasta, mijenja se njihovo "ponašanje"), dolazi do proliferacije jakih kolagenih vlakana ili promjene u rastu elastičnih (ostaju kratka, uvijaju se), što dovodi do promjene svojstava membrane organa i nekih unutarnjih struktura prekrivenih vezivnim tkivom. Dobivaju veću debljinu od potrebne, postaju gušća, jača i neelastična, nalikujući vlaknastom tkivu u ligamentima i tetivama, čije istezanje zahtijeva veliki napor.
Takvo tkivo se ne rasteže dobro, ograničavajući pokrete organa (automatski ritmički pokreti srca i krvnih žila, promjene veličine pluća tijekom udisaja i izdisaja), stoga dolazi do poremećaja opskrbe krvlju i dišnih organa, što dovodi do nedostatka kisika.
Činjenica je da se opskrba tijela krvlju provodi zahvaljujući srcu, koje radi kao pumpa, i dvama krugovima cirkulacije krvi. Plućna cirkulacija odgovorna je za opskrbu krvlju i izmjenu plinova u plućima, odakle se kisik s protokom krvi dovodi do srca, a odatle u sistemsku cirkulaciju i distribuira po cijelom tijelu, osiguravajući disanje organima i tkivima.
Elastična membrana, ograničavajući kontrakciju srčanog mišića, smanjuje funkcionalnost srca, koje ne pumpa krv tako aktivno, a s njom i kisik. Kod fibroelastozom pluća, njihova ventilacija (oksigenacija) je oštećena, jasno je da u krv počinje ulaziti manje kisika, što će, čak i uz normalnu funkciju srca, doprinijeti gladovanju kisikom (hipoksiji) tkiva i organa. [ 3 ]
Simptomi fibroelastoza
Srčana i plućna fibroelastoza su dvije vrste bolesti karakterizirane poremećajem sinteze vlakana u vezivnom tkivu. Imaju različite lokalizacije, ali obje su potencijalno opasne po život, jer su povezane s progresivnim ili teškim srčanim i respiratornim zatajenjem.
Plućna fibroelastoza je rijedak tip intersticijske bolesti ovog važnog organa dišnog sustava. To uključuje kronične patologije plućnog parenhima s oštećenjem alveolarnih stijenki (upala, poremećaj njihove strukture i strukture), unutarnje sluznice plućnih kapilara itd. Fibroelastoza se često smatra posebnim rijetkim oblikom progresivne upale pluća s tendencijom fibroznih promjena u tkivima pluća i pleure.
Gotovo je nemoguće otkriti bolest na samom početku, jer se možda neće podsjećati na sebe oko 10 godina. To se razdoblje naziva jasni interval. Početak patoloških promjena koje još ne utječu na volumen pluća i izmjenu plinova može se otkriti slučajno, tijekom detaljnog pregleda pluća u vezi s drugom bolešću dišnog sustava ili ozljedom.
Bolest karakterizira sporo napredovanje simptoma, pa se prve manifestacije bolesti mogu značajno odgoditi u vremenu od njezina početka. Simptomi se postupno pojačavaju.
Prvi znakovi bolesti na koje vrijedi obratiti pozornost su kašalj i sve veća disajna kriza. Takvi simptomi često postaju posljedica prethodne respiratorne bolesti, pa se mogu dugo vremena povezivati s prehladom i njezinim posljedicama. Disfunkcija se često doživljava kao srčani poremećaj ili promjene povezane sa starenjem. Uostalom, bolest se dijagnosticira kod ljudi koji se približavaju starosti.
Pogreške mogu napraviti i pacijenti i liječnici koji ih pregledavaju, što dovodi do kasnog otkrivanja opasne bolesti. Vrijedi obratiti pozornost na kašalj koji je kod fibroelastoze neproduktivan, ali ga ne stimuliraju mukolitici i ekspektoransi, već ga zaustavljaju antitusici. Produženi kašalj ove prirode karakterističan je simptom plućne fibroelastoze.
Dispneja je uzrokovana progresivnim respiratornim zatajenjem zbog zadebljanja alveolarnih stijenki i pleure, smanjenjem volumena i broja alveolarnih šupljina u plućima (parenhim organa je na rendgenskoj snimci vidljiv kao saće). Simptom se pojačava pod utjecajem fizičkog napora, prvo značajnog, a zatim čak i malog. Kako bolest napreduje, pogoršava se, što uzrokuje invaliditet i smrt pacijenta.
Progresiju fibroelastoze prati pogoršanje općeg stanja: hipoksija dovodi do slabosti i vrtoglavice, tjelesna težina se smanjuje (razvija se anoreksija), falange noktiju mijenjaju se u vrstu bubnjastih štapića, koža postaje blijeda i ima bolesni izgled.
Polovica pacijenata razvija nespecifične simptome poput otežanog disanja i bolova u prsima, karakterističnih za pneumotoraks (nakupljanje plinova u pleuralnoj šupljini). Ova anomalija može nastati i kao posljedica ozljeda, primarnih i sekundarnih plućnih bolesti, nepravilnog liječenja, pa se ne može dijagnosticirati.
Kardijsku fibroelastozom, kao i patologijom rasta vezivnog tkiva u plućima, karakteriziraju: blijeda koža, gubitak težine, slabost, koja je često paroksizmalna, kratkoća daha. Može se primijetiti i trajna subfebrilna temperatura bez znakova prehlade ili infekcije.
Mnogi pacijenti doživljavaju promjene u veličini jetre. Povećava se bez simptoma disfunkcije. Također je moguće oticanje nogu, lica, ruku i sakralne regije.
Karakteristična manifestacija bolesti smatra se sve većim zatajenjem cirkulacije povezanim s poremećajem srca. U ovom slučaju dijagnosticira se tahikardija (povećan broj otkucaja srca, često u kombinaciji s aritmijom), kratkoća daha (uključujući i nedostatak tjelesne aktivnosti), cijanoza tkiva (plavičasta obojenost uzrokovana nakupljanjem karboksihemoglobina u krvi, tj. spoja hemoglobina s ugljikovim dioksidom zbog poremećenog protoka krvi, a time i izmjene plinova).
U ovom slučaju, simptomi se mogu pojaviti ili odmah nakon rođenja djeteta s ovom patologijom ili tijekom određenog vremenskog razdoblja. Kod starije djece i odraslih, znakovi teškog zatajenja srca obično se pojavljuju na pozadini respiratorne infekcije, koja djeluje kao okidač. [ 4 ]
Fibroelastoza kod djece
Ako je plućna fibroelastoza bolest odraslih, često nastala u djetinjstvu, ali se dugo ne manifestira, onda se slična patologija endokarda srca često pojavljuje čak i prije rođenja djeteta i utječe na njegov život od prvih trenutaka rođenja. Ova rijetka, ali teška patologija uzrok je razvoja teško ispraviteljenog zatajenja srca kod dojenčadi, od kojih mnoga umiru unutar 2 godine. [ 5 ]
Endokardijalna fibroelastoza kod novorođenčadi u većini je slučajeva rezultat patoloških procesa koji se odvijaju u tijelu djeteta tijekom prenatalne dobi. Infekcije primljene od majke, genetske mutacije, abnormalnosti u razvoju kardiovaskularnog sustava, nasljedne metaboličke bolesti - sve to, prema znanstvenicima, može dovesti do promjena vezivnog tkiva u membranama srca. Pogotovo ako je fetus star 4-7 mjeseci istovremeno izložen dvama ili više čimbenika.
Na primjer, kombinacija abnormalnosti u razvoju srca i koronarnih žila (stenoza, atrezija, koarktacija aorte, abnormalni razvoj miokardnih stanica, endokardijalna slabost itd.), koje doprinose ishemiji tkiva, u kombinaciji s upalnim procesom zbog infekcije, ostavlja dijete praktički bez ikakvih izgleda za veće ili manje preživljavanje. Dok se defekti u razvoju organa još uvijek mogu brzo ispraviti, progresivna fibroelastoza može se samo usporiti, ali ne i izliječiti.
Obično se srčana fibroelastoza u fetusa otkriva već tijekom trudnoće tijekom ultrazvučne dijagnostike u drugom ili trećem tromjesečju. Ultrazvuk i ehokardiografija u 20. do 38. tjednu pokazali su hiperehogenost, što ukazuje na zadebljanje i zbijanje endokarda (obično difuzno, rjeđe fokalno), promjenu veličine i oblika srca (organ je povećan i poprima oblik kugle ili metka, unutarnje strukture se postupno izglađuju). [ 6 ]
U 30-35% slučajeva fibroelastoza je otkrivena prije 26. tjedna trudnoće, u 65-70% - u naknadnom razdoblju. U više od 80% novorođenčadi fibroelastoza je kombinirana s opstruktivnim srčanim manama, tj. sekundarna je, unatoč ranim fazama otkrivanja. Hiperplazija lijeve klijetke otkrivena je u polovici oboljele djece, što objašnjava visoku prevalenciju fibroelastoze ove posebne srčane strukture. Patologije aorte i njezinog zaliska, utvrđene u trećini djece s endokardijalnom proliferacijom, također dovode do povećanja (dilatacije) lijeve klijetke i poremećaja njezine funkcionalnosti.
U slučaju instrumentalno potvrđene srčane fibroelastoze, liječnici preporučuju prekid trudnoće. Kod gotovo sve djece rođene čije su majke odbile medicinski pobačaj, potvrđeni su znakovi bolesti. Simptomi zatajenja srca, karakteristični za fibroelastoz, pojavljuju se unutar godine dana (rijetko u 2.-3. godini života). Kod djece s kombiniranim oblikom bolesti, znakovi zatajenja srca otkrivaju se od prvih dana života.
Kongenitalni oblici primarne i kombinirane fibroelastoze kod djece najčešće imaju brz tijek s razvojem teškog zatajenja srca. Niska aktivnost, letargija djeteta, odbijanje dojenja zbog brzog umora, slab apetit, pojačano znojenje ukazuju na loše zdravlje. Sve to dovodi do činjenice da dijete ne dobiva dobro na težini. Koža bebe je bolno blijeda, kod nekih s plavkastim nijansom, najčešće u nazolabijalnom trokutu.
Postoje znakovi slabog imuniteta, pa takva djeca često i brzo obolijevaju od respiratornih infekcija, što komplicira situaciju. Ponekad u prvim danima i mjesecima života dijete ne pokazuje nikakve poremećaje cirkulacije, ali česte infekcije i plućne bolesti postaju okidač za razvoj kongestivnog zatajenja srca.
Dodatni zdravstveni pregledi novorođenčadi i male djece sa sumnjom na fibroelastozom ili prethodno dijagnosticiranom pokazali su nizak krvni tlak (hipotenziju), povećanu veličinu srca (kardiomegaliju), prigušene tonove pri slušanju srca, ponekad sistolički šum karakterističan za insuficijenciju mitralne valvule, tahikardiju, dispneju. Slušanje pluća pokazuje prisutnost piskanje, što ukazuje na zagušenje.
Endokardijalno oštećenje lijeve klijetke često dovodi do slabljenja mišićnog sloja srca (miokarda). Normalan srčani ritam sastoji se od dva ritmički izmjenjujuća tona. Kod fibroelastoze može se pojaviti treći (a ponekad i četvrti) ton. Takav patološki ritam je jasno čujan i po zvuku podsjeća na trodobni hod konja (galop), zbog čega se naziva ritam galopa.
Još jedan simptom fibroelastoze kod male djece je pojava srčane grbe. Činjenica je da djetetova rebra u ranom postnatalnom razdoblju ostaju neosificirana i predstavljena su hrskavičnim tkivom. Povećanje veličine srca dovodi do činjenice da ono počinje pritiskati "meka" rebra, zbog čega se ona savijaju i poprimaju trajni oblik zakrivljen prema naprijed (srčana grba). Kod fibroelastoza kod odraslih, srčana grba se ne formira zbog čvrstoće i krutosti koštanog tkiva rebara, čak ni u slučaju povećanja svih struktura srca.
Samo stvaranje srčane grbe ukazuje samo na kongenitalnu srčanu manu bez navođenja njezine prirode. Ali u svakom slučaju, povezana je s povećanjem veličine srca i njegovih ventrikula.
Sindrom edema kod fibroelastoze kod djece rijetko se dijagnosticira, ali mnoga djeca doživljavaju povećanu jetru koja počinje stršiti u prosjeku 3 cm ispod ruba rebarnog luka.
Ako je fibroelastoza stečena (na primjer, posljedica je upalnih bolesti srčanih membrana), klinička slika najčešće je sporo progresivna. Neko vrijeme simptomi mogu biti potpuno odsutni, a zatim se pojavljuju slabi znakovi srčane disfunkcije u obliku kratkoće daha tijekom fizičkog napora, ubrzanog rada srca, brzog umora i niske fizičke izdržljivosti. Malo kasnije, jetra se počinje povećavati, pojavljuju se edemi i vrtoglavica.
Svi simptomi stečene fibroelastoze su nespecifični, što komplicira dijagnozu bolesti, nalikujući kardiomiopatiji, bolestima jetre i bubrega. Bolest se najčešće dijagnosticira u fazi teškog zatajenja srca, što negativno utječe na rezultate liječenja.
Komplikacije i posljedice
Treba reći da su fibroelastoza srca i pluća ozbiljne patologije, čiji tijek ovisi o raznim okolnostima. Kongenitalne srčane mane značajno kompliciraju situaciju, koja se može kirurški eliminirati u ranoj dobi, ali istodobno ostaje prilično visok rizik od smrti (otprilike 10%).
Smatra se da što se bolest ranije razvije, to će njezine posljedice biti teže. To potvrđuje činjenica da kongenitalna fibroelastoza u većini slučajeva ima fulminantan ili akutni tijek s brzim napredovanjem zatajenja srca. Razvoj akutnog zatajenja srca u djeteta mlađeg od 6 mjeseci smatra se lošim prognostičkim znakom.
Međutim, liječenje ne jamči potpunu obnovu srčane funkcije, već samo usporava napredovanje simptoma zatajenja srca. S druge strane, izostanak takvog potpornog liječenja dovodi do smrti unutar prve dvije godine života djeteta.
Ako se zatajenje srca otkrije u prvim danima i mjesecima života bebe, dijete najvjerojatnije neće preživjeti ni tjedan dana. Odgovor na liječenje varira među djecom. U nedostatku terapijskog učinka, praktički nema nade. Ali uz pruženu pomoć, životni vijek bolesnog djeteta je kratak (od nekoliko mjeseci do nekoliko godina).
Operacija i korekcija kongenitalnih srčanih mana koje su uzrokovale fibroelastoziju obično poboljšavaju stanje pacijenta. Uz uspješno kirurško liječenje hiperplazije lijeve klijetke i poštivanje liječničkih zahtjeva, bolest može poprimiti benigni tijek: zatajenje srca imat će kronični tijek bez znakova progresije. Iako je nada za takav rezultat mala.
Što se tiče stečenog oblika srčane fibroelastoze, ona brzo postaje kronična i postupno napreduje. Lijekovi mogu usporiti proces, ali ga ne i zaustaviti.
Plućna fibroelastoza, bez obzira na vrijeme pojave promjena u parenhimu i membranama organa nakon svjetlosnog razdoblja, počinje brzo napredovati i zapravo ubija osobu za nekoliko godina, uzrokujući teško respiratorno zatajenje. Žalosno je što učinkovite metode liječenja bolesti još nisu razvijene. [ 7 ]
Dijagnostika fibroelastoza
Endomiokardijalna fibroelastoza, čiji se simptomi u većini slučajeva otkrivaju u ranoj dobi, kongenitalna je bolest. Ako izuzmemo one rijetke slučajeve kada se bolest počela razvijati u kasnom djetinjstvu i odrasloj dobi kao komplikacija ozljeda i somatskih bolesti, moguće je identificirati patologiju u prenatalnom razdoblju, tj. prije rođenja djeteta.
Liječnici vjeruju da se patološke promjene u endokardijalnom tkivu, promjene u obliku fetalnog srca i neke značajke njegovog funkcioniranja, karakteristične za fibroelastoziju, mogu utvrditi već u 14. tjednu trudnoće. No, to je još uvijek prilično kratko razdoblje i ne može se isključiti da se bolest može manifestirati nešto kasnije, bliže trećem tromjesečju trudnoće, a ponekad i nekoliko mjeseci prije poroda. Zato se pri praćenju trudnica preporučuje provođenje kliničkih ultrazvučnih pregleda fetalnog srca u intervalima od nekoliko tjedana.
Po kojim znakovima liječnici mogu posumnjati na bolest tijekom sljedećeg ultrazvuka? Mnogo toga ovisi o obliku bolesti. Najčešće se fibroelastoza dijagnosticira u području lijeve klijetke, ali ta struktura nije uvijek povećana. Dilatirani oblik bolesti s povećanom lijevom klijetkom srca lako se određuje tijekom ultrazvučnog pregleda po sfernom obliku srca, čiji vrh predstavlja lijeva klijetka, općem povećanju veličine organa i izbočenju interventrikularne pregrade prema desnoj klijetki. Ali glavni znak fibroelastoze je zadebljanje endokarda, kao i srčanih pregrada s karakterističnim povećanjem ehogenosti tih struktura, što se određuje specifičnim ultrazvučnim pregledom.
Studija se provodi pomoću posebne ultrazvučne opreme s kardiološkim programima. Fetalna ehokardiografija ne šteti majci ni nerođenom djetetu, već omogućuje ne samo prepoznavanje anatomskih promjena u srcu, već i određivanje stanja koronarnih žila, prisutnosti krvnih ugrušaka u njima i promjena u debljini srčanih membrana.
Fetalna ehokardiografija propisuje se ne samo u prisutnosti odstupanja tijekom dekodiranja ultrazvučnih rezultata, već i u slučaju majčine infekcije (posebno virusne), uzimanja jakih lijekova, nasljedne predispozicije, prisutnosti metaboličkih poremećaja, kao i kongenitalnih srčanih patologija kod starije djece.
Fetalna ehokardiografija može otkriti i druge kongenitalne oblike fibroelastoze. Na primjer, fibroelastoza desne klijetke, rašireni proces s istovremenim oštećenjem lijeve klijetke i susjednih struktura: desne klijetke, srčanih zalistaka, atrija, kombinirani oblici fibroelastoze, endomiokardijalna fibroelastoza sa zadebljanjem unutarnje sluznice klijetki i uključivanjem dijela miokarda u patološki proces (obično u kombinaciji s trombozom stijenke).
Endokardijalna fibroelastoza otkrivena u prenatalnoj dobi ima vrlo lošu prognozu, stoga liječnici u ovom slučaju preporučuju prekid trudnoće. Mogućnost pogrešne dijagnoze isključuje se ponovljenim ultrazvukom fetalnog srca, koji se provodi 4 tjedna nakon prvog pregleda kojim je otkrivena patologija. Jasno je da konačna odluka o prekidu ili održavanju trudnoće ostaje na roditeljima, ali oni moraju biti svjesni na kakav život osuđuju dijete.
Endokardijalna fibroelastoza se ne otkriva uvijek tijekom trudnoće, posebno s obzirom na činjenicu da se ne registriraju sve buduće majke u klinici za žensko zdravlje i ne podvrgavaju se preventivnoj ultrazvučnoj dijagnostici. Bolest djeteta u njezinoj maternici praktički ne utječe na stanje trudnice, pa rođenje bolesne bebe često postaje neugodno iznenađenje.
U nekim slučajevima i roditelji i liječnici saznaju za djetetovu bolest nekoliko mjeseci nakon rođenja djeteta. U tom slučaju, laboratorijske pretrage krvi možda neće pokazati ništa, osim povećanja koncentracije natrija (hipernatremija). Ali njihovi rezultati bit će korisni u provođenju diferencijalne dijagnostike kako bi se isključile upalne bolesti.
Još uvijek postoji nada za instrumentalnu dijagnostiku. Standardni pregled srca (EKG) nije osobito indikativan u slučaju fibroelastoze. Pomaže u prepoznavanju poremećaja u srcu i električnoj vodljivosti srčanog mišića, ali ne specificira uzroke takvih poremećaja. Dakle, promjena EKG napona (u mlađoj dobi obično je podcijenjen, u starijoj dobi - naprotiv, pretjerano visok) ukazuje na kardiomiopatiju, koja može biti povezana ne samo sa srčanim patologijama, već i s metaboličkim poremećajima. Tahikardija je simptom srčanih bolesti. A ako su zahvaćene obje srčane klijetke, kardiogram općenito može izgledati normalno. [ 8 ]
Kompjuterizirana tomografija (CT) je izvrstan neinvazivni alat za otkrivanje kardiovaskularne kalcifikacije i isključivanje perikarditisa.[ 9 ]
Magnetska rezonancija (MRI) može biti korisna u otkrivanju fibroelastoze jer je biopsija invazivna. Hipointenzivni rub na sekvenci perfuzije miokarda i hiperintenzivni rub na sekvenci odgođenog pojačanja ukazuju na fibroelastoziju.[ 10 ]
Ali to ne znači da bi studija trebala biti napuštena, jer pomaže u određivanju prirode rada srca i stupnja razvoja srčanog zatajenja.
Kada se pojave simptomi zatajenja srca i pacijent se o tome obrati liječniku, pacijentu se također propisuje: rendgensko snimanje prsnog koša, kompjuterizirana tomografija ili magnetska rezonancija srca, ehokardiografija (EchoCG). U sumnjivim slučajevima potrebno je pribjeći biopsiji srčanog tkiva s naknadnim histološkim pregledom. Dijagnoza je vrlo ozbiljna, stoga zahtijeva isti pristup dijagnozi, iako se liječenje ne razlikuje mnogo od simptomatske terapije koronarne bolesti srca i zatajenja srca.
Ali čak ni takav skrupulozan pregled neće biti koristan ako se njegovi rezultati ne koriste u diferencijalnoj dijagnostici. EKG rezultati mogu se koristiti za razlikovanje akutne fibroelastoze od idiopatskog miokarditisa, eksudativnog perikarditisa, aortne stenoze. Istodobno, laboratorijski testovi neće pokazati znakove upale (leukocitoza, povećana ESR itd.), a mjerenja temperature neće pokazati hipertermiju.
Analiza srčanih zvukova i šumova, promjene veličine pretkomora i proučavanje anamneze pomažu u razlikovanju endokardijalne fibroelastoze od izolirane insuficijencije mitralne valvule i defekta mitralne valvule.
Analiza anamnestičkih podataka korisna je u razlikovanju fibroelastoze od srca i aortne stenoze. U slučaju aortne stenoze, također vrijedi obratiti pozornost na očuvanje sinusnog ritma i odsutnost tromboembolije. Poremećaji srčanog ritma i taloženje tromba ne opažaju se ni kod eksudativnog perikarditisa, ali se bolest manifestira porastom temperature i vrućicom.
Najveća poteškoća je u razlikovanju endokardijalne fibroelastoze i kongestivne kardiomiopatije. U ovom slučaju, fibroelastoza, iako u većini slučajeva nije praćena izraženim poremećajima srčane provodljivosti, ima manje povoljnu prognozu liječenja.
U slučaju kombiniranih patologija, potrebno je obratiti pozornost na sva odstupanja otkrivena tijekom tomografije ili ultrazvuka srca, jer kongenitalni defekti značajno kompliciraju tijek fibroelastoze. Ako se kombinirana endokardijalna fibroelastoza otkrije u intrauterinom razdoblju, održavanje trudnoće je neprikladno. Mnogo je humanije prekinuti je.
Dijagnoza plućne fibroelastoze
Dijagnoza plućne fibroelastoze također zahtijeva određena znanja i vještine od liječnika. Činjenica je da su simptomi bolesti prilično heterogeni. S jedne strane, ukazuju na kongestivne bolesti pluća (neproduktivan kašalj, otežano disanje), a s druge strane mogu biti i manifestacija srčane patologije. Stoga se dijagnoza bolesti ne može svesti samo na navođenje simptoma i auskultaciju.
Krvne pretrage pacijenta pomažu u isključivanju upalnih bolesti pluća, ali ne daju informacije o kvantitativnim i kvalitativnim promjenama u tkivima. Prisutnost znakova eozinofilije pomaže u razlikovanju bolesti od plućne fibroze, koja je slična u manifestacijama, ali ne odbacuje niti potvrđuje činjenicu fibroelastoze.
Instrumentalne studije smatraju se indikativnijima: rendgenski snimak prsnog koša i tomografski pregled dišnih organa, kao i funkcionalne analize, koje se sastoje od određivanja respiratornih volumena, vitalnog kapaciteta pluća i tlaka u organu.
Kod plućne fibroelastoze vrijedi obratiti pozornost na smanjenje funkcije vanjskog disanja, mjereno tijekom spirometrije. Smanjenje aktivnih alveolarnih šupljina značajno utječe na vitalni kapacitet pluća (VCL), a zadebljanje stijenki unutarnjih struktura utječe na difuzijski kapacitet organa (DCL), koji osigurava funkcije ventilacije i izmjene plinova (jednostavno rečeno, apsorpciju ugljičnog dioksida iz krvi i oslobađanje kisika).
Karakteristični znakovi pleuroparenhimske fibroelastoze su kombinacija ograničenog protoka zraka u pluća (opstrukcija) i oštećenog širenja pluća tijekom udisanja (restrikcija), pogoršanje vanjske respiratorne funkcije, umjerena plućna hipertenzija (povećani tlak u plućima), dijagnosticirana kod polovice pacijenata.
Biopsija plućnog tkiva pokazuje karakteristične promjene u unutarnjoj strukturi organa. To uključuje: fibrozu pleure i parenhima u kombinaciji s elastozom alveolarnih stijenki, nakupljanje limfocita u području zbijenih alveolarnih septa, transformaciju fibroblasta u mišićno tkivo koje nije tipično za njih i prisutnost edematozne tekućine.
Tomograf pokazuje oštećenje pluća u gornjim dijelovima u obliku žarišta pleuralnog zbijanja i strukturnih promjena u parenhimu. Povećano vezivno tkivo pluća po boji i svojstvima podsjeća na mišićno tkivo, ali se volumen pluća smanjuje. U parenhimu se nalaze prilično velike šupljine (ciste) koje sadrže zrak. Karakteristično je ireverzibilno žarišno (ili difuzno) širenje bronha i bronhiola (trakcijska bronhiektazija) i nizak položaj kupole dijafragme.
Radiološki pregledi kod mnogih pacijenata otkrivaju područja "matnog stakla" i "saćastih pluća", što ukazuje na neujednačenu ventilaciju pluća zbog prisutnosti žarišta zbijanja tkiva. Otprilike polovica pacijenata ima povećane limfne čvorove i jetru.
Plućnu fibroelastozom treba razlikovati od fibroze uzrokovane parazitskom infekcijom i pridružene eozinofilije, endokardijalne fibroelastozom, plućnih bolesti s oštećenom ventilacijom i slikom "saćastih pluća", autoimune bolesti histikotitisa X (jedan od oblika ove patologije s oštećenjem pluća naziva se Hand-Schüller-Christianova bolest), manifestacija sarkoidoze i plućne tuberkuloze.
Liječenje fibroelastoza
Fibroelastoza, bez obzira gdje se nalazi, smatra se opasnom i praktički neizlječivom bolešću. Patološke promjene u pleuri i plućnom parenhimu ne mogu se obnoviti lijekovima. Čak ni primjena hormonskih protuupalnih lijekova (kortikosteroida) u kombinaciji s bronhodilatatorima ne daje željeni rezultat. Bronhodilatatori pomažu ublažiti stanje pacijenta, ublažavajući opstruktivni sindrom, ali ne utječu na procese koji se odvijaju u plućima, pa se mogu koristiti samo kao potporna terapija.
Kirurško liječenje plućne fibroelastoze također je neučinkovito. Jedina operacija koja bi mogla promijeniti situaciju je transplantacija donorskog organa. No, transplantacija pluća, nažalost, ima istu nepovoljnu prognozu. [ 11 ]
Prema stranim znanstvenicima, fibroelastoza se također može smatrati jednom od čestih komplikacija transplantacije matičnih stanica pluća ili koštane srži. U oba slučaja dolazi do promjena u vlaknima vezivnog tkiva pluća, što utječe na funkciju vanjskog disanja.
Bolest napreduje bez liječenja (a učinkovito liječenje trenutno ne postoji), a oko 40% pacijenata umire od respiratornog zatajenja unutar 1,5-2 godine. Očekivano trajanje života onih koji ostanu također je ozbiljno ograničeno (do 10-20 godina), kao i njihova radna sposobnost. Osoba postaje invalid.
Srčana fibroelastoza se također smatra medicinski neizlječivom bolešću, posebno ako se radi o kongenitalnoj patologiji. Obično djeca ne dožive 2 godine. Može ih spasiti samo transplantacija srca, što je samo po sebi teška operacija s visokim stupnjem rizika i nepredvidivim posljedicama, posebno u tako mladoj dobi.
Kod nekih beba moguće je kirurški ispraviti kongenitalne srčane mane kako ne bi pogoršale stanje bolesnog djeteta. U slučaju stenoze arterije ugrađuje se vaskularni dilatator - šant (aortokoronarni bypass). U slučaju dilatacije lijeve klijetke srca, njezin se oblik brzo vraća. Ali čak ni takva operacija ne jamči da će dijete moći bez transplantacije. Oko 20-25% beba preživi, a one cijeli život pate od zatajenja srca, tj. ne smatraju se zdravima.
Ako je bolest stečena, vrijedi se boriti za djetetov život uz pomoć lijekova. Ali važno je shvatiti da što se ranije bolest manifestira, to će biti teže boriti se protiv nje.
Liječenje lijekovima usmjereno je na suzbijanje i sprječavanje pogoršanja zatajenja srca. Pacijentima se propisuju sljedeći lijekovi za srce:
- inhibitori enzima za pretvorbu angiotenzina (ACE), koji utječu na krvni tlak i održavaju ga unutar normalnih granica (kaptopril, enalapril, benazepril itd.),
- beta-blokatori koji se koriste za liječenje poremećaja srčanog ritma, arterijske hipertenzije i sprječavanje infarkta miokarda (anaprilin, bisoprolol, metoprolol),
- srčani glikozidi, koji, kada se koriste dulje vrijeme, ne samo da podržavaju funkcioniranje srca (povećavaju sadržaj kalija u kardiomiocitima i poboljšavaju vodljivost miokarda), već su također u stanju donekle smanjiti stupanj zadebljanja endokarda (digoksin, gitoksin, strofantin),
- diuretici koji štede kalij (spironolakton, veroshpiron, decriz), koji sprječavaju edem tkiva,
- antitrombotička terapija antikoagulansima (kardiomagnil, magnicor), koja sprječava stvaranje krvnih ugrušaka i poremećaje cirkulacije u koronarnim žilama.
Kod kongenitalnog oblika endokardijalne fibroelastoze, potporno liječenje ne potiče oporavak, ali smanjuje rizik od smrti od zatajenja srca ili tromboembolije za 70-75%. [ 12 ]
Lijekovi
Kao što vidimo, liječenje endokardijalne fibroelastoze praktički se ne razlikuje od liječenja zatajenja srca. U oba slučaja kardiolozi uzimaju u obzir težinu kardiopatije. Propisivanje lijekova je strogo individualno, uzimajući u obzir dob pacijenta, popratne bolesti, oblik i stupanj zatajenja srca.
U liječenju stečene endokardijalne fibroelastoze koriste se lijekovi iz 5 skupina. Razmotrimo po jedan lijek iz svake skupine.
"Enalapril" je lijek iz skupine ACE inhibitora, proizveden u obliku tableta različitih doza. Lijek povećava koronarni protok krvi, širi arterije, snižava krvni tlak bez utjecaja na moždanu cirkulaciju, usporava i smanjuje širenje lijeve klijetke srca. Lijek poboljšava opskrbu miokarda krvlju, smanjujući učinke ishemije, neznatno smanjuje zgrušavanje krvi, sprječavajući stvaranje krvnih ugrušaka, ima blagi diuretski učinak.
U slučaju zatajenja srca, lijek se propisuje na razdoblje dulje od šest mjeseci ili trajno. Lijek se započinje minimalnom dozom (2,5 mg), postupno se povećavajući za 2,5-5 mg svaka 3-4 dana. Trajna doza bit će ona koju pacijent dobro podnosi i održava krvni tlak unutar normalnog raspona.
Maksimalna dnevna doza je 40 mg. Može se uzeti jednokratno ili podijeliti u 2 doze.
Ako je krvni tlak ispod normale, doza se postupno smanjuje. Liječenje enalaprilom ne smije se naglo prekinuti. Preporučuje se uzimanje doze održavanja od 5 mg dnevno.
Lijek je namijenjen liječenju odraslih pacijenata, ali se može propisati i djetetu (sigurnost nije službeno utvrđena, ali u slučaju fibroelastoze, život malog pacijenta je ugrožen, pa se uzima u obzir omjer rizika). ACE inhibitor se ne propisuje pacijentima s intolerancijom na komponente lijeka, s porfirijom, trudnoćom i tijekom dojenja. Ako je pacijent prethodno imao Quinckeov edem dok je uzimao bilo koje lijekove ove skupine, Enalapril je zabranjen.
Potreban je oprez pri propisivanju lijeka pacijentima s istodobnim patologijama: teškim bolestima bubrega i jetre, hiperkalemijom, hiperaldosteronizmom, stenozom aortnog ili mitralnog zaliska, sistemskim patologijama vezivnog tkiva, srčanom ishemijom, bolestima mozga, dijabetesom melitusom.
Tijekom liječenja lijekom nemojte uzimati konvencionalne diuretike kako biste izbjegli dehidraciju i snažan hipotenzivni učinak. Istodobna primjena s diureticima koji štede kalij zahtijeva prilagodbu doze, budući da postoji visok rizik od hiperkalemije, što zauzvrat izaziva srčanu aritmiju, napadaje, smanjeni mišićni tonus, povećanu slabost itd.
Lijek "Enalapril" se obično dobro podnosi, ali neki pacijenti mogu osjetiti nuspojave. Najčešći su: snažan pad krvnog tlaka do kolapsa, glavobolje i vrtoglavica, poremećaji spavanja, povećan umor, reverzibilni gubitak ravnoteže, sluha i vida, pojava tinitusa, kratkoća daha, kašalj bez iskašljavanja sputuma, promjene u sastavu krvi i urina, što obično ukazuje na nepravilan rad jetre i bubrega. Mogući: gubitak kose, smanjena seksualna želja, simptomi "valunga" (osjećaj vrućine i palpitacije, hiperemija kože lica itd.).
"Bisoprolol" je beta-blokator selektivnog djelovanja koji ima hipotenzivne i antiishemijske učinke, pomaže u borbi protiv manifestacija tahikardije i aritmije. Jeftin lijek u obliku tableta koji sprječava napredovanje zatajenja srca kod endokardijalne fibroelastoze. [ 13 ]
Kao i mnogi drugi lijekovi koji se propisuju za koronarnu bolest srca i kongestivni zastoj srca, bisoprolol se propisuje dulje vrijeme. Preporučljivo ga je uzimati ujutro prije ili tijekom obroka.
Što se tiče preporučenih doza, one se odabiru individualno ovisno o očitanjima krvnog tlaka i lijekovima koji se propisuju paralelno s ovim lijekom. U prosjeku, pojedinačna (također dnevna) doza je 5-10 mg, ali s blagim porastom tlaka može se smanjiti na 2,5 mg. Maksimalna doza koja se može propisati pacijentu s normalno funkcionirajućim bubrezima je 20 mg, ali samo s konstantno visokim krvnim tlakom.
Povećanje naznačenih doza moguće je samo uz dopuštenje liječnika. Ali u slučaju teških bolesti jetre i bubrega, 10 mg se smatra maksimalnom dopuštenom dozom.
U kompleksnom liječenju zatajenja srca na pozadini disfunkcije lijeve klijetke, koja se najčešće javlja kod fibroelastozom, učinkovita doza se odabire postupnim povećanjem doze za 1,25 mg. U tom slučaju počinju s minimalnom mogućom dozom (1,25 mg). Doza se povećava u intervalima od 1 tjedna.
Kada doza dosegne 5 mg, interval se povećava na 28 dana. Nakon 4 tjedna, doza se povećava za 2,5 mg. Pridržavajući se ovog intervala i norme, dosežu 10 mg, što će pacijent morati uzimati dugo ili stalno.
Ako se takva doza slabo podnosi, postupno se smanjuje na ugodnu razinu. Prekid liječenja beta-blokatorom također ne smije biti nagao.
Lijek se ne smije propisivati u slučaju preosjetljivosti na aktivne i pomoćne tvari lijeka, akutnog i dekompenziranog zatajenja srca, kardiogenog šoka, atrioventrikularnog bloka 2-3 stupnja, bradikardije, trajno niskog krvnog tlaka i nekih drugih srčanih patologija, teške bronhijalne astme, bronhoopstrukcije, teških poremećaja periferne cirkulacije, metaboličke acidoze.
Prilikom propisivanja složenog liječenja potreban je oprez. Stoga se ne preporučuje kombinacija bisoprolola s nekim antiaritmicima (kinidin, lidokain, fenitoin itd.), antagonistima kalcija i središnjim hipotenzivnim lijekovima.
Neugodni simptomi i poremećaji koji su mogući tijekom liječenja bisoprololom: povećan umor, glavobolje, valungi, poremećaji spavanja, pad krvnog tlaka i vrtoglavica pri ustajanju iz kreveta, gubitak sluha, gastrointestinalni simptomi, poremećaji jetre i bubrega, smanjena potencija, slabost mišića i grčevi. Ponekad se pacijenti žale na poremećaje periferne cirkulacije, što se manifestira u obliku sniženja temperature ili utrnulosti ekstremiteta, posebno prstiju na rukama i nogama.
U prisutnosti istodobnih bolesti bronhopulmonalnog sustava, bubrega, jetre i dijabetesa melitusa, rizik od nuspojava je veći, što ukazuje na pogoršanje bolesti.
"Digoksin" je popularni proračunski srčani glikozid na bazi biljke naprstka, koji se izdaje isključivo na recept (u tabletama) i treba ga koristiti pod njegovim nadzorom. Liječenje injekcijama provodi se u bolnici tijekom pogoršanja koronarne bolesti srca i kongestivnog zatajenja srca, tablete se propisuju kontinuirano u minimalno učinkovitim dozama, budući da lijek ima toksičan i narkotički učinak.
Terapijski učinak sastoji se u promjeni snage i amplitude miokardnih kontrakcija (daje srcu energiju, podržava ga u ishemijskim stanjima). Lijek također ima vazodilatacijski (smanjuje zagušenje) i određeni diuretički učinak, što pomaže ublažiti otekline i smanjiti težinu respiratornog zatajenja, koje se manifestira kao kratkoća daha.
Opasnost od digoksina i drugih srčanih glikozida je u tome što, ako se predoziraju, mogu izazvati srčanu aritmiju uzrokovanu povećanom ekscitabilnošću miokarda.
U slučaju pogoršanja CHF-a, lijek se propisuje u obliku injekcija, odabirući individualnu dozu uzimajući u obzir težinu stanja i dob pacijenta. Kada se stanje stabilizira, prelaze na tablete.
Obično je standardna pojedinačna doza lijeka 0,25 mg. Učestalost primjene može varirati od 1 do 5 puta dnevno u jednakim intervalima. U akutnoj fazi CHF-a, dnevna doza može doseći 1,25 mg, a kada se stanje trajno stabilizira, potrebno je uzimati dozu održavanja od 0,25 (rjeđe 0,5) mg dnevno.
Prilikom propisivanja lijeka djeci uzima se u obzir težina pacijenta. Učinkovita i sigurna doza izračunava se kao 0,05-0,08 mg po kg tjelesne težine. Ali lijek se ne propisuje stalno, već 1-7 dana.
Doziranje srčanog glikozida treba propisati liječnik, uzimajući u obzir stanje i dob pacijenta. Istodobno je vrlo opasno samostalno prilagođavati doze ili istovremeno uzimati 2 lijeka s takvim učinkom.
"Digoksin" se ne propisuje za nestabilnu anginu, teške srčane aritmije, AV blok srca 2.-3. stupnja, srčanu tamponadu, Adams-Stokes-Morgagni sindrom, izoliranu stenozu bikuspidalnog zaliska i aortnu stenozu, kongenitalnu anomaliju srca nazvanu Wolff-Parkinson-Whiteov sindrom, hipertrofičnu opstruktivnu kardiomiopatiju, endo-, peri- i miokarditis, aneurizmu torakalne aorte, hiperkalcemiju, hipokalemiju i neke druge patologije. Popis kontraindikacija je prilično velik i uključuje sindrome s višestrukim manifestacijama, pa odluku o mogućnosti korištenja ovog lijeka može donijeti samo specijalist.
Digoksin također ima nuspojave. To uključuje poremećaje srčanog ritma (kao rezultat nepravilno odabrane doze i predoziranja), gubitak apetita, mučninu (često s povraćanjem), poremećaje crijeva, tešku slabost i visoki umor, glavobolje, pojavu "mušica" pred očima, smanjenje razine trombocita i poremećaje zgrušavanja krvi, alergijske reakcije. Najčešće je pojava ovih i drugih simptoma povezana s uzimanjem velikih doza lijeka, rjeđe s dugotrajnom terapijom.
"Spironolakton" je antagonist mineralokortikoida. Ima diuretski učinak, potiče izlučivanje natrija, klora i vode, ali zadržava kalij, koji je neophodan za normalno funkcioniranje srca, budući da se njegova provodna funkcija uglavnom temelji na ovom elementu. Pomaže u ublažavanju edema. Koristi se kao pomoćno sredstvo kod kongestivnog zatajenja srca.
U slučaju kongestivnog zatajenja srca (CHF), lijek se propisuje ovisno o fazi bolesti. U slučaju pogoršanja, lijek se može propisati i u obliku injekcija i u tabletama u dozi od 50-100 mg dnevno. Kada se stanje stabilizira, propisuje se doza održavanja od 25-50 mg dulje vrijeme. Ako je ravnoteža kalija i natrija poremećena u smjeru smanjenja prvog, doza se može povećati dok se ne uspostavi normalna koncentracija elemenata u tragovima.
U pedijatriji se učinkovita doza izračunava na temelju omjera 1-3 mg spironolaktona po kilogramu tjelesne težine pacijenta.
Kao što vidimo, i ovdje je odabir preporučene doze individualan, kao što je slučaj i s propisivanjem mnogih drugih lijekova koji se koriste u kardiologiji.
Kontraindikacije za upotrebu diuretika mogu biti: višak kalija ili niska razina natrija u tijelu, patologija povezana s nedostatkom mokrenja (anurija), teška bolest bubrega s oštećenim radom. Lijek se ne propisuje trudnicama i dojiljama, kao ni onima koji imaju intoleranciju na komponente lijeka.
Potreban je oprez pri primjeni lijeka u bolesnika s AV srčanim blokom (može se pogoršati), viškom kalcija (hiperkalcemija), metaboličkom acidozom, šećernom bolešću, menstrualnim nepravilnostima i bolestima jetre.
Uzimanje lijeka može uzrokovati glavobolje, pospanost, gubitak ravnoteže i koordinacije pokreta (ataksija), povećanje mliječnih žlijezda kod muškaraca (ginekomastija) i impotenciju, promjene u prirodi menstruacije, grubost glasa i prekomjerni rast dlaka kod žena (hirzutizam), bol u epigastriju i gastrointestinalne poremećaje, crijevne kolike, disfunkciju bubrega i neravnotežu minerala. Moguće su kožne i alergijske reakcije.
Nuspojave se obično opažaju kada se prekorači potrebna doza. Edem se može pojaviti kada je doza nedovoljna.
"Magnicor" je lijek koji sprječava stvaranje krvnih ugrušaka, na bazi acetilsalicilne kiseline i magnezijevog hidroksida. Jedno je od učinkovitih sredstava antitrombotske terapije koje se propisuje za zatajenje srca. Ima analgetski, protuupalni, antitrombocitni učinak, utječe na respiratornu funkciju. Magnezijev hidroksid smanjuje negativan učinak acetilsalicilne kiseline na gastrointestinalnu sluznicu.
U slučaju endomiokardijalne fibroelastoze, lijek se propisuje u profilaktičke svrhe, stoga se pridržava minimalne učinkovite doze - 75 mg, što odgovara 1 tableti. U slučaju srčane ishemije zbog stvaranja tromba i naknadnog sužavanja lumena koronarnih žila, početna doza je 2 tablete, a doza održavanja odgovara profilaktičkoj dozi.
Prekoračenje preporučene doze značajno povećava rizik od krvarenja koje je teško zaustaviti.
Doze su indicirane za odrasle pacijente zbog činjenice da lijek sadrži acetilsalicilnu kiselinu, čija primjena u dobi mlađoj od 15 godina može imati ozbiljne posljedice.
Lijek se ne propisuje pacijentima u djetinjstvu i ranoj adolescenciji, u slučaju netolerancije na acetilsalicilnu kiselinu i druge komponente lijeka, "aspirinske" astme (u anamnezi), akutnog erozivnog gastritisa, peptičkog ulkusa, hemoragijske dijateze, teških bolesti jetre i bubrega, u slučaju teškog dekompenziranog zatajenja srca.
Tijekom trudnoće, Magnicor se propisuje samo u slučajevima krajnje nužde i samo u 1.-2. tromjesečju, uzimajući u obzir mogući negativan učinak na fetus i tijek trudnoće. U 3. tromjesečju trudnoće takvo liječenje je nepoželjno, jer doprinosi smanjenju kontraktilnosti maternice (produženi porođaj) i može uzrokovati ozbiljno krvarenje. Fetus može imati plućnu hipertenziju i disfunkciju bubrega.
Nuspojave lijeka uključuju simptome iz gastrointestinalnog trakta (dispepsija, bol u epigastriju i trbuhu, određeni rizik od želučanog krvarenja s razvojem anemije uzrokovane nedostatkom željeza). Na pozadini uzimanja lijeka moguća su krvarenja iz nosa, krvarenje desni i organa mokraćnog sustava.
Predoziranje može uzrokovati vrtoglavicu, nesvjesticu i zujanje u ušima. Alergijske reakcije nisu neuobičajene, posebno u kontekstu preosjetljivosti na salicilate. Međutim, anafilaksa i respiratorno zatajenje rijetke su nuspojave.
Odabir lijekova u kompleksnoj terapiji i preporučene doze trebaju biti strogo individualni. Poseban oprez potreban je pri liječenju trudnica, dojilja, djece i starijih pacijenata.
Tradicionalna medicina i homeopatija
Srčana fibroelastoza je ozbiljna i teška bolest s karakterističnim progresivnim tijekom i praktički bez šanse za oporavak. Jasno je da je učinkovito liječenje takve bolesti narodnim lijekovima nemoguće. Recepti tradicionalne medicine, koji se uglavnom svode na liječenje biljem, mogu se koristiti samo kao pomoćno sredstvo i samo uz dopuštenje liječnika, kako ne bi komplicirali već lošu prognozu.
Što se tiče homeopatskih lijekova, njihova upotreba nije zabranjena i može biti dio sveobuhvatnog liječenja zatajenja srca. Međutim, u ovom slučaju ne govorimo toliko o liječenju koliko o sprječavanju progresije CHF-a.
Lijekove bi trebao propisati iskusni homeopat, a pitanje mogućnosti njihovog uključivanja u kompleksnu terapiju je u nadležnosti liječnika koji liječi.
Koji homeopatski lijekovi pomažu u odgađanju progresije zatajenja srca kod fibroelastoze? Kod akutnog zatajenja srca, homeopati se okreću pomoći sljedećih lijekova: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Unatoč sličnosti indikacija, pri odabiru učinkovitog lijeka, liječnici se oslanjaju na vanjske manifestacije ishemije u obliku cijanoze (njezin stupanj i prevalenciju) i prirodu sindroma boli.
U slučaju kongestivnog zatajenja srca, u terapiju održavanja mogu se uključiti: Lachesis i Nayu, Lycopus (u početnim fazama povećanja srca), Laurocerasus (kod kratkoće daha u mirovanju), Latrodectus mactans (kod valvularnih patologija), pripravci gloga (osobito korisni za endomiokardijalne lezije).
U slučaju jakog otkucaja srca, za simptomatsko liječenje mogu se propisati: Spigelia, Glonoinum (za tahikardiju), Aurum metallicum (za hipertenziju).
Za smanjenje težine kratkoće daha pomažu: Grindelia, Spongia i Lahegis. Za ublažavanje bolova u srcu mogu se propisati: Cactus, Cereus, Naya, Cuprum, za ublažavanje tjeskobe na toj pozadini - Aconitum. U razvoju srčane astme indicirani su: Digitalis, Laurocerasus, Lycopus.
Prevencija
Prevencija stečene fibroelastoze srca i pluća sastoji se od prevencije i pravovremenog liječenja zaraznih i upalnih bolesti, posebno kada je riječ o oštećenju vitalnih organa. Učinkovito liječenje osnovne bolesti pomaže u sprječavanju opasnih posljedica, koje uključuju fibroelastoz. To je izvrstan razlog da se dobro brinete o svom zdravlju i zdravlju budućih generacija, tzv. radom za zdravu budućnost i dugovječnost.
Prognoza
Promjene vezivnog tkiva povezane sa srčanom i plućnom fibroelastozom smatraju se nepovratnima. Iako neki lijekovi mogu donekle smanjiti debljinu endokarda dugotrajnom terapijom, oni ne jamče izlječenje. Iako stanje nije uvijek fatalno, prognoza je i dalje relativno loša. Četverogodišnja stopa preživljavanja je 77%. [ 14 ]
Najgora prognoza, kao što smo već spomenuli, je kod kongenitalnog oblika srčane fibroelastoze, manifestacije srčanog zatajenja kod kojeg su vidljive već u prvim tjednima i mjesecima djetetova života. Samo transplantacija srca može spasiti bebu, što je samo po sebi rizična operacija u tako ranom razdoblju, a mora se obaviti prije 2 godine. Takva djeca obično ne žive dulje.
Druge operacije samo omogućuju izbjegavanje rane smrti djeteta (i to ne uvijek), ali ga ne mogu potpuno izliječiti od zatajenja srca. Smrt nastupa dekompenzacijom i razvojem respiratornog zatajenja.
Prognoza za plućnu fibroelastozu ovisi o karakteristikama bolesti. Ako se simptomi brzo razviju, šanse su izuzetno male. Ako bolest postupno napreduje, pacijent može živjeti oko 10-20 godina, sve dok ne dođe do respiratornog zatajenja zbog promjena u alveolama pluća.
Mnoge teško liječive patologije mogu se izbjeći ako se poduzmu preventivne mjere. U slučaju srčane fibroelastoze, to je, prije svega, sprječavanje onih čimbenika koji mogu utjecati na razvoj srca i krvožilnog sustava fetusa (s izuzetkom nasljedne predispozicije i mutacija, protiv kojih su liječnici nemoćni). Ako se ne mogu izbjeći, rana dijagnostika pomaže u identificiranju patologije u fazi kada je prekid trudnoće moguć, što se u ovoj situaciji smatra humanim.

