Medicinski stručnjak članka
Nove publikacije
Kriptogena epilepsija s napadajima u odraslih
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
Prema međunarodnoj klasifikaciji koja je bila na snazi do prošle godine, razlikovale su se simptomatska ili sekundarna epilepsija, uzrokovana oštećenjem moždanih struktura, idiopatska, primarna (neovisna, vjerojatno nasljedna bolest) i kriptogena epilepsija. Potonja opcija znači da moderna dijagnostika nije utvrdila nikakve uzroke periodičnih epileptičkih napadaja, a nasljedna predispozicija također se ne prati. Sam koncept "kriptogenog" s grčkog se prevodi kao "nepoznato podrijetlo" (kryptos - tajna, tajna, genos - generiran).
Znanost ne stoji mirno i možda će se uskoro utvrditi podrijetlo periodičnih epileptičkih napadaja nepoznate etiologije. Stručnjaci sugeriraju da je kriptogena epilepsija sekundarna simptomatska bolest, čija se geneza ne može utvrditi trenutnom razinom dijagnostike.
Epidemiologija
Epilepsija i epileptički sindromi vrlo su česte neurološke patologije koje često dovode do ozbiljnih posljedica. Manifestacija epileptičkih napadaja može se pojaviti kod osoba bilo kojeg spola i u bilo kojoj dobi. Smatra se da je otprilike 5% svjetske populacije doživjelo barem jedan napadaj u svom životu.
Svake godine epilepsija ili epileptički sindrom dijagnosticira se u prosjeku kod svakih 30-50 ljudi od 100 tisuća ljudi koji žive na Zemlji. Najčešće se epileptički napadaji javljaju kod dojenčadi (od 100 do 233 slučaja na 100 tisuća ljudi). Vrhunac manifestacije pada na perinatalno razdoblje, tada se stopa incidencije smanjuje gotovo za polovicu. Najniže stope su kod ljudi od 25 do 55 godina - oko 20-30 slučajeva na 100 tisuća ljudi. Tada se vjerojatnost epileptičkih napadaja povećava, a od 70. godine života stopa incidencije iznosi 150 ili više slučajeva na 100 tisuća ljudi.
Uzroci epilepsije utvrđuju se u otprilike 40% slučajeva, pa bolest nepoznate etiologije nije neuobičajena. Infantilni spazmi (Westov sindrom), koji je kriptogena epilepsija, dijagnosticiraju se kod djece u dobi od četiri do šest mjeseci, s tim da se u prosjeku jedno dijete s takvom dijagnozom javlja među 3200 dojenčadi.
Uzroci kriptogena epilepsija
Osnova za dijagnosticiranje epilepsije su periodični napadaji, čiji je uzrok abnormalno jako električno pražnjenje, koje je rezultat sinkronizacije aktivnosti moždanih stanica u svim frekvencijskim rasponima, što se izvana izražava u pojavi senzorno-motornih, neuroloških i mentalnih simptoma.
Da bi došlo do epileptičkog napadaja, moraju biti prisutni tzv. epileptički neuroni, koji se odlikuju nestabilnošću potencijala mirovanja (razlika potencijala nepobuđene stanice na unutarnjoj i vanjskoj strani njezine membrane). Kao rezultat toga, akcijski potencijal pobuđenog epileptičkog neurona ima amplitudu, trajanje i frekvenciju koji su znatno veći od normalnih, što dovodi do razvoja epileptičkog napadaja. Smatra se da se napadaji javljaju kod osoba s nasljednom predispozicijom za takve promjene, odnosno skupina epileptičkih neurona sposobnih za sinkronizaciju svoje aktivnosti. Epileptička žarišta također se formiraju u područjima mozga s promijenjenom strukturom zbog ozljeda, infekcija, intoksikacija i razvoja tumora.
Dakle, kod pacijenata s dijagnozom kriptogene epilepsije, moderne neuroimaginacijske metode ne otkrivaju nikakve abnormalnosti u strukturi moždane tvari, a u obiteljskoj anamnezi nema epileptičara. Unatoč tome, pacijenti doživljavaju prilično česte epileptičke napadaje različitih vrsta koje je teško liječiti (moguće upravo zato što im je uzrok nejasan).
Sukladno tome, poznati faktori rizika za pojavu epileptičkih napadaja - genetika, poremećaj strukture mozga, metabolički procesi u njegovim tkivima, posljedice ozljeda glave ili infektivnih procesa - ne otkrivaju se tijekom pregleda i istraživanja.
Prema novoj klasifikaciji epilepsija iz 2017. godine, razlikuje se šest etioloških kategorija bolesti. Umjesto simptomatskih, sada se preporučuje određivanje vrste epilepsije prema utvrđenom uzroku: strukturna, infektivna, metabolička, imunološka ili njihova kombinacija. Idiopatska epilepsija pretpostavljala je prisutnost nasljedne predispozicije i sada se naziva genetska. Izraz "kriptogena" zamijenjen je s "nepoznati etiološki faktor", što je značenje formulacije učinilo jasnijim, ali se nije promijenilo.
Patogeneza epilepsije je vjerojatno sljedeća: stvaranje epileptičkog fokusa, tj. zajednice neurona s poremećenom elektrogenezom → stvaranje epileptičkih sustava u mozgu (prekomjernim oslobađanjem ekscitacijskih medijatora pokreće se „glutamatna kaskada“ koja utječe na sve nove neurone i doprinosi stvaranju novih žarišta epileptogeneze) → stvaranje patoloških interneuronalnih veza → dolazi do generalizacije epilepsije.
Glavna hipoteza mehanizma razvoja epilepsije je pretpostavka da patološki proces pokreće kršenje ravnotežnog stanja između ekscitacijskih neurotransmitera (glutamat, aspartat) i onih odgovornih za procese inhibicije (γ-aminomaslačna kiselina, taurin, glicin, norepinefrin, dopamin, serotonin). Što točno narušava tu ravnotežu u našem slučaju ostaje nepoznato. Međutim, kao rezultat toga, stanične membrane neurona pate, kinetika ionskih tokova je poremećena - ionske pumpe su inaktivirane i, obrnuto, ionski kanali su aktivirani, unutarstanična koncentracija pozitivno nabijenih iona kalija, natrija i klora je poremećena. Patološka ionska izmjena kroz destrukturirane membrane određuje promjene u razini cerebralnog protoka krvi. Disfunkcija glutamatnih receptora i proizvodnja autoantitijela na njih uzrokuju epileptičke napadaje. Periodično ponavljajuća, pretjerano intenzivna neuronska pražnjenja, ostvarena u obliku epileptičkih napadaja, dovode do dubokih poremećaja metaboličkih procesa u stanicama moždane tvari i izazivaju razvoj sljedećeg napadaja.
Specifičnost ovog procesa je agresivnost neurona epileptičkog fokusa u odnosu na još nepromijenjena područja mozga, što im omogućuje podređivanje novih područja. Stvaranje epileptičkih sustava događa se u procesu formiranja patoloških odnosa između epileptičkog fokusa i strukturnih komponenti mozga koje su sposobne aktivirati mehanizam razvoja epilepsije. Takve strukture uključuju: talamus, limbički sustav, retikularnu formaciju srednjeg dijela moždanog debla. Odnosi koji nastaju s malim mozgom, kaudatnom jezgrom subkorteksa, prednjim orbitalnim korteksom, naprotiv, usporavaju razvoj epilepsije.
U procesu razvoja bolesti formira se zatvoreni patološki sustav – epileptički mozak. Njegovo formiranje završava poremećajem staničnog metabolizma i interakcije neurotransmitera, moždane cirkulacije, sve većom atrofijom moždanih tkiva i krvnih žila, aktivacijom specifičnih cerebralnih autoimunih procesa.
Simptomi kriptogena epilepsija
Glavna klinička manifestacija ove bolesti je epileptički napadaj. Na epilepsiju se sumnja kada je pacijent imao najmanje dva refleksna (neizazvana) epileptička napadaja, čije su manifestacije vrlo raznolike. Na primjer, napadaji slični epilepsiji uzrokovani visokom temperaturom, a koji se ne javljaju u normalnom stanju, nisu epilepsija.
Pacijenti s kriptogenom epilepsijom mogu imati napadaje različitih vrsta, i to prilično često.
Prvi znakovi razvoja bolesti (prije pojave potpunih epileptičkih napadaja) mogu ostati nezapaženi. U rizičnu skupinu spadaju osobe koje su u ranom djetinjstvu bolovale od febrilnih napadaja, s zaključkom o povećanoj spremnosti na napadaje. U prodromalnom razdoblju mogu se uočiti poremećaji spavanja, povećana razdražljivost i emocionalna labilnost.
Osim toga, napadi se ne javljaju uvijek u klasičnom generaliziranom obliku s padovima, konvulzijama i gubitkom svijesti.
Ponekad su jedini rani znakovi poremećaji govora, pacijent je pri svijesti, ali ne govori niti odgovara na pitanja, ili periodične kratke nesvjestice. To ne traje dugo - par minuta, pa prolazi nezapaženo.
Lakše se javljaju jednostavni fokalni ili parcijalni (lokalni, ograničeni) napadaji, čije manifestacije ovise o mjestu epileptičkog fokusa. Pacijent ne gubi svijest tijekom paroksizma.
Tijekom jednostavnog motoričkog napadaja mogu se uočiti tikovi, trzanje udova, grčevi mišića, rotacijski pokreti trupa i glave. Pacijent može ispuštati neartikulirane zvukove ili šutjeti, ne odgovarati na pitanja, mljackati usnama, oblizati usne i raditi žvačne pokrete.
Jednostavni senzorni napadaji karakterizirani su parestezijom - utrnulošću različitih dijelova tijela, neobičnim osjetima okusa ili mirisa, obično neugodnim; poremećajima vida - bljeskovima svjetlosti, rešetkom, mrljama pred očima, tunelskim vidom.
Vegetativni paroksizmi manifestiraju se iznenadnim bljedilom ili hiperemijom kože, ubrzanim otkucajima srca, skokovima krvnog tlaka, sužavanjem ili širenjem zjenica, nelagodom u području želuca do boli i povraćanja.
Mentalni napadaji manifestiraju se derealizacijom/depersonalizacijom, napadima panike. U pravilu su preteče složenih fokalnih napadaja, koji su već popraćeni oštećenjem svijesti. Pacijent razumije da ima napadaj, ali ne može potražiti pomoć. Događaji koji su mu se dogodili tijekom napadaja izbrisani su iz pacijentovog sjećanja. Kognitivne funkcije osobe su oštećene - osjećaj nestvarnosti onoga što se događa, pojavljuju se nove promjene unutar sebe.
Fokalni napadaji s naknadnom generalizacijom počinju kao jednostavni (kompleksni), pretvarajući se u generalizirane toničko-klonične paroksizme. Traju oko tri minute i prelaze u duboki san.
Generalizirani napadaji javljaju se u težem obliku i dijele se na:
- toničko-klonički, koji se javlja u sljedećem slijedu: pacijent gubi svijest, pada, tijelo mu se savija i isteže u luku, počinje konvulzivno trzanje mišića po cijelom tijelu; pacijentove se oči prevrću, zjenice su mu u tom trenutku proširene; pacijent vrišti, postaje plav kao rezultat prestanka disanja na nekoliko sekundi, opaža se pjenasta hipersalivacija (pjena može dobiti ružičastu nijansu zbog prisutnosti krvi u njoj, što ukazuje na ugriz jezika ili obraza); ponekad dolazi do nehotičnog pražnjenja mjehura;
- mioklonični napadaji izgledaju kao intermitentno (ritmičko i aritmičko) trzanje mišića nekoliko sekundi po cijelom tijelu ili u određenim dijelovima tijela, koje izgleda kao mahanje udovima, čučanje, stiskanje ruku u šake i drugi monotoni pokreti; svijest, posebno kod fokalnih napadaja, je očuvana (ova vrsta se češće opaža u djetinjstvu);
- absencije - nekonvulzivni napadaji s kratkotrajnim (5-20 sekundi) gubitkom svijesti, izraženi u činjenici da se osoba smrzne s otvorenim, bezizražajnim očima i ne reagira na podražaje, obično ne pada, nakon što se osvijesti, nastavlja prekinutu aktivnost i ne sjeća se napadaja;
- atipične izostance prate padovi, nevoljko pražnjenje mjehura, dugotrajnije su i javljaju se kod težih oblika bolesti, u kombinaciji s mentalnom retardacijom i drugim simptomima mentalnih poremećaja;
- atonični napadaji (akinetički) - pacijent naglo pada kao posljedica gubitka mišićnog tonusa (kod fokalnih epilepsija - može doći do atonije pojedinih mišićnih skupina: lica - spuštanje donje čeljusti, vratne - pacijent sjedi ili stoji s obješenom glavom), trajanje napadaja nije dulje od jedne minute; atonija kod absanata javlja se postupno - pacijent polako tone, kod izoliranih atoničnih napadaja - naglo pada.
U razdoblju nakon napadaja, pacijent je letargičan i inhibiran; ako ga se ne uznemirava, zaspi (osobito nakon generaliziranih napadaja).
Vrste epilepsije odgovaraju vrstama napadaja. Fokalni (parcijalni) napadaji razvijaju se u lokalnom epileptičkom fokusu, kada abnormalno intenzivan pražnjenje nailazi na otpor u susjednim područjima i gasi se bez širenja na druge dijelove mozga. U takvim slučajevima dijagnosticira se kriptogena fokalna epilepsija.
Klinički tijek bolesti s ograničenim epileptičkim fokusom (fokalni oblik) određen je njegovom lokacijom.
Najčešće se opaža oštećenje temporalne regije. Tijek ovog oblika je progresivan, napadaji su često miješanog tipa, traju nekoliko minuta. Kriptogena temporalna epilepsija izvan napadaja manifestira se glavoboljama, stalnom vrtoglavicom, mučninom. Pacijenti s ovim oblikom lokalizacije žale se na često mokrenje. Prije napadaja, pacijenti osjećaju auru-preteču.
Lezija se može nalaziti u frontalnom režnju mozga. Napadaje karakterizira iznenadnost bez prodromalne aure. Pacijent ima trzanje glave, oči se prevrću ispod čela i u stranu, karakteristična je automatska, prilično složena gestikulacija. Pacijent može izgubiti svijest, pasti i imati toničko-klonične grčeve mišića po cijelom tijelu. S ovom lokalizacijom opaža se niz kratkotrajnih napadaja, ponekad s prijelazom u generalizirani i/ili status epilepticus. Mogu početi ne samo tijekom dnevne budnosti, već i tijekom noćnog sna. Kriptogena frontalna epilepsija, razvijajući se, uzrokuje mentalne poremećaje (nasilno razmišljanje, derealizacija) i autonomni živčani sustav.
Senzorni napadaji (osjećaj toplog zraka koji se kreće po koži, lagani dodiri) u kombinaciji s konvulzivnim trzanjem dijelova tijela, poremećajima govora i motorike, atonijom, praćenom urinarnom inkontinencijom.
Lokalizacija epileptičkog fokusa u orbitalno-frontalnoj regiji očituje se olfaktornim halucinacijama, hipersalivacijom, nelagodom u epigastriju, kao i poremećajima govora, kašljem i edemom grkljana.
Ako se električna hiperaktivnost kaskadno širi po svim dijelovima mozga, razvija se generalizirani napadaj. U tom slučaju, pacijentu se dijagnosticira kriptogena generalizirana epilepsija. U ovom slučaju, napadaji su karakterizirani intenzitetom, gubitkom svijesti i završavaju tako da pacijent upadne u dugotrajan san. Nakon buđenja, pacijenti se žale na glavobolje, vizualne fenomene, umor i osjećaj praznine.
Postoji i kombinirani (kada se javljaju i fokalni i generalizirani napadaji) i nepoznati tip epilepsije.
Kriptogena epilepsija u odraslih se smatra, i to ne bez razloga, sekundarnom s neodređenim etiološkim faktorom. Karakteriziraju je iznenadni napadaji. Osim kliničkih simptoma, epileptičari imaju nestabilnu psihu, eksplozivan temperament i sklonost agresiji. Bolest obično počinje manifestacijama nekog fokalnog oblika. Kako bolest napreduje, lezije se šire na druge dijelove mozga; uznapredovali stadij karakterizira osobna degradacija i izražene mentalne devijacije, a pacijent postaje socijalno neprilagođen.
Bolest ima progresivan tijek, a klinički simptomi epilepsije mijenjaju se ovisno o stadiju razvoja epilepsije (stupanj prevalencije epileptičkog fokusa).
Komplikacije i posljedice
Čak i u blagim slučajevima fokalne epilepsije s izoliranim, rijetkim napadajima, živčana vlakna su oštećena. Bolest ima progresivan tijek, pri čemu jedan napadaj povećava vjerojatnost sljedećeg, a područje oštećenja mozga se širi.
Generalizirani česti paroksizmi imaju destruktivan učinak na moždano tkivo i mogu se razviti u status epilepticus s velikom vjerojatnošću smrtnog ishoda. Postoji i rizik od cerebralnog edema.
Komplikacije i posljedice ovise o stupnju oštećenja moždanih struktura, težini i učestalosti napadaja, popratnim bolestima, prisutnosti loših navika, dobi, adekvatnosti odabranih taktika liječenja i rehabilitacijskih mjera te odgovornom stavu samog pacijenta prema liječenju.
U bilo kojoj dobi, ozljede različite težine mogu se dogoditi tijekom padova. Hipersalivacija i sklonost povraćanju tijekom napadaja povećavaju rizik od ulaska tekućih tvari u dišni sustav i razvoja aspiracijske pneumonije.
U djetinjstvu postoji nestabilnost mentalnog i fizičkog razvoja. Kognitivne sposobnosti često pate.
Psihoemocionalno stanje je nestabilno – djeca su razdražljiva, hirovita, često agresivna ili apatična, nedostaje im samokontrole i slabo se prilagođavaju grupi.
Kod odraslih, ovi rizici su pogoršani ozljedama pri obavljanju poslova koji zahtijevaju povećanu pažnju. Tijekom napadaja, ugrize se jezik ili obraz.
Epileptičari imaju povećan rizik od razvoja depresije, mentalnih poremećaja i socijalne neprilagođenosti. Osobe koje pate od epilepsije ograničene su u tjelesnoj aktivnosti i izboru zanimanja.
Dijagnostika kriptogena epilepsija
U dijagnozi epilepsije koriste se mnoge različite metode koje pomažu u razlikovanju ove bolesti od drugih neuroloških patologija.
Prije svega, liječnik mora saslušati pritužbe pacijenta ili njegovih roditelja, ako se radi o djetetu. Sastavlja se anamneza bolesti - detalji manifestacije, specifičnosti tijeka (učestalost napadaja, nesvjestica, priroda konvulzija i druge nijanse), trajanje bolesti, prisutnost sličnih bolesti kod pacijentovih rođaka. Ovaj pregled omogućuje nam pretpostavku vrste epilepsije i lokalizacije epileptičkog fokusa.
Za procjenu općeg stanja tijela, prisutnosti čimbenika poput infekcija, intoksikacija, biokemijskih poremećaja te za utvrđivanje prisutnosti genetskih mutacija kod pacijenta propisane su pretrage krvi i urina.
Neuropsihološko testiranje provodi se za procjenu kognitivnih sposobnosti i emocionalnog statusa. Periodično praćenje omogućuje procjenu utjecaja bolesti na živčani sustav i psihu, a također pomaže u određivanju vrste epilepsije.
Međutim, prije svega, ovo je instrumentalna dijagnostika, zahvaljujući kojoj je moguće procijeniti intenzitet električne aktivnosti moždanih regija (elektroencefalografija), prisutnost vaskularnih malformacija, neoplazmi, metaboličkih poremećaja itd. u njegovim regijama.
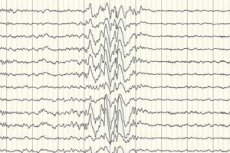
Elektroencefalografija (EEG) je glavna dijagnostička metoda, jer pokazuje odstupanja od norme u intenzitetu moždanih valova čak i izvan napadaja - povećanu spremnost na napadaje određenih područja ili cijelog mozga. EEG obrazac kriptogene parcijalne epilepsije je spike-wave ili produljena sporovalna aktivnost u određenim dijelovima mozga. Pomoću ove studije, vrsta epilepsije može se odrediti na temelju specifičnosti elektroencefalograma. Na primjer, Westov sindrom karakteriziraju nepravilni, praktički nesinkronizirani aritmički spori valovi s abnormalno visokom amplitudom i šiljastim pražnjenjima. U većini slučajeva Lennox-Gastautovog sindroma, elektroencefalogram tijekom budnosti otkriva nepravilnu generaliziranu sporu spike-wave aktivnost s frekvencijom od 1,5-2,5 Hz, često s asimetrijom amplitude. Tijekom noćnog odmora, ovaj sindrom karakterizira registracija brzih ritmičkih pražnjenja s frekvencijom od približno 10 Hz.
U slučaju kriptogene epilepsije, ovo je jedini način da se potvrdi njezina prisutnost. Iako postoje slučajevi kada čak i odmah nakon napadaja, EEG ne registrira promjene u obliku moždanih valova. To može biti znak da se promjene električne aktivnosti događaju u dubokim strukturama mozga. Promjene na EEG-u mogu biti prisutne i kod pacijenata bez epilepsije.
Nužno se koriste moderne metode neurovizualizacije - računalna, rezonantna, pozitronska emisijska tomografija. Ova instrumentalna dijagnostika omogućuje procjenu promjena u strukturi moždane tvari zbog ozljeda, kongenitalnih anomalija, bolesti, intoksikacija, otkrivanje neoplazmi itd. Pozitronska emisijska tomografija, koja se naziva i funkcionalna magnetska rezonancija, pomaže u identificiranju ne samo strukturnih, već i funkcionalnih poremećaja.
Dublja žarišta abnormalne električne aktivnosti mogu se otkriti jednofotonskom emisijskom kompjuteriziranom tomografijom, a rezonantna spektroskopija može otkriti poremećaje u biokemijskim procesima u moždanom tkivu.
Eksperimentalna i ne tako raširena dijagnostička metoda je magnetoencefalografija, koja bilježi magnetske valove koje emitiraju neuroni u mozgu. Omogućuje nam proučavanje najdubljih struktura mozga, nedostupnih elektroencefalografiji.
Diferencijalna dijagnoza
Diferencijalna dijagnostika provodi se nakon provođenja najopsežnijih studija. Dijagnoza kriptogene epilepsije postavlja se isključivanjem drugih vrsta i uzroka epileptičkih napadaja identificiranih tijekom dijagnostičkog procesa, kao i nasljedne predispozicije.
Nisu sve medicinske ustanove s istim dijagnostičkim potencijalom, pa takva dijagnoza zahtijeva daljnja dijagnostička istraživanja na višoj razini.
Liječenje kriptogena epilepsija
Ne postoji jedinstvena metoda liječenja epilepsije, međutim, razvijeni su jasni standardi koji se slijede kako bi se poboljšala kvaliteta liječenja i životi pacijenata.
Prevencija
Budući da uzroci ove posebne vrste epilepsije nisu utvrđeni, preventivne mjere imaju opći fokus. Zdrav način života - bez loših navika, dobra prehrana, tjelesna aktivnost osigurava dobar imunitet i sprječava razvoj infekcija.
Pažljivo praćenje zdravlja, pravovremeni pregled i liječenje bolesti i ozljeda također povećava vjerojatnost izbjegavanja ove bolesti.
Prognoza
Kriptogena epilepsija manifestira se u bilo kojoj dobi i nema specifičan simptomski kompleks, već se manifestira na vrlo raznolik način - moguće su različite vrste napadaja i vrste sindroma. Do danas ne postoji jedinstvena metoda za potpuno izlječenje epilepsije, ali antiepileptičko liječenje pomaže u 60-80% slučajeva svih vrsta bolesti.
U prosjeku, bolest traje 10 godina, nakon čega napadaji mogu prestati. Međutim, 20 do 40% pacijenata pati od epilepsije cijeli život. Otprilike trećina svih pacijenata s bilo kojom vrstom epilepsije umire od uzroka povezanih s njom.
Na primjer, kriptogeni oblici Westovog sindroma imaju nepovoljnu prognozu. U većini slučajeva razvijaju se u Lennox-Gastautov sindrom, čiji se blagi oblici mogu kontrolirati lijekovima, dok generalizirani oblici s čestim i teškim napadajima mogu ostati doživotni i biti popraćeni teškom intelektualnom degradacijom.
Općenito, prognoza uvelike ovisi o vremenu početka liječenja; kada se započne u ranoj fazi, prognoza je povoljnija.
Epilepsija može rezultirati doživotnim invaliditetom. Ako osoba kao posljedicu bolesti razvije trajni zdravstveni poremećaj, što dovodi do ograničenja životnih aktivnosti, to se utvrđuje medicinsko-socijalnim pregledom. Također se donosi odluka o dodjeljivanju određene skupine invaliditeta. Prvo se o ovom pitanju trebate obratiti svom liječniku koji će pacijenta upoznati s komisijom.


 [
[