Medicinski stručnjak članka
Nove publikacije
Leukoplakija mokraćnog mjehura
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
Genitourinarni sustav jedan je od najranjivijih u ljudskom tijelu. Osim cistitisa i drugih upalnih bolesti, mogu se razviti bolni strukturni procesi, poput leukoplakije mokraćnog mjehura. Riječ je o patološkoj keratinizaciji epitela organa, odnosno transformaciji prijelaznog epitelnog tkiva u ravno tkivo. Kao rezultat toga, na sluznicama se pojavljuju žarišta keratinizacije koja ne obavljaju potrebnu zaštitnu funkciju, što ubrzo dovodi do razvoja kronične upale mokraćnog mjehura.
Leukoplakija se često zamjenjuje s običnim cistitisom, koji, međutim, ne reagira na konvencionalno liječenje. Adekvatna terapija može se propisati tek nakon pravilno provedene dijagnoze koja potvrđuje podmuklu bolest. [ 1 ]
Epidemiologija
Kronični upalni procesi u donjem segmentu mokraćnog sustava kod pacijentica su vrlo česti. Oni su najčešći razlog posjeta žena urologu, ginekologu i terapeutu.
Poremećaji mokrenja godišnje "dovedu" liječniku otprilike 3 milijuna Amerikanki. U postsovjetskom prostoru incidencija se procjenjuje na otprilike 15-20 tisuća slučajeva na milijun pacijenata. Svaka druga od deset žena barem jednom u životu pati od upalne bolesti mjehura, od čega jedna žena pati od kroničnog oblika upale.
Recidivi su tipični za leukoplakiju mokraćnog mjehura. Utvrđeno je da svaka druga žena doživi ponovljenu epizodu bolesti nakon što se upalni proces smiri tijekom godine, a 50% egzacerbacija cistitisa javlja se više od tri puta godišnje.
Prema različitim podacima, leukoplakija mokraćnog mjehura dijagnosticira se tijekom cistoskopije u 64-100% slučajeva uz popratne trajne poremećaje mokrenja i kroničnu bol u zdjelici. Najčešća lokalizacija patoloških žarišta je vrat organa i trokut mokraćnog mjehura.
Unatoč rasprostranjenosti bolesti, leukoplakija se i dalje smatra jednom od najmanje proučavanih patologija sluznice mokraćnog mjehura. [ 2 ]
Uzroci leukoplakija mjehura.
Unatoč brojnim istraživanjima, uzrok leukoplakije mokraćnog mjehura i dalje ostaje misterij znanstvenicima. Najčešća teorija je da je leukoplakija posljedica nekih intrauterinih anomalija. To jest, tijekom intrauterinog razvoja, u stijenkama mokraćnog sustava formiraju se određena defektna žarišta. Ovu teoriju podupire činjenica da se bolest najčešće otkriva kod osoba koje pate od razvojnih poremećaja mokraćnog sustava. Osim toga, određeni utjecaj imaju i faktori rizika, koje ćemo opisati malo kasnije. Najčešća činjenica je infektivni utjecaj: stanična transformacija započinje svoj razvoj nakon infektivne patologije. [ 3 ]
Razvoj leukoplakije izaziva sljedeća infekcija:
- gonokok;
- klamidija;
- trihomonade;
- virus herpesa;
- papilomavirus.
Druga infekcija također može ući u mjehur putem krvi i limfe:
- stafilokok;
- streptokok;
- E. coli, itd.
Faktori rizika
Sljedeći čimbenici povećavaju vjerojatnost razvoja leukoplakije mokraćnog mjehura:
- endokrine patologije koje utječu na funkciju hipofize i hipotalamusa, kao i parnih ženskih spolnih žlijezda - jajnika. S povećanjem razine estrogena, epitel postaje ranjiv i sklon transformaciji. Kod nekih pacijenata leukoplakija se počinje razvijati nakon duljeg liječenja hormonskim sredstvima;
- upalni procesi u mjehuru ili u organima lokaliziranim u njegovoj neposrednoj blizini. Leukoplakija se često razvija na pozadini kroničnog cistitisa, urolitijaze, traumatskih lezija mjehura, prodiranja stranih predmeta u njegovu šupljinu;
- kronični patološki procesi u tijelu - na primjer, kronični tonzilitis, karijes, pijelonefritis itd.;
- produljeni i teški pad imunološke obrane.
Pojava leukoplakije mokraćnog mjehura može se pojaviti na pozadini promiskuitetnih spolnih odnosa bez zaštitne barijere, s čestim stresom i hipotermijom. [ 4 ]
Patogeneza
Ako nema problema s mjehurom, njegov epitelni sloj proizvodit će polimerne ugljikohidratno-proteinske komplekse – mukopolisaharide. Njihova je svrha spriječiti prianjanje mikrobnih stanica na stijenke organa. Ovi kompleksi također pružaju staničnu zaštitu od uništenja pod utjecajem kiselina.
U slučaju patološke transformacije epitela, takva stanična zaštita prestaje biti pouzdana, a patogeni mikroorganizmi gotovo nesmetano prodiru u stanične strukture. Pacijent razvija kronični upalni proces. Pojavljuje se neobična cikličnost: cistitis pogoršava tijek leukoplakije, što zauzvrat održava aktivnost upalne reakcije.
Mikrobna infekcija prodire u mokraćni sustav uglavnom uzlaznim putem, odnosno s površine vanjskog genitalnog područja. Infekcija se može prenijeti i krvlju ili limfnom tekućinom, ali ta je mogućnost relativno rijetka. U ovoj situaciji bakterije mogu prodrijeti iz organa poput bubrega, donjeg probavnog trakta, maternice itd. [ 5 ]
Epitelna transformacija u području trokuta mjehura je unutar normalnog raspona. Ovo stanje se razvija kod žena pod utjecajem estrogena. Ako se te promjene ne podvrgnu
Simptomi leukoplakija mjehura.
Osnovni simptomi leukoplakije mokraćnog mjehura vrlo su slični simptomima akutnog cistitisa. Pacijenti prijavljuju bol u pubičnom području, čestu potrebu za mokrenjem, osjećaj rezanja i peckanja u završnoj fazi mokrenja, nelagodu tijekom spolnog odnosa. U mokraći se vizualno mogu otkriti lagane pahuljice, pa čak i krvave niti.
Prvi znakovi problema:
- česta potreba za pražnjenjem mjehura;
- prekidi u protoku urina tijekom mokrenja;
- nelagoda, bol i druge neugodne senzacije tijekom mokrenja;
- neugodan osjećaj u donjem dijelu trbuha, osjećaj povlačenja u lumbalnoj kralježnici;
- pogoršanje općeg blagostanja, apatija, smanjena radna sposobnost;
- osjećaj nedovoljnog pražnjenja mjehura.
Urinarna inkontinencija je simptom koji se ne javlja kod svih pacijenata. Karakterističan je za tzv. cervikalnu leukoplakiju (kada se lezija nalazi u vratu mjehura) ili se otkriva u uznapredovalim oblicima ove bolesti. Inkontinencija može imati različite stupnjeve: kod nekih pacijenata javlja se na pozadini relativno punog mjehura, dok se kod drugih curenje može primijetiti već 15-20 minuta nakon potpunog pražnjenja organa. [ 6 ]
Navedeni simptomi su nespecifični i mogu ukazivati ne samo na prisutnost leukoplakije, već i na pogoršanje cistitisa ili drugih problema s mokraćnim sustavom. Konačna dijagnoza nikada se neće postaviti samo opisom kliničke slike. Potrebna je temeljita dijagnoza cistoskopijom i biopsijom.
Leukoplakija mokraćnog mjehura kod žena
Leukoplakija mokraćnog mjehura može zahvatiti i muške i ženske pacijente. Međutim, žene češće susreću ovu bolest, prvenstveno zbog određenih anatomskih značajki.
Kratki uretralni kanal omogućuje infektivnom agensu da lako uđe u mjehur pacijenata. A oslabljeni imunitet, stres u kombinaciji s drugim čimbenicima omogućuju brzi razvoj patoloških procesa.
Najčešće infekcija ulazi u mokraćni trakt uzlaznim putem iz vanjskog genitalnog područja.
Kod leukoplakije mokraćnog mjehura, normalni epitelni sloj se transformira u ravni, uz stvaranje keratiniziranih žarišta. Bolest se dijagnosticira ili slučajno ili tijekom dugotrajnog i neučinkovitog liječenja cistitisa. U ovom slučaju, osnova za ispravnu dijagnozu je biopsija s naknadnom histologijom odabranih materijala.
Kod žena leukoplakija može zahvatiti ne samo mjehur, već i cerviks. Ova patologija se javlja kod mnogih pacijenata u reproduktivnoj dobi. Bolest obično karakterizira kronični tijek.
Leukoplakija mokraćnog mjehura i trudnoća
Kod leukoplakije mokraćnog mjehura, trudnoća može biti značajno komplicirana - prvenstveno zbog velike vjerojatnosti recidiva bolesti. Ako se bolest pogorša u prvom tromjesečju trudnoće, postoji rizik od spontanog prekida trudnoće ili pojave razvojnih mana kod buduće bebe.
Pogoršanje u trećem tromjesečju stvara rizik od preranog odvajanja posteljice, intrauterine infekcije fetusa i prijevremenog poroda.
U slučaju pogoršanja leukoplakije tijekom trudnoće, terapija antibioticima se odgađa. Međutim, antibiotici se i dalje propisuju u slučaju značajnih i intenzivnih simptoma. Potpuni tijek liječenja provodi se nakon rođenja djeteta.
Pacijenti koji pate od leukoplakije trebaju poduzeti mjere za uklanjanje bolesti prije trudnoće. Čak i ako žena pati od čestog cistitisa, kroničnog cistitisa, treba unaprijed proći preventivni tretman. [ 7 ]
Faze
Leukoplakija mokraćnog mjehura prolazi kroz nekoliko faza ili stadija u svom tijeku:
- Transformacija pločastih stanica. Ovu fazu karakterizira reorganizacija prijelaznog epitelnog tkiva u višeslojno pločasto epitelno tkivo. Što se tiče samih stanica, one se ne mijenjaju.
- Zamjena pločastih stanica. Ova faza je prvi korak prema staničnoj smrti jer one postupno prolaze kroz patološke promjene u degeneriranom višeslojnom tkivu.
- Stvaranje fokalnih zadebljanja na pozadini staničnih procesa keratinizacije. [ 8 ]
Kod leukoplakije mokraćnog mjehura dolazi do niza sklerotičnih procesa koji utječu na unutarnje stijenke šupljine. Vremenom se organ više ne može adekvatno kontrahirati, što zauzvrat dovodi do inkontinencije mokraćne tekućine. Takva komplikacija karakteristična je za leukoplakiju: kod cistitisa se takav simptom ne opaža. [ 9 ]
Obrasci
Postoje tri vrste leukoplakije mokraćnog mjehura:
- ravna leukoplakija;
- bradavičasta leukoplakija s izraženim područjima keratinizacije;
- erozivna leukoplakija s prisutnošću ulcerativnih lezija sluznice.
Ravni tip leukoplakije često se odvija gotovo asimptomatski, a samo kod velikih lezija opaža se karakteristična klinička slika.
Bradavičaste i erozivne varijante patologije popraćene su izraženim bolnim simptomima. Leukoplakija vrata mjehura karakterizira se posebno intenzivnim simptomima: kako se patološki proces širi, stanje pacijenta se naglo pogoršava, a pojavljuju se i simptomi akutnog cistitisa. Terapija lijekovima često ne donosi vidljivo olakšanje.
Komplikacije i posljedice
Čak i nakon potpunog liječenja leukoplakije mokraćnog mjehura, pacijent će morati proći sustavnu preventivnu dijagnostiku kako bi se spriječila ponovna pojava bolesti, kao i kako bi se spriječile komplikacije kao što su:
- malignitet, razvoj malignog procesa u zidovima mjehura;
- poremećaj normalne funkcije mokraćnog sustava, gubitak kontraktilnosti mjehura, curenje urina i inkontinencija;
- zatajenje bubrega s naknadnim poremećajem vode, elektrolita, dušika i drugih vrsta metaboličkih procesa;
- krvarenje, hematurija.
Recidiv leukoplakije mokraćnog mjehura nakon liječenja lijekovima prilično je čest, budući da konzervativno liječenje ne uklanja bolest zauvijek. Nakon radikalnijeg kirurškog zahvata, bolest se ponavlja u otprilike 7-12% slučajeva. Moguće je da je relaps posljedica nepotpunog uklanjanja patološke zone, budući da u nekim područjima može biti potreban dublji utjecaj. Ako se takve značajke ne uzmu u obzir, nastaju preduvjeti za nepotpuno uklanjanje patologije, što postaje osnova za ponovni razvoj leukoplakije. Najmanji broj relapsa primjećuje se nakon postupka radiofrekventne ekscizije. [ 10 ]
Dijagnostika leukoplakija mjehura.
Dijagnoza leukoplakije mokraćnog mjehura ne može se postaviti samo na temelju pritužbi pacijenta i rezultata objektivnog pregleda. Potrebna je sveobuhvatna dijagnoza s obveznim histološkim pregledom čestica tkiva šupljinskog organa.
Cijeli niz pregleda je otprilike sljedeći:
- Prikupljanje anamnestičkih podataka (učestalost i intenzitet napadaja, prisutnost drugih patologija i predisponirajućih čimbenika).
- Vaginalni pregled žena (neophodan i za diferencijalnu dijagnozu i za procjenu općeg zdravlja reproduktivnog sustava pacijentice).
- Laboratorijski testovi: kompletna krvna slika, analiza urina, bris vagine i uretre, biokemija krvi, određivanje razine kreatinina i uree, urinokultura.
- PCR i ELISA dijagnostika za otkrivanje latentne infekcije.
- Instrumentalna dijagnostika: ultrazvučni pregled bubrega i organa smještenih u zdjelici, urodinamski dijagnostički postupci (urometrija, cistoskopija), endoskopija. [ 11 ]
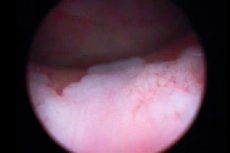
Cistoskopiju mokraćnog mjehura nužno prati biopsija - postupak štipanja tkiva za daljnji histološki pregled. Kod leukoplakije se ova metoda smatra najinformativnijom, jer pruža priliku za procjenu prirode bolesti, njezinog oblika i stupnja oštećenja. Tijekom cistoskopije, žarišta leukoplakije izgledaju kao spljoštene bjelkaste zone, male erozije ili žućkaste ploče. [ 12 ]
Kako bi se razjasnila dijagnoza leukoplakije mokraćnog mjehura, ultrazvuk se provodi za sve zdjelične organe, kao i za bubrege. Takva studija pokazuje lokaciju, oblik, strukturne značajke i veličinu dotičnih organa. Tijekom dijagnoze mogu se otkriti i eho-pozitivne formacije - na primjer, kamenje ili tumori koji mogu odražavati ultrazvučni tok.
Za potvrdu dijagnoze leukoplakije mokraćnog mjehura važno je histološko otkrivanje metaplastičnih transformacija u staničnim strukturama, čak i u slučajevima kada postoji jasna endoskopska slika bolesti.
Diferencijalna dijagnoza
Diferencijalna dijagnostika uključuje papilom skvamoznih stanica i, u nekim slučajevima, maligni proces u mokraćnom mjehuru. Leukoplakija i rak mokraćnog mjehura mogu imati slične simptome, ali pravilna dijagnostika u obliku citologije urina i cistoskopije s biopsijom obično razjašnjava situaciju. Vjerojatnost otkrivanja karcinoma olakšava se postupkom cistoskopije plavim svjetlom, nakon intrakavitarnog ukapavanja heksilaminolevulinata. Ponekad je potrebna dodatna biopsija, s uzorkovanjem mišićnog tkiva.
Žene također mogu imati cervikalnu leukoplakiju istovremeno s lezijama mjehura. Međutim, kombinacija ovih patologija je rijetka i zahtijeva različite dijagnostičke i terapijske pristupe.
Tko se može obratiti?
Liječenje leukoplakija mjehura.
Mogućnost liječenja leukoplakije bez pomoći kirurga procjenjuje liječnik nakon postavljanja točne dijagnoze i određivanja stupnja složenosti patologije. Konzervativna metoda uključuje korištenje ljekovitih učinaka na infektivnu komponentu bolesti.
Da biste to učinili, potrebno je koristiti sljedeće lijekove:
- antimikrobni lijekovi za uništavanje patogene flore;
- protuupalni lijekovi;
- sredstva za jačanje imunološkog sustava;
- multivitaminski pripravci.
Za obnovu stijenki mjehura oštećenih patološkim procesom koriste se irigacije posebnim sredstvima, koja su analozi prirodnih glikozaminoglikana. Zahvaljujući takvim postupcima moguće je obnoviti oštećeno tkivo.
Fizioterapija i dijetoterapija su prikladne kao dodatak liječenju.
Kirurškom liječenju se pribjegava ako konzervativna terapija ne donese potreban pozitivan rezultat. [ 13 ]
Lijekovi koje liječnik može propisati
U slučaju infektivnog procesa potrebno je propisati specifične lijekove koji djeluju izravno na patogen. Provodi se preliminarna analiza mokraćne tekućine s bakteriološkim pregledom i procjenom osjetljivosti patogene flore na antibiotike.
Trichomonas cistitis zahtijeva propisivanje Macmirora, Metronidazola, Furamaga.
Za gljivičnu upalu propisuju se Pimafucin, Itrakonazol i Flukonazol.
Aciklovir i interferoni se koriste za liječenje herpesa i citomegalovirusa.
Potreban je tečaj imunostimulansa - na primjer, tinktura ehinaceje, Cycloferon.
U kontekstu antibiotske terapije, Bifidumbacterin i Lactobacterin se koriste za podršku imunološkom sustavu.
Korisni su lijekovi Kanefron ili Nefrosten, koji se uzimaju dulje vrijeme.
Monurel |
Ekstrakt brusnice, takozvani prirodni antimikrobni lijek. Uzimati jednom dnevno, prije spavanja: otopiti 1 vrećicu granula u 100 ml vode. Moguće nuspojave: proljev, žgaravica, kožni osip. |
Kanefron |
Biljni pripravak, aktivni diuretik s analgetskim i antimikrobnim djelovanjem. Pojačava učinkovitost antibiotske terapije. Uzimajte 2 tablete (ili 50 kapi) tri puta dnevno, s dovoljnom količinom tekućine. Tijekom liječenja mogu se javiti mučnina, proljev i alergijske reakcije. |
Urolesan |
Biljni lijek s antispazmodičnim, protuupalnim, analgetskim i antimikrobnim djelovanjem. Lijek uklanja bol i normalizira mokrenje. Urolesan se uzima oralno s hranom, 1 kapsula tri puta dnevno, do mjesec dana (lijek se može uzimati i u obliku kapi ili sirupa). Nuspojave: dispepsija, alergijske reakcije, vrtoglavica, promjene krvnog tlaka. |
Nevigramon |
Uroseptik, čije se djelovanje temelji na prisutnosti nalidiksične kiseline. Lijek se uzima 1 g 4 puta dnevno tijekom tjedan dana (doziranje može prilagoditi liječnik). Najvjerojatnije nuspojave: dispepsija, kolestaza, glavobolja, oštećenje vida, alergija. |
Nolitsin |
Antibakterijsko sredstvo širokog spektra, fluorokinolon druge generacije. Tablete se uzimaju između obroka, s puno vode (kako bi se osigurala stabilna diureza). Doziranje i učestalost primjene odabiru se individualno. Moguće nuspojave: žgaravica, mučnina, žutica, povećana anksioznost, aritmija, hipotenzija. |
Kanefron za leukoplakiju mjehura
Kanefron se najčešće propisuje za liječenje cistitisa i pijelonefritisa, ali ovaj lijek je prikladan i za leukoplakiju mokraćnog mjehura. Za što se koristi?
Kanefron uspješno se nosi s bakterijskom infekcijom, ubrzava uklanjanje tekućine i soli iz tijela te štiti tkiva mokraćnog sustava od oštećenja. Ako pacijent treba kirurški ukloniti žarišta leukoplakije, ni ovdje ne možete bez Kanefrona: lijek će pomoći u zaustavljanju upalnog procesa i pripremiti pacijenta za operaciju.
Standardno, za leukoplakiju mokraćnog mjehura, Kanefron se uzima ili u kapima (50 kapi tri puta dnevno) ili u tabletama (2 tablete tri puta dnevno). Trajanje primjene je 2-3 mjeseca, ponekad i dulje, prema nahođenju liječnika.
Ovaj tretman nadopunjuje se primjenom ljekovite urološke zbirke, napitaka na bazi brusnica i šipka.
Vitamini
Za liječenje i sprječavanje pogoršanja leukoplakije mokraćnog mjehura, većina liječnika savjetuje poduzimanje mjera za jačanje tjelesne obrane i povećanje otpornosti na infekcije. Za sve pacijente, multivitaminski kompleksi s mineralima dobar su dodatak liječenju.
Visokokvalitetni kompleksni i biološki aktivni pripravci mogu se pronaći u većini ljekarni. A liječnik će vam pomoći odabrati potrebnu optimalnu vitaminsku opciju, na primjer:
- Solgar, prirodna brusnica s vitaminom C;
- Nephrocaps, Elite-Pharm;
- Cistimin, Vivasan;
- Uva Ursi, Natures Way, medvjetka;
- Vitamax, koncentrat aloe i brusnice, koncentrirani sok od aloe i brusnice;
- GoLess, Život na selu, Zdravlje mjehura;
- D-Formula, Altera Holding;
- Rensept, Umjetnički život.
Uzimanje vitaminskih pripravaka obično je dugotrajno. Doziranje - prema uputama za određeni složeni proizvod.
Fizioterapijski tretman
Za liječenje leukoplakije mokraćnog mjehura često se koriste metode fizioterapije:
- laserski tretman u kombinaciji s kratkopulsnom elektroanalgezijom;
- laserski tretman magnetskom terapijom;
- kratkopulsna elektroanalgezija s magnetskom terapijom;
- terapija mikrovalovima;
- terapija ultravisokim frekvencijama;
- izloženost sinusoidno moduliranim strujama;
- endovezikalna fonoforeza.
U procesu fizioterapeutskog liječenja preporučuje se nadopuniti upotrebu sinusoidnih moduliranih struja elektroforezom. Zahvaljujući ovoj kombinaciji moguće je blokirati poremećene impulse iz organa oštećenog bolešću.
Korištenje postupaka zagrijavanja za leukoplakiju mokraćnog mjehura je neprikladno. Štoviše, toplinski postupci koji se provode kod kuće (kupke, grijaće podloge itd.) osiguravaju stvaranje optimalnih uvjeta za brzu reprodukciju infekcije.
Ozonska terapija za leukoplakiju mokraćnog mjehura
Za neke pacijente s leukoplakijom mokraćnog mjehura koristi se kombinirana terapija s Tamsulosinom 0,4 mg ujutro i intravenskom ozoniziranom fiziološkom otopinom s koncentracijom ozona od 6 mg/litre. Kura ozonske terapije sastoji se od pet dnevnih intravenskih injekcija, nakon čega se pravi jednodnevna pauza i ponavlja petodnevna kura. Trajanje svake infuzije je od pola sata do pedeset minuta.
Kriterijem za učinkovitost ozonske terapije smatra se stabilizacija mokraćnog procesa, nestanak kliničkih simptoma bolesti, poboljšanje laboratorijskih i funkcionalnih pokazatelja. U pravilu, prvi znakovi poboljšanja opažaju se nakon 1-2 postupka.
Terapija ozonom nije popraćena negativnim nuspojavama i alergijskim procesima. Tehnika je prilično jednostavna i pristupačna te se može koristiti i u bolničkim i u ambulantnim uvjetima.
Narodni lijekovi
Narodni lijekovi, nažalost, nisu u stanju potpuno izliječiti osobu od leukoplakije mjehura. Međutim, mogu djelovati kao dodatni faktor u složenom liječenju koje je propisao liječnik.
- Umjesto čaja, piju svježe iscijeđeni sok od mrkve i cikle.
- Na vanjske spolovila stavite gaze natopljene uljem šipka i krkavine.
- Žvakati propolis nekoliko puta dnevno, svaki dan.
- Navečer tretirajte vanjske genitalije guščjom masnoćom, kokosovim ili palminim uljem.
- Svakodnevno pijte 250 ml svježeg mlijeka s otopljenom sodom bikarbonom (1/2 žličice).
Dobar učinak se postiže i dodavanjem prirodnih biljnih pripravaka pripremljenih na bazi ljekovitog bilja.
Biljni tretman
- Svako jutro popijte čašu uvarka mladih iglica jele (1 žlica sirovine na 250 ml kipuće vode). Ako se dobro podnosi, uvarak se može konzumirati češće - na primjer, dva ili tri puta dnevno.
- Uzmite infuziju kukute: 100 g cvjetova biljke prelijte s 0,5 l votke, držite tri tjedna na hladnom mjestu. Procijedite i započnite liječenje. Prvog dana popijte 1 kap tinkture sa 100 ml vode. Svaki dan povećavajte broj kapi za jednu, dovodeći do 40 kapi dnevno.
- Svakodnevno perite infuzijom kamilice (1 čajna žličica na 200 ml vode).
- Uzimajte ljekarničku tinkturu ginsenga - tri puta dnevno, 1 čajnu žličicu, nekoliko tjedana.
Zapamtite: svaki narodni tretman mora se dogovoriti s liječnikom!
Homeopatija
Homeopatski tretman se uvijek propisuje na pozadini konzervativne terapije: kombinacija metoda se osobno raspravlja s liječnikom. Budući da je leukoplakija mokraćnog mjehura prilično ozbiljna patologija, vrlo je važno da je liječenje kompetentno i opravdano: izbor homeopatskog lijeka treba prepustiti iskusnom i upućenom stručnjaku koji je upoznat sa svim detaljima određene bolesti i ima sve potrebne informacije o pacijentu.
Potrebno je uzeti u obzir da je na samom početku homeopatskog liječenja, ovisno o shemi propisivanja, moguć nastanak takozvanog "primarnog pogoršanja". Njegovo trajanje i težina uvijek su različiti i nemoguće ih je pogoditi. Međutim, unutar nekoliko dana stanje bi se trebalo normalizirati.
U kompleksnoj terapiji pacijenata koji pate od leukoplakije mokraćnog mjehura, moguće je koristiti sljedeće homeopatske pripravke u individualno odabranim dozama:
- Actea racemosa (crna vrana noga);
- Kaustikum;
- Muharica (Agaricus muscarius);
- Cocculus indicus (kukuljica);
- Conium maculatum (kukuta);
- Kalij karbonski;
- Kalij fosforicum;
- Lachesis (zvečarka);
- Plantago major (veliki trputac);
- Rumex crispus (kovrčavi lastav);
- Stafizagrija.
Također je dopušteno koristiti kombinirane lijekove Berberis Homaccord, Belladonna Homaccord, Populus Compositum itd.
Lijekovi se odabiru u skladu s prevladavajućim simptomima leukoplakije mokraćnog mjehura i uzimajući u obzir konstitucijske karakteristike pacijenta.
Kirurško liječenje
Ako liječenje lijekovima ne daje željeni rezultat, liječnik predlaže da pacijent potraži pomoć kirurga. Indikacije za kiruršku intervenciju su:
- uporni upalni proces, koji se javlja s poremećajima u funkciji kontrakcije mjehura;
- leukoplakija drugog ili trećeg stupnja, potvrđena histologijom;
- intenzivan sindrom boli koji se ne može ublažiti lijekovima;
- dijagnostički potvrđena prisutnost atipičnih staničnih struktura, što je znak prekanceroznog stanja.
U slučaju leukoplakije mokraćnog mjehura, liječnik može razmotriti sljedeće mogućnosti kirurškog liječenja:
- TUR je transuretralna resekcija mokraćnog mjehura. Intervencija uključuje uklanjanje patološki promijenjenih područja sluznice pomoću posebnog instrumenta s petljom. Petlja se uvodi u uretralni kanal endoskopskom metodom. Ovaj postupak se smatra nježnim i ne uključuje nikakvo oštećenje organa.
- Kauterizacija leukoplakije mokraćnog mjehura provodi se toplinskim djelovanjem visokofrekventne struje koja se dovodi do tkiva pomoću usmjerene ionizirane argonske plazme. Uređaj za intervenciju sastoji se od izvora plinovitog argona i izvora visokofrekventne struje. Koagulacija tkiva događa se njihovim zagrijavanjem. Dubina djelovanja ovisi o njegovom trajanju, postavkama hardvera i postavljenoj snazi. Metoda omogućuje ne samo uklanjanje patoloških žarišta, već i neutralizaciju patogene flore u subepitelnom sloju.
- Laserska koagulacija leukoplakije mjehura rezultira stvaranjem jasno definiranog homogenog područja karbonizacije: zračenje se potpuno apsorbira, uzrokujući točkasto isparavanje tkiva. Dubina laserskog "rada" je beznačajna u odnosu na snažan hemostatski učinak, što je pozitivan trenutak pri izvođenju operacije na tkivima mjehura zasićenim krvnim žilama. Laserska koagulacija smatra se jednom od vrlo učinkovitih metoda liječenja leukoplakije. Nesumnjive prednosti su minimalna invazivnost, dobar stupanj hemostaze, gotovo potpuna odsutnost kirurških komplikacija, minimalni mogući boravak pacijenta u bolnici. Razdoblje rehabilitacije je kratko: sluznica mjehura potpuno se čisti od kraste unutar 3-4 tjedna.
- Laserska ablacija leukoplakije mokraćnog mjehura uključuje upotrebu laserskog impulsa, koji osigurava visokokvalitetnu hemostazu, minimalnu kiruršku traumu, bez postoperativnih komplikacija i kratko razdoblje oporavka. Uklanjanje leukoplakije mokraćnog mjehura odvija se u dvije glavne faze:
- prodiranje u uretru pomoću posebnih instrumenata;
- izvođenje operacije isparavanjem. [ 14 ]
Tijekom operacije, kirurg može kontrolirati cijeli proces mijenjajući valnu duljinu, trajanje i frekvenciju impulsa.
- Plazmakinetička vaporizacija leukoplakije mjehura pomaže u postizanju potpune devitalizacije oštećenog sloja mjehura, uz minimalan utjecaj na okolna i temeljna tkiva. Postoperativno razdoblje, uključujući antibiotsku terapiju, osigurava iskorjenjivanje bakterija i inhibira razvoj novog vala upalnog procesa. Uključivanje analoga glikozaminoglikana u terapijsku shemu pomaže u stvaranju zaštitne ovojnice preko operiranog područja: to sprječava prianjanje uropatogena i sprječava prodiranje čestica urina u sluznicu. Ta činjenica značajno ubrzava proces regeneracije.
Postoperativno razdoblje nakon kirurškog liječenja obično je relativno kratko: propisuje se kura antibiotika i drugih potpornih i restorativnih lijekova:
- Lijek Vesicare se propisuje nakon TUR-a leukoplakije mokraćnog mjehura kako bi se spriječio razvoj sindroma hiperaktivnosti mokraćnog mjehura. Vesicare je m-antikolinergički lijek, uzima se u dozi od 5 mg dnevno tijekom 2-3 mjeseca. Dodatno je moguće spojiti lijek Tamsulosin, kao i fizikalnu terapiju.
- Oralni kontraceptivi, uključujući lijekove s antiandrogenim djelovanjem, ne preporučuju se za histološki potvrđenu leukoplakiju. Međutim, isti lijekovi - na primjer, Jess nakon leukoplakije mokraćnog mjehura mogu se uzimati nakon 3-4 mjeseca, u nedostatku recidiva bolesti. Hormonska nadomjesna terapija je prikladna tijekom menopauze - za poboljšanje stanja sluznice.
- Antibiotici i protuupalni lijekovi propisuju se i za sprječavanje razvoja upalnog procesa i za ubrzavanje oporavka tkiva. Na primjer, akutni nekomplicirani mikrobni cistitis najčešće izazivaju bakterije poput Escherichia coli, enterokoka, Klebsielle, Proteusa. Ponekad se ista Klebsiella otkrije nakon leukoplakije mokraćnog mjehura, što može zahtijevati ponovljeni ciklus antimikrobnih lijekova.
Dijeta za leukoplakiju mjehura
Da biste se riješili leukoplakije mokraćnog mjehura u najkraćem mogućem roku, osim liječenja, potrebno je prilagoditi prehranu. Jela i proizvodi uključeni u njih trebaju se birati na temelju principa njihovog blagog učinka na probavne organe. Poželjno je kuhati u pari, kuhati ili peći hranu.
Proizvodi preporučeni za pacijente s leukoplakijom mjehura:
- svježe voće;
- svježe i kuhano povrće (osim kupusa, rajčica, luka i češnjaka, rotkvica);
- ne previše masna riba, bijelo meso;
- fermentirani mliječni proizvodi;
- žitarice.
Potrebno je piti oko dvije litre vode dnevno. To je potrebno za prirodno ispiranje mjehura i smanjenje koncentracije mokraćne kiseline koja ima iritirajući učinak na sluznicu organa. Uz redovitu čistu vodu, preporučuje se piti biljne napitke, nezaslađeni zeleni čaj, kompote na bazi bobičastog voća, žele od brusnica.
Sljedeći proizvodi su zabranjeni:
- začini, začini, ljute papričice, senf, hren;
- alkoholna pića;
- marinade, sol;
- riblje, mesne juhe;
- dimljeni i prženi proizvodi;
- jaka kava, jaki crni čaj, gazirana pića;
- čips, grickalice, krutoni itd.
Dijeta se temelji na sljedećem načelu: hrana treba biti što prirodnija, bez kemijskih dodataka, bez začina, s minimalnom mogućom količinom soli (a još bolje, uopće bez nje). Što je manje iritansa prisutnih u hrani, prije će doći do dugo očekivanog oporavka.
Prevencija
Preventivne mjere uključuju sprječavanje spolno prenosivih bolesti, hormonalnih poremećaja, zaraznih procesa u cijelom tijelu. Važno je pravovremeno liječiti metaboličke poremećaje, zarazne i upalne bolesti.
Preporučljivo je potpuno prestati pušiti, ograničiti konzumaciju alkoholnih pića, ljutih začina i začina.
Sve gore navedene mjere moraju se kombinirati s pažljivim poštivanjem pravila osobne i intimne higijene. Vitaminska terapija, uključujući vitamine B skupine, vitamin A, kalcij i koenzime, mora se provoditi tijekom duljeg vremenskog razdoblja.
Posebnu pozornost treba posvetiti stanju i jačanju imunološke obrane. Za održavanje potrebne razine imuniteta potrebno je pravilno i potpuno jesti, voditi aktivan način života, često biti na svježem zraku i izbjegavati stres.
Područje mjehura treba zaštititi od ozljeda, a ako se pojave bilo kakvi sumnjivi simptomi, najbolje je što prije potražiti liječničku pomoć.
Prognoza
Prognoza za leukoplakiju mjehura može biti povoljna ako se pravovremeno i kompetentno liječi, što treba provesti prije nego što se u stijenkama organa počnu javljati nepovratna oštećenja. Najpovoljniji ishod očekuje se ako je pacijent podvrgnut endoskopskoj intervenciji s resekcijom zahvaćenih epitelnih područja. Međutim, nijedan liječnik ne može sto posto jamčiti da se bolest nikada neće podsjetiti na sebe recidivom. Često se primjećuju ponovljeni razvoji leukoplakije, što zahtijeva novi tijek liječenja.
S intenzivnim napredovanjem bolesti, koje je popraćeno smanjenjem mokraćnog organa, gubitkom elastičnosti, kvaliteta prognoze postaje teško određena. Pacijentu se propisuje dugotrajno održavanje liječenja kako bi se normaliziralo dobrobit. Ako se takvo liječenje ne provede, tada postoje visoki rizici da će leukoplakija mjehura biti komplicirana bubrežnom insuficijencijom. A to već može dovesti do smrti.

