Medicinski stručnjak članka
Nove publikacije
Liječenje prijeloma vrata bedrene kosti
Posljednji pregledao: 29.06.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
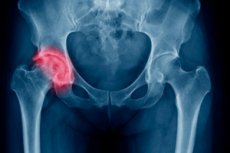
Najveća i najdeblja od svih dugih cjevastih kostiju u našem kosturu je femur. Na vrhu kost završava zaobljenom zglobnom glavom ili epifizom, spojenom s tijelom kosti (dijafizom) vratom. Ovo je najuže mjesto femura, a prijelom ove lokalizacije prilično je česta ozljeda, posebno kod starijih osoba, što je posljedica smanjenja čvrstoće kostiju povezanog sa starenjem. Liječenje prijeloma vrata femura najčešće je kirurško i popraćeno je dugotrajnom rehabilitacijom - u prosjeku to razdoblje traje šest mjeseci od trenutka operacije. U slučajevima kada priroda ozljede omogućuje izbjegavanje kirurške intervencije, a dob pacijenta sugerira da će vrat femura sam zacijeliti, može se koristiti konzervativna terapija.
Međutim, liječenje bez operacije povezano je s dugotrajnom prisilnom nepokretnošću pacijenta, što dovodi do razvoja komplikacija. Kod starijih osoba to uključuje dekubituse, psihoemocionalne poremećaje, duboku vensku trombozu i hipostatsku pneumoniju, što može uzrokovati smrt pacijenta. Osim toga, postoji visok rizik od nesrastanja kostiju kod starijih pacijenata. Stoga se kirurško liječenje prijeloma vrata bedrene kosti, posebno kod starijih osoba koje su hodale prije ozljede, koristi za vitalne indikacije.
Kod mladih i pacijenata srednje dobi, dugotrajno mirovanje u krevetu također je teško podnijeti, a konzervativno liječenje često ne dovodi do željenog rezultata i samo je odgađanje operacije. Štoviše, kod mladih pacijenata prijelomi su češće složeni, nastali kao posljedica značajnih traumatskih učinaka, poput padova s velike visine ili prometnih nesreća. Stoga je kirurško liječenje metoda izbora u većini slučajeva prijeloma vrata bedrene kosti kod pacijenata bilo koje dobi.
Pravovremena medicinska pomoć (odmah nakon prijeloma) ključ je uspješnog liječenja. Kod složenih prijeloma vrata bedrene kosti osoba ne može hodati, ima jake bolove do šoka, ozljeda je u takvim slučajevima obično uzrokovana udarom visoke energije, zbog čega je potrebno odmah potražiti pomoć.
Međutim, kod starijih pacijenata s rijetkim koštanim tkivom, prijelom se može dogoditi čak i od nesretnog prevrtanja u krevetu, naglog savijanja ili manjeg udarca, poput ruba stola. Simptomatologija je u takvim slučajevima slaba, a pacijent ne pretpostavlja prisutnost prijeloma. Nastavlja hodati, šepajući, liječi se od radikulitisa ili osteohondroze narodnim lijekovima, a tijekom tog vremena stanje femoralnog zgloba se pogoršava - dolazi do pomaka, konačno poremećene opskrbe krvlju i razvija se aseptična nekroza zglobne glave. Stoga je u slučaju iznenadne pojave novih osjeta u području zgloba kuka bolje pokazati zabrinutost i odmah se podvrgnuti pregledu.
Sljedeći simptomi trebali bi upozoriti: ne prejaka, ali stalna bol u području prepona, koja se pojačava pri pokušaju bržeg hodanja, penjanja stepenicama ili stajanja na petu; škripanje i otežano okretanje donjeg dijela tijela u ležećem položaju; u istom položaju može se primijetiti skraćivanje duljine zahvaćene noge i primjetno okretanje stopala s prstima prema van (vanjska strana stopala dodiruje ravninu kreveta). Tipičan je simptom "zaglavljene" pete, kada je pacijent ne može odvojiti od horizontalne površine u ležećem položaju, ali je u stanju saviti i ispraviti koljeno. Osim toga, možete samostalno uz pomoć bliskih osoba provesti provjerne testove: zamoliti nekoga da pritisne ili kucne po peti - takve radnje obično reagiraju bolom u preponama ili zdjeličnom području. Također se javlja pri palpaciji zgloba kuka na zahvaćenoj strani. Treba upozoriti na iznenadnu pojavu hematoma - kod prijeloma su oštećene krvne žile koje se nalaze u dubini, pa krv na površinu kože ne prodire odmah, već nakon nekog vremena, a pojavi modrice ne prethodi izravno udarac. Ovi znakovi - razlog za hitan pregled. Vrijeme radi protiv vas. [ 1 ]
Prilikom odabira metoda liječenja prijeloma vrata bedrene kosti, liječnik uzima u obzir mnoge čimbenike: vrstu i lokalizaciju oštećenja kostiju, dob pacijenta, njegovo zdravstveno stanje i stupanj zanemarivanja problema. Tek nakon sveobuhvatnog pregleda i potpune zbirke anamneze odlučuje se o pitanju preferirane taktike liječenja.
Klasifikacija prijeloma vrata bedrene kosti provodi se prema nekoliko kriterija koji odražavaju kliničku prirodu ozljede. Prema položaju linije prijeloma vratne kosti u odnosu na epifizu, dijele se na bazikervikalne (u donjem dijelu vrata, u njegovoj bazi, bazi), transcervikalne (otprilike u sredini), subkapitalne (iznad, ispod same glave). Ova karakteristika ukazuje na stupanj rizika od aseptične nekroze - što je viša linija prijeloma, to je poremećenija opskrba krvlju epifize i manja je vjerojatnost samostalnog srastanja kosti, tj. Hitna operacija je relevantnija.
Šanse za oporavak također ovise o kutu linije prijeloma u odnosu na vertikalnu os (Powelsova klasifikacija). Najmanje povoljan položaj je kada je taj kut manji od 30° (stupanj složenosti prijeloma I). Vrat bedrene kosti smatra se održivijim kada je kut između 30° i 50° (stupanj II). Blizu horizontalnog položaja linije prijeloma je prognostički najpovoljniji (III stupanj, kut veći od 50°).
Subkapitalni, najopasniji prijelomi vrata bedrene kosti, prema Gardenu se pak klasificiraju u četiri tipa. Najsloženiji je četvrti, potpuni (završeni) prijelom s pomakom ulomaka, u kojem slučaju su oni potpuno odvojeni; treći tip uključuje završene prijelome s djelomičnom retencijom ulomaka i djelomičnim pomakom; drugi tip uključuje potpune prijelome bez pomaka; prvi tip uključuje nepotpune prijelome, tzv. koštane pukotine, koje imaju oblik zelene grančice. Potonji su dobro podložni konzervativnom liječenju uz pravovremeno liječenje, ali u zanemarenim slučajevima, ako pacijent podnosi nelagodu i nastavi hodati, prelaze u potpuni prijelom.
Osim toga, prema vrsti pomaka fragmenata epifize, postoje varus (prema dolje i prema unutra), valgus (prema gore i prema van) i umetnuti, kod kojeg (fragment vrata pada unutar drugog). Potonji se na rendgenskoj snimci može zamijeniti s nepotpunim prijelomom. Za razlikovanje ta dva koristi se, na primjer, kompjuterizirana tomografija. Prijelom vrata bedrene kosti je potpun, ali ima povoljnu prognozu i može se konzervativno izliječiti uz pravovremeno liječenje.
Liječenje pareloma vrata femura kirurškim putem
Kirurško liječenje je metoda izbora za bilo koju vrstu prijeloma. To je najučinkovitija metoda. Ozljeda je teška, a srastanje kostiju kod pacijenta bilo koje dobi, čak i s povoljnom prognozom, još uvijek je upitno. Stoga, ako je pacijent hodao prije prijeloma i njegovo zdravstveno stanje mu dopušta veći kirurški zahvat, a ako se koristi osteosinteza - dva, budući da se metalne strukture uklanjaju nakon 1,5-2 godine, kirurško liječenje je poželjnije.
Dvije su glavne tehnike koje se koriste u kirurškom liječenju prijeloma - osteosinteza i endoproteza. Izbor između njih dvije manje ovisi o vrsti prijeloma, a više o dobi pacijenta i razini tjelesne aktivnosti prije ozljede. Kod mlađih i zdravijih pacijenata, u prosjeku do 60. godine života, osteosinteza se koristi kako bi se sačuvale sve prirodne komponente zgloba kuka. U starijoj i senilnoj dobi, opskrba krvlju koštanog tkiva već je narušena, kao i sposobnost vraćanja njegovog integriteta, pa se endoproteza smatra poželjnom operacijom. Upravo za starije pacijente takva operacija je jedina prilika za vraćanje motoričke aktivnosti. [ 2 ]
Kontraindikacije za operaciju uključuju:
- Loše somatsko ili mentalno zdravlje, iscrpljenost, tj. Postoji velika vjerojatnost da pacijent neće tolerirati operaciju;
- Unutarnje krvarenje, problemi s zgrušavanjem krvi;
- Infekcija kirurškog područja;
- Venska insuficijencija zahvaćenog uda;
- Sistemska bolest kostiju;
- Teške kronične i akutne patologije (dijabetes melitus, nedavni srčani ili moždani udar, teške mišićno-koštane bolesti itd.).
Ako pacijent nije hodao prije prijeloma, operacija se čak ni ne razmatra kao opcija liječenja. Ako pacijent ima prekomjernu težinu, operacija također može biti prepreka. [ 3 ]
Osteosinteza
Ova tehnika se sastoji u vraćanju integriteta zgloba kuka korištenjem različitih fiksacijskih struktura. Fragmenti kostiju se postavljaju u ispravan položaj i čvrsto fiksiraju fiksatorima (iglama, vijcima, pločicama) izrađenim od inertnih materijala do potpunog srastanja.
U nedostatku fragmenata i pomaka, osteosinteza se izvodi zatvorenom metodom - kroz mali rez bez otvaranja zglobne kapsule pod kontrolom radiološkog aparata i elektronsko-optičkog pretvarača ili kod složenih prijeloma koji zahtijevaju potpuni pristup - otvoreno. Tijekom operacije pacijent je pod anestezijom, općom ili spinalnom.
Trenutno se osteosinteza rijetko koristi. To je prvenstveno zbog činjenice da je većina pacijenata s ovom ozljedom starija osoba. Osteosinteza je prikladna za mlađe pacijente jer proteza kuka ima rok trajanja, nakon kojeg se mora zamijeniti. A ovo je nova operacija i što je pacijent mlađi, to će više morati učiniti u budućnosti. Također, ako se prijelom vrata bedrene kosti dogodio u djetinjstvu ili adolescenciji, pokušava se spasiti prirodni zglob, koji će i dalje rasti. [ 4 ]
Indikacije za osteosintezu su: prijelom ulomka vrata bedrene kosti, prisutnost pomaka, prijelom I stupnja složenosti, kombinacija prijeloma i dislokacije, neučinkovitost konzervativne terapije ili prethodne kirurške intervencije, a uzimaju se u obzir i:
- Životna sposobnost tkiva glave femura;
- Dob pacijenta (u prosjeku do 60 godina);
- Njegova aktivnost i pokretljivost prije ozljede;
- Nemogućnost postavljanja proteze.
Metoda osteosinteze koristi se uglavnom za liječenje ukorijenjenih, transcervikalnih i bazalnih prijeloma, ali i za subkapitalne prijelome kod mladih pacijenata.
Koštani fragmenti spajaju se dvjema metodama: intraosealnom (intramedularnom) i periostalnom (ekstramedularnom). Kod složenih prijeloma ove dvije metode se kombiniraju. Fiksacijske strukture postavljaju se na način da se osigura čvrsti kontakt prijeloma u anatomski ispravnom položaju. Pričvršćivači se odabiru prema arhitektonici kostiju zgloba kuka, kruti su ili poluelastični, što omogućuje fiksiranje više malih fragmenata. Moderni pričvršćivači izrađeni su od inertnih, biološki kompatibilnih legura na bazi čelika ili titana.
Intramedularna (uranjajuća) osteosinteza se češće koristi, gdje se igle ubacuju kroz medularne kanale distalnih i proksimalnih fragmenata kako bi ih spojile. Krajevi iglica obično imaju rupe za vijke ili su savijeni na određeni način kako bi se stvorila stabilna imobilizirana struktura. Ponekad se kanal izbuši kako bi se umetnula iglica.
Nakon spajanja kostiju, svi fiksacijski uređaji se uklanjaju. Operacija njihovog uklanjanja obično nije povezana s komplikacijama.
Ekstramedularna (periostalna) metoda sastoji se od postavljanja prstenova na vanjsku površinu kosti, ploče fiksirane vijcima i šivanja fragmenata serklaženim šavovima.
Intramedularni fiksatori, kao i periostalni šavovi i prstenovi, obično zahtijevaju dodatne mjere fiksacije poput gipsanja udova. Ekstramedularne ploče same po sebi pružaju stabilnost. [ 5 ]
Operaciju osteosinteze treba izvesti što je prije moguće, po mogućnosti unutar prvog dana nakon prijeloma. Pregled pacijenta se obavlja prema ubrzanom programu. Uključuje laboratorijske i instrumentalne pretrage. Sama operacija se izvodi u općoj ili spinalnoj anesteziji. Tijekom kirurške intervencije, provodi se kirurška rendgenska kontrola u anteroposteriornoj i aksijalnoj projekciji zgloba.
Odmah nakon operacije, pacijentu se propisuje kura antibakterijskih lijekova, budući da je provedena duboka invazivna intervencija. Ova taktika pomaže u sprječavanju infektivnih komplikacija. Također se propisuju lijekovi protiv bolova, vitamini, lijekovi s kalcijem i za aktiviranje cirkulacije krvi. Ovisno o specifičnoj situaciji, mogu se propisati antikoagulansi, imunomodulatori, nesteroidni protuupalni lijekovi i glukokortikosteroidi. [ 6 ]
Pacijent se aktivira od drugog dana nakon operacije - počinje hodati uz pomoć štaka.
Osim infekcije, nakon osteosinteze mogu se pojaviti sljedeće komplikacije:
- Stabilnost fiksacije, odvajanje fragmenata;
- Intraartikularni hematom;
- Problemi s opskrbom krvlju i, kao posljedica toga, vrat i glava bedrene kosti se nikada ne spajaju, potonja je uništena (aseptična nekroza);
- Stvaranje lažnog zgloba;
- Osteomijelitis;
- Artritis/artritis kuka;
- Duboka venska tromboza u zahvaćenoj nozi;
- Plućna embolija;
- Hipostatska pneumonija.
Jasna provedba rehabilitacijskog programa olakšava smanjenje vjerojatnosti komplikacija. [ 7 ]
Endoprotetika
Danas se zamjena kuka protezom češće preporučuje očuvanim starijim i starijim pacijentima s prijelomom vrata bedrene kosti. Ova operacija daje ozlijeđenoj osobi mogućnost potpunog kretanja. Indikacija za operaciju je poodmakla dob pacijenta, što sugerira da prijelom neće zacijeliti zbog smanjene opskrbe krvlju. Liječenje prijeloma vrata bedrene kosti s pomakom kod starijih pacijenata endoprotezom je od vitalnog značaja i omogućuje sprječavanje invaliditeta, posebno ako postoji izražen pomak ulomaka i veliki broj ulomaka, aseptična nekroza, degenerativno-distrofične promjene zgloba, njegova upala itd. Osim toga, oporavak nakon endoproteze traje kraće nego nakon osteosinteze.
Kontraindikacije, uobičajene za operacije vraćanja pokretljivosti TBS-a (zgloba kuka), kada je potrebno zamijeniti "izvorni" zglob implantatom, razmatraju se pojedinačno.
Izbor proteze ovisi o mnogim čimbenicima. Glavni je pokretljivost pacijenta prije ozljede i stanje kostiju. Za one koji su napustili kuću i slobodno se kretali bez posebnih ograničenja, preporučuje se ugradnja bipolarnih (totalnih) endoproteza, koje podrazumijevaju zamjenu ne samo glave i vrata femura, već i acetabuluma. Kod starijih pacijenata (u prosjeku preko 75 godina), koji su prije ozljede imali ograničenu pokretljivost, bilo u stanu ili nedaleko od kuće, preporučuju se unipolarne (subtotalne) endoproteze, koje zamjenjuju samo glavu i vrat femura, koji se postavljaju u prirodni acetabulum. [ 8 ]
Umjetni implantat u potpunosti ponavlja oblik i dimenzije izvornog zgloba i izrađen je od izdržljivog inertnog materijala: čašica (acetabulum) je obično metalna s keramičkim ili polimernim umetkom; epifiza (glava) je izrađena od metalne legure s polimernim premazom; vrat, koji prelazi u stabljiku, kao najopterećeniji dio, također je izrađen isključivo od izdržljivih legura.
Koriste se sljedeće metode fiksacije endoproteze:
- Bez cementa - implantat s poroznim premazom, čvrsto postavljen na mjesto, s naknadnim prorastanjem kosti u njega;
- Cementirano - fiksirano posebnim cementom izrađenim od polimernog materijala;
- Kombinirano - glava kosti je bez cementa, a stabljika je cementirana ili se kod mladih pacijenata s bipolarnom protezom čašica koja zamjenjuje acetabulum dodatno učvršćuje vijcima.
Stariji pacijenti s osteoporozom obično se cementiraju protezom.
Ukratko, proces operacije se izvodi u fazama. Pacijent se stavlja pod anesteziju. Nakon što se osigura kirurški pristup zglobu, dijelovi koji se zamjenjuju se uklanjaju, proteza se postavlja i fiksira, postavlja se drenažna cijev za odvod tekućine, zatim se šivaju slojevi mišića i kože, počevši od najdubljeg, te se nanosi mekani zavoj. U prosjeku, endoprotetska operacija traje dva do tri sata. [ 9 ]
Odmah nakon operacije, pacijentu se propisuju antibiotici i lijekovi protiv bolova, drugi lijekovi i postupci - prema simptomima.
Osim infekcije i problema s cijeljenjem, komplikacije artroplastike kuka uključuju rijetke slučajeve poput odbacivanja implantata i periprotetskog prijeloma bedrene kosti, koji se javlja ispod razine gdje je proteza umetnuta, a uzrokovan je pogreškama pri umetanju. Osobe s rijetkim koštanim tkivom (osteoporoza) češće pate od druge komplikacije. [ 10 ]
Vijek trajanja kvalitetne tibijalne proteze obično je dulji od 10-12 godina, ali ipak ju je potrebno u nekom trenutku zamijeniti. Pokretni dijelovi proteze podložni su trošenju uzrokovanom trenjem. To je glavni nedostatak endoprotetike.
U ostalim aspektima, ova operacija ima niz prednosti u odnosu na osteosintezu: brža rehabilitacija (u prosjeku traje 2-3 mjeseca), općenito - manje komplikacija. [ 11 ]
Liječenje prijeloma vrata bedrene kosti bez operacije (konzervativno liječenje)
Kirurško liječenje je metoda izbora za bilo koji prijelom vrata bedrene kosti za pacijente bilo koje dobi. Nakon kirurške intervencije, osoba se definitivno brže oporavlja, ponovno staje na noge i počinje hodati.
Teoretski, liječenje prijeloma vrata bedrene kosti bez pomaka može se provesti konzervativnim metodama, i to se radilo u prošlosti, ali liječenje bez operacije nije se opravdalo. Nije lako za mladu zdravu osobu, a za starije osobe posljedice poput dekubitusa, tromboembolije, hipostatske upale pluća, depresije mogu dovesti do prerane smrti.
Ipak, određeni kontingent pacijenata je kontraindiciran iz zdravstvenih razloga. To su osobe s teškim sistemskim patologijama koje neće podnijeti anesteziju. Nema smisla izvoditi operaciju na pacijentima koji nisu hodali prije prijeloma. Ponekad čak i mladi ljudi s prijelomom vrata bedrene kosti iz različitih razloga odbijaju operaciju ili imaju kontraindikacije za nju.
Konzervativno liječenje može biti učinkovito ako je prijelom nepotpun ili se linija prijeloma nalazi u podnožju vrata i gotovo je horizontalna, nema pomaka, pacijent je dovoljno mlad i nema problema s opskrbom krvlju proksimalnog fragmenta.
Nekirurško liječenje neiščašenog prijeloma vrata bedrene kosti bez pomaka također može biti uspješno.
Važna je pravovremena terapija koja se sastoji od skeletne trakcije ozlijeđenog uda i imobilizacije primjenom gipsanog zavoja. Tijek terapije uključuje i uzimanje lijekova koje je propisao liječnik, masažu, vježbe disanja i terapijske vježbe te korištenje aparatnih fizikalnih metoda.
Liječenje medijalnog prijeloma vrata bedrene kosti (tj. intraartikularnog) bez endoproteze rijetko ima povoljnu prognozu, a još manje konzervativno liječenje. Kada se linija prijeloma nalazi u srednjem i gornjem dijelu vrata bedrene kosti, postoji velika vjerojatnost potpunog prestanka opskrbe krvlju glave bedrene kosti i njezine naknadne nekroze. Čak se i osteosinteza rijetko preporučuje za ovu vrstu prijeloma.
Kao rezultat dugotrajnog konzervativnog liječenja, čak i kod mladih pacijenata, u većini slučajeva ne dolazi do prave fuzije. U području prijeloma formira se kalus vezivnog tkiva koji drži fragmente zajedno. Čak i nakon osteosinteze, kosti se često ne srastu, ali ih drži zajedno jača struktura. Funkcija zgloba stoga ostaje narušena u različitom stupnju.
Međutim, ako pacijent ima kategoričke kontraindikacije za operaciju (gore spomenute), vrsta prijeloma nije bitna. U svakom slučaju, pacijentu se mora propisati i liječiti, čija je glavna svrha sprječavanje i uklanjanje komplikacija povezanih s dugotrajnom nepokretnošću: dekubitusi, atrofija mišića, tromboembolija, hipostatska pneumonija. Boravak u bolnici u liječenju nekirurškog prijeloma vrata bedrene kosti obično je najmanje tri mjeseca.
Ako dob i stanje kostiju ozlijeđene osobe daju nadu da će se kosti srasti, koriste se sljedeće taktike liječenja. Prije svega, provodi se skeletna trakcija ozlijeđenog uda. Postupak ima različite ciljeve ovisno o vrsti prijeloma: kod prijeloma iverja - repozicioniranje ulomaka, kod ugrađenog prijeloma - omogućuje da kost sjedne na svoje mjesto i sprječava skraćivanje noge. Trakcija može biti glavna metoda liječenja ili dodatna prije imobilizacije uda, a trajanje ove faze može biti različito - od deset dana do dva ili više mjeseci.
Glavna metoda liječenja koristi se kod prijeloma vrata bedrene kosti: trakcija se izvodi odmah nakon ozljede. Noga se anestezira i stavlja u posebnu Belairovu udlagu, na koju je pričvršćen uteg od približno tri kilograma. Pacijentova noga se podiže i odmiče od središnje linije tijela. Pacijentova glava se također podiže. Nakon otprilike dva mjeseca trakcija se uklanja. Pacijentu se dopušta kretanje pomoću štaka bez oslanjanja na zahvaćenu nogu. Nakon još dva mjeseca, pod nadzorom liječnika, pacijent počinje lagano koristiti zahvaćeni ud pri hodanju. Cijelo razdoblje liječenja traje oko 6-8 mjeseci.
Imobilizacija se koristi kod bazocervikalnih prijeloma. Skeletna trakcija se primjenjuje na zahvaćeni ud kada postoji dislokacija ulomaka tijekom deset dana ili dva tjedna (u slučaju prijeloma bez dislokacije, fiksacija se provodi odmah). Zglob kuka se zatim fiksira gipsanim zavojem u trajanju od tri mjeseca ili više: na područje trbuha se stavlja korzet i pričvršćuje se gipsani zavoj za slomljenu nogu (coxit zavoj). Fiksira se u položaju malo sa strane. Ponekad će se gipsani zavoj morati nositi dulje od šest mjeseci. Nakon što se gips ukloni, pacijent može hodati na štakama bez oslanjanja na nogu. Derotacijska čizma koristi se za fiksiranje bolne noge i smanjenje boli. Kada rendgenska snimka pokaže da je kost srasla, možete početi postupno opterećivati.
Takve metode spajanja kostiju rijetko se koriste jer su povezane s dugotrajnom nepokretnošću i mnogim komplikacijama koje ona uzrokuje. Kako bi se spriječile, imobiliziranim pacijentima od prvih dana propisuju se vježbe disanja, fizikalna terapija i masaža. Potrebno je raditi i bolesnom nogom i zdravom. Preporučuje se aktivno raditi stopalima i prstima, naprezati mišiće bedra i gležnja, izvoditi savijanja i okretanja glave i trupa, čučati u krevetu. Ranu aktivaciju pacijenta olakšava balkanski okvir za liječenje prijeloma vrata bedrene kosti, kojim je obično opremljen krevet u ortopedskom odjelu. To je uređaj koji omogućuje pacijentu da se podigne na ruke i samostalno čučne u krevetu, kao i da izvodi neke vježbe terapijske gimnastike.
Slabi stariji pacijenti kojima je operacija kontraindicirana iz zdravstvenih razloga liječe se bez bolnih postupaka poput skeletne trakcije, imobilizacije i repozicioniranja fragmenata. Koristi se takozvani funkcionalni tretman. Pacijent je hospitaliziran, glavni način rada - mirovanje u krevetu. U ležećem položaju, ispod koljena mu se stavlja valjak kako bi ga se držalo u povišenom položaju, što ograničava rotaciju noge. Propisuju se lijekovi protiv bolova.
Doslovno od prvih dana provode se taktike rane aktivacije pacijenta: stavlja se u krevet pomoću balkanskog okvira, okreće se na bok i uči se hodati na štakama ili s hodalicom. Kosti kod ovih pacijenata ne srastaju, ud se skraćuje, vanjska rotacija ostaje i moraju hodati na štakama do kraja života. Međutim, budući da ostaju aktivni, ne razvijaju komplikacije opasne po život.
Rehabilitacija
Razdoblje oporavka počinje odmah nakon operacije, a kod konzervativnog liječenja teško ga je uopće razlikovati od liječenja. Trenutno se preferira rana aktivacija pacijenata, jer pasivni ležeći način života dovodi do atrofije mišića i razvoja teških komplikacija.
Rehabilitacijske mjere uključuju terapiju lijekovima, terapijske vježbe, masažu, aparaturnu fizioterapiju (elektro- i magnetoterapiju izravno kroz gipsani zavoj), određenu prehranu, higijenske postupke, sprječavanje dekubitusa i zagušenja.
I kod konzervativnog liječenja i nakon operacije, pacijentu se propisuju vitaminsko-mineralni kompleksi za ubrzavanje fuzije, stvaranje kalusa kostiju i vezivnog tkiva, obnovu poremećene opskrbe krvlju i sprječavanje degenerativno-distrofičnih promjena zglobova. Ne postoje specifični lijekovi za TBS, kompleksi se odabiru pojedinačno, ali njihovi obvezni elementi su kalcij, vitamin D, hondroitin i glukozamin.
Prijelomi mogu biti popraćeni boli. U tom slučaju propisuju se nenarkotički analgetici iz skupine NSAID-a, koji također ublažavaju otekline, razrjeđuju krv i kontroliraju upalu. Pacijentima sklonima trombozi preporučuje se uzimanje antikoagulansa, onima koji pate od edema - sredstava protiv edema.
Imunostimulansi se mogu propisati za otvorene prijelome, a kod starijih osoba sa smanjenim imunitetom koriste se i homeopatija, fitoterapija i bioaktivni dodaci prehrani za ubrzavanje zacjeljivanja.
Kompleks lijekova treba propisati liječnik pojedinačno. Pacijent treba slijediti primljene preporuke, ne biti amaterski nastrojen, pridržavati se pravila prijema, budući da interakcija nekih lijekova može ili oslabiti njihove učinke ili dovesti do neželjenih rezultata.
Terapeutska masaža propisuje se odmah nakon radikalnih mjera (operacija, skeletna trakcija, imobilizacija) i nastavlja se čak i nakon uklanjanja fiksacijskog zavoja. U bolnici je izvodi kvalificirani stručnjak. Pacijentu se masira ne samo ozlijeđeni ud i lumbalno područje iznad gipsa, već i prsni koš (sprečavanje kongestivne upale pluća), zdrava noga (sprečavanje atrofičnog procesa), stopala i potkoljenice. Opća masaža poboljšava cirkulaciju krvi, što pomaže ubrzati zacjeljivanje ozljede.
Terapeutske vježbe. Također se u početku provode pod nadzorom fizioterapeuta, instruktora ili dežurnog ortopeda. Vježbe za pacijente koji nisu previše pokretni odabrane su na način da su uključene gotovo sve mišićne skupine. To su okretanja glave u različitim smjerovima, vježbe s utezima u rukama, pokreti stopala i prstiju (istezanje, kompresija, rotacija), zdrava noga može simulirati vožnju bicikla, savijanje i istezanje, naprezanje mišića udova, glutealnih, trbušnih mišića. Dokazano je da čak i mentalno izvođenje vježbi uzrokuje protok krvi u zahvaćene organe i trenira ih.
Također se izvode vježbe disanja: uobičajeno veselo pjevanje, napuhavanje balona, izdisanje zraka u čašu vode kroz cijev itd. Vježbe disanja sprječavaju zagušenje u plućima i razvoj hipostatske pneumonije. Opterećenja pri izvođenju fizičkih vježbi trebaju biti izvediva, pacijent se ne smije preopteretiti, ali pasivnost nije dobrodošla.
Pacijentova prehrana treba sadržavati optimalnu količinu proteina, masti i ugljikohidrata, te vitamina, posebno kalcija (banane, fermentirani mliječni proizvodi) i vitamina D (riba, jaja, jetra bakalara), sadržavati dovoljno vlakana (sirovo voće i povrće, kruh od cjelovitih žitarica) za aktiviranje crijevne peristaltike. Hranite pacijenta po mogućnosti u malim porcijama 5-6 puta dnevno. Dajte piti puno tekućine. Prednost dajte jelima pirjanim, kuhanim na pari ili u pećnici. Ograničite začinjeno, masno, prženo, isključite alkohol, slatka gazirana pića. Ukratko, pridržavajte se općih pravila zdrave prehrane.
Za sprječavanje dekubitusa koristi se posebna ortopedska posteljina, te se poštuje higijena tijela, odjeće i posteljine. Koža na mjestima pritiska i trenja tretira se posebnim pripravcima ili samo kamfornim alkoholom.
Pažljivo se provodi higijena usne šupljine, intimnih područja, cijelog tijela - pacijentu se pere, pere, pomaže u pranju zubi, posluživanju posude ili mijenjanju pelena.
Nakon što je pacijent otpušten kući, nastavljaju se sve rehabilitacijske aktivnosti.
Vrijeme oporavka ovisi o mnogim čimbenicima: vrsti prijeloma, vremenu pružanja prve pomoći, odabranoj metodi liječenja, dobi ozlijeđene osobe, stanju koštanog tkiva i njegovoj sposobnosti regeneracije, općem zdravstvenom stanju, želji za oporavkom i aktivnom svjesnom sudjelovanju u procesu rehabilitacije.
Pacijenti koji su podvrgnuti endoprotetskoj nadomjesci najbrže se oporavljaju od prijeloma vrata bedrene kosti i općenito imaju manje komplikacija. Samo vrlo blagi prijelomi mogu se u potpunosti oporaviti konzervativnim metodama, u većini slučajeva nema potpunog oporavka. Osteosinteza zauzima međupoložaj između dvije metode. U prosjeku je potrebno šest mjeseci od trenutka prijeloma do potpunog oporavka, ali kod pacijenata s kroničnim bolestima može proći godina ili godina i pol. Rizik od komplikacija povećava se kod dijabetičara, oboljelih od raka, osoba s problemima štitnjače, pušača i osoba koje piju alkohol, kod loše prehrane, osteoporoze i drugih degenerativnih procesa kostiju i zglobova. Ovo nipošto nije potpuni popis rizika. Mnogo toga ovisi o raspoloženju pacijenta: ponekad se pacijent vrlo stare dobi potpuno oporavi, a mlađi, ali pasivan, pesimističan stav i hoda sa štapom, šepajući. Općenito, međutim, mlađim pacijentima treba manje vremena za oporavak nego starijim pacijentima.
Prijelom vrata bedrene kosti nije presuda. Moderna medicina i želja za oporavkom, kao i pomoć bliskih ljudi mogu učiniti čuda. Važna je i prevencija ozljeda TBS-a, posebno u starijoj dobi. Pogotovo ako je već došlo do ozljede kuka. Takve osobe trebaju biti oprezne pri hodanju stepenicama - držati se ograde, zimi koristiti protuklizne uređaje za cipele, pokušati ne izlaziti iz kuće na ledu. Također će pomoći u izbjegavanju ozljeda težina u granicama normale i umjerena tjelesna aktivnost, uravnotežena prehrana, odsutnost loših navika, uzimanje vitaminskih i mineralnih dodataka obogaćenih kalcijem i vitaminom D, lijekova koji sprječavaju gubitak svijesti, jer u starijoj dobi mnogi ljudi pate od koronarne bolesti srca, cerebrovaskularnih bolesti, fluktuacija tlaka.
Korištena literatura
Vygovskaya ON Principi liječenja prijeloma vrata bedrene kosti, Novosibirsk, 2016.
Dmitrij Naidenov: 99 savjeta za prijelom vrata kuka, Nevski prospekt, 2011.
Sergej Ivannikov, Nikolay Sideshow, Yusef Gamdi. Prijelomi vrata bedrene kosti, 2005

