Medicinski stručnjak članka
Nove publikacije
Osteohondropatije kostiju
Posljednji pregledao: 07.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
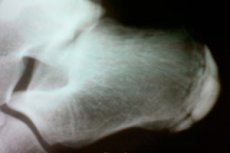
Osteohondropatije su skupina bolesti koštano-zglobnog sustava. Karakterizira ih aseptični subhondralni infarkt rubnog područja spužvastog koštanog tkiva u područjima s povećanim opterećenjem.
Glavne vrste degenerativno-distrofičnih procesa u kostima:
- Epifizni krajevi tubularnih kostiju su glava femura, glava druge i treće metatarzalne kosti i sternumski kraj ključne kosti.
- Spužvaste kosti - patela, navikularna kost stopala i šake, lunatna kost šake, tijelo kralješka, sezamoidna kost prvog metatarzofalangealnog zgloba.
- Apofize kostiju - tibijalna kvrga, petna kvrga, vertebralne apofize, stidna kost.
- Djelomično oštećenje zglobnih površina - glava femura, distalni kraj femura, zglobovi lakta i gležnja, glava humerusa, radius, ulna.
Aseptična nekroza kosti može biti primarna i sekundarna:
- Primarni – razvija se u djetinjstvu, povezan s djelovanjem vaskularnih, dobnih i endokrinih čimbenika. Brzi tempo rasta kostura kod djece i konstitucijske značajke koštanog sustava imaju značajan utjecaj na razvoj bolesti.
- Sekundarni (simptomatski) – komplikacija je osnovne bolesti. Razvija se na pozadini ishemije koštanog tkiva, vaskulitisa, degenerativnih i metaboličkih poremećaja, neurotrofičnih i endokrinih poremećaja te drugih patoloških procesa.
U većini slučajeva bolest ima monoartikularni karakter lezije. Najčešće je lokalizirana u glavi femura, navikularnoj kosti stopala i metatarzalnim kostima. Rijetko se nalaze višestruke lezije epifiza falangi gornjih udova, bilateralne lezije tuberkula tibije i tuberkula kalkaneusa.
Osteohondropatije kostiju karakteriziraju izraženi bolni osjećaji na mjestu lezije, koji se povećavaju s opterećenjem, a smanjuju u mirovanju. Lokalni bolni otok opaža se zbog reaktivnog sinovitisa, koji se javlja kada je zahvaćeni dio kosti ozlijeđen. Moguće je i blago pogoršanje općeg blagostanja.
Patološki proces karakterizira dugi tijek s postupnim nestankom kliničkih i dijagnostičkih znakova. Za postavljanje dijagnoze koristi se skup laboratorijskih i instrumentalnih studija. Liječenje se sastoji od terapije lijekovima, fizioterapije i ograničene tjelesne aktivnosti. U posebno teškim slučajevima izvodi se operacija.
Osteohondropatija stopala
Degenerativno-distrofični proces u kostima stopala povezan je s nekrozom spužvaste kosti, koja je izložena najvećem mehaničkom opterećenju. Bolest je također karakterizirana oštećenjem apofiza tubularnih kostiju. Najčešće se dijagnosticira kod djece i adolescenata; odrasli obolijevaju izuzetno rijetko.
U većini slučajeva, patologija ima benigni tijek, ne utječući na funkcioniranje zglobova. Samoizlječenje je tipično za bolest. U ovom slučaju, prisutnost aseptične nekroze može se procijeniti samo rendgenskim snimkama i prisutnošću deformirajuće artroze.
Mehanizam bolesti nije u potpunosti razjašnjen. Najčešće je povezana s lokalnim vaskularnim poremećajima koji nastaju zbog djelovanja različitih čimbenika: traume, infekcije, kongenitalnih i metaboličkih poremećaja.
Osteohondropatija stopala ima nekoliko oblika:
- Lezija skafoidne kosti (Kohlerova bolest I) - najčešće se razvija kod dječaka u dobi od 3-10 godina. Mogući su i jednostrani i bilateralni procesi. Nekroza skafoidne kosti kod odraslih je Müller-Weissov sindrom.
- Aseptična nekroza metatarzalnih glava (Kohlerova bolest II) - ovaj oblik bolesti javlja se u manje od 1% slučajeva oštećenja stopala. Najčešće se dijagnosticira kod pacijentica u dobi od 10-20 godina. Kod višestruke nekroze opaža se statička deformacija stopala: plosko-valgusna i valgusna deformacija, poprečno i uzdužno plosnato stopalo, displastični razvoj.
- Uništavanje sezamoidne kosti prvog metatarzofalangealnog zgloba (Renander-Mullerova bolest) - javlja se kod žena u dobi od 15-30 godina, manifestira se akutnom boli ispod glave prve metatarzalne kosti, koja se pojačava pri ispravljanju prsta i tijekom hodanja. Radiografski znakovi ukazuju na promjenu strukture zahvaćene kosti, njezinu fragmentaciju.
- Tuberkularna lezija 5. metatarzalne kosti – razvija se zbog poremećaja osifikacije, iz dodatnih točaka osifikacije. RTG snimka pokazuje nesrasli prijelom tuberkula, perzistentnu apofizu ili dodatnu Vezaliusovu kost. Bolest se dijagnosticira u djetinjstvu s povećanim opterećenjem stopala. Pacijenti imaju šepajući hod s povećanim opterećenjem unutarnjeg dijela stopala.
- Disecirajuća osteohondroza talusa - najčešće se javlja zbog traume gležnja. Patološki proces se javlja u području bloka talusa i manifestira se aseptičnom upalom. Na rendgenskoj snimci nalazi se žarište uništenja s nazubljenim konturama, ograničeno od zdravog tkiva zonom skleroze.
- Aseptična nekroza tuberkule petne kosti (Gaglund-Schinzova bolest) - bol pri opterećenju i palpaciji petne kosti javlja se kod pacijenata u dobi od 7-14 godina. Poremećaj se manifestira kao periostitis ili burzitis, moguća je atrofija mišića potkoljenice. RTG snimka pokazuje oštećenje apofize petne kosti, labavljenje korteksa ispod apofize.
Sve gore navedene osteohondropatije prolaze kroz nekoliko faza razvoja. Liječenje ovisi o stadiju bolesti, prisutnosti komplikacija i karakteristikama pacijentovog tijela. Najčešće se provodi konzervativna terapija, ali u posebno teškim slučajevima moguća je kirurška intervencija.
Osteohondropatija petne kosti
Ovaj oblik degenerativno-nekrotične bolesti češće se dijagnosticira kod djece nego kod odraslih. U rizičnu skupinu spadaju djevojčice u dobi od 7-9 godina i dječaci u dobi od 9-11 godina. Osteohondropatija petne kosti tipična je za profesionalne sportaše i ljude koji redovito doživljavaju povećanu tjelesnu aktivnost.
Schinzova bolest, ili aseptična nekroza petne kosti, razvija se zbog poremećaja prehrane koštanog tkiva. Glavni uzroci poremećaja uključuju:
- Endokrini i metabolički poremećaji.
- Slaba apsorpcija kalcija.
- Ozljede i povećana tjelesna aktivnost.
Simptomi bolesti ovise o njezinom stadiju i prisutnosti komplikacija. Kod nekih napreduje tromo tijekom duljeg vremenskog razdoblja, dok kod drugih uzrokuje akutnu bol. Poremećaj prehrane koštanog tkiva očituje se oticanjem na zahvaćenom području, problemima s fleksijom i ekstenzijom stopala, bolom pri pokušaju palpacije. Također je moguće povišenje lokalne tjelesne temperature, šepanje pri hodanju, bol na mjestu gdje se Ahilova tetiva pričvršćuje za petnu kost.
Dijagnostika uključuje radiografiju, CT i magnetsku rezonancu. Radiografija pokazuje abnormalnosti u strukturnim obrascima apofize i fragmentaciju, iskrivljene udaljenosti između petne kosti i apofize. U oboljeloj nozi, neravnine kontura su izraženije nego u zdravoj. Diferencijalna dijagnostika je obavezna. Patologija se uspoređuje s promjenama na kostima koje su slične simptomatologiji.
Liječenje se sastoji od kure terapije lijekovima. Pacijentima se propisuju hondroprotektori i kalcijevi pripravci, analgetici. Fizioterapijski postupci su indicirani za ublažavanje boli i poticanje regenerativnih procesa. Također je potrebno smanjiti opterećenje zahvaćenog uda i odabrati pravu obuću.
Osteohondropatija tuberkule petne kosti
Uništavanje i spora obnova spužvastog koštanog tkiva petne kosti javlja se pretežno kod pacijentica u dobi od 12 do 15 godina. Bolest može imati jednostranu ili obostranu leziju.
Uzroci degenerativnih procesa u kostima:
- Mikrotraume.
- Povećana tjelesna aktivnost.
- Endokrini, vaskularni i neutrofični faktori.
Glavni simptomi uključuju: jaku bol pri hodanju, oticanje zahvaćenih tkiva, promijenjenu strukturu i atrofiju mišića. Dijagnostika se sastoji od kompleksa laboratorijskih i instrumentalnih metoda. Također se provodi diferencijacija s koštanom tuberkulozom, malignim tumorima, burzitisom, periostitisom, osteomijelitisom, upalnim lezijama.
Liječenje započinje konzervativnim metodama. Indicirana je imobilizacija zahvaćenog uda, ublažavanje boli, fizioterapija i uzimanje multivitaminskih kompleksa. Ako gore navedene metode ne donesu željeni terapijski rezultat, tada je indicirana kirurška intervencija. Posebna se pozornost posvećuje preventivnim mjerama usmjerenima na sprječavanje recidiva bolesti.
Osteohondropatija metatarzalnih kostiju
Metatarzalne kosti su pet cjevastih kratkih kostiju koje su dio stopala. Podložne su degenerativno-distrofičnim procesima. Alban-Kohler II bolest ili aseptična nekroza metatarzalnih kostiju češća je kod mladih žena. Glavni uzrok razvoja patologije je često i dugotrajno nošenje cipela s visokom petom.
Bolno stanje postupno napreduje, uzrokujući akutnu bol pri hodanju. Promjena cipela i smanjenje opterećenja stopala ublažava nelagodu, ali nekroza kosti se nastavlja, razvijajući se u deformirajuću artrozu. Rendgenske snimke otkrivaju zbijenu glavu metatarzalne kosti i njezinu fragmentaciju.
Liječenje je u većini slučajeva konzervativno. Pacijentima se pokazuje smanjenje opterećenja na nozi, podvrgavanje fizioterapijskim postupcima i nošenje uložaka. U posebno teškim slučajevima provodi se resekcija metatarzalne kosti kako bi se uklonili opsežni koštani izraslini.
Osteohondropatija glave metatarzalne kosti
Aseptična lezija glave metatarzalne kosti najčešće se dijagnosticira kod pacijentica u dobi od 12 do 18 godina. U 10% slučajeva nekroza zahvaća nekoliko metatarzalnih kostiju, rjeđe se javljaju bilateralne lezije.
Glavni uzrok bolesti je kršenje prehrane kostiju. To se događa zbog ozljeda, nošenja uske ili neprikladne obuće, preopterećenja donjih udova, ravnih stopala (statička poprečna, uzdužna). Uništavanje tkiva događa se postupno, pa se simptomi pojavljuju postupno. Znakovi poremećaja uključuju:
- Bolni osjećaji pri opterećenju stopala.
- Hromost.
- Nemogućnost hodanja bosih nogu, u mekim cipelama i po neravnom tlu.
- Na dorzumu stopala u razini lezije nalazi se mala oteklina koja se proteže proksimalno duž metatarzalne kosti.
- Palpacija glave je bolna.
- Skraćivanje prsta uz glavu.
- Deformacija metatarzofalangealnog zgloba i ograničenje pokreta u njemu.
Za dijagnostiku se koriste rendgenske snimke, kompjuterizirana tomografija i magnetska rezonancija. Također su indicirani laboratorijski testovi i diferencijalne metode.
Radiološki znakovi bolesti:
- Prva faza očituje se blagim zbijanjem strukture koštanog tkiva zahvaćenog područja.
- U drugoj fazi dolazi do zadebljanja zglobne površine glave metatarzalne kosti i povećanja gustoće koštanog tkiva.
- Treću fazu karakterizira fragmentacija, odnosno resorpcija nekrotičnog koštanog tkiva.
- Četvrta faza je obnova strukture deformirane kosti i nestanak znakova fragmentacije.
Prilikom diferencijacije, bolest se uspoređuje s komplikacijama prijeloma glave metatarzalne kosti, upalnim procesima i Deichlanderovom bolešću (maršna fraktura).
U prvoj i drugoj fazi indicirana je imobilizacija zahvaćenog uda. U kasnijim fazama potrebno je nositi ortopedski uložak s rasporedom poprečnih i uzdužnih lukova stopala. Također je potrebno potpuno isključiti svako preopterećenje stopala. Fizioterapijski postupci provode se kako bi se smanjili bolni osjećaji i potaknuli regenerativni procesi.
Ako konzervativna terapija ne daje očekivane rezultate, tada se provodi operacija. Kirurška intervencija usmjerena je na uklanjanje koštanih izraslina koje povećavaju bol i ometaju normalno nošenje cipela. Moguće je i vraćanje pokretljivosti zglobova. Prognoza je u većini slučajeva povoljna. Napredni oblici bolesti razvijaju se u deformirajuću artrozu s disfunkcijom prednjeg dijela stopala.
Osteohondropatija skafoidne kosti
Köhlerova bolest I rijetko se dijagnosticira i obično nakon ozljeda. Dječaci u dobi od 3-10 godina i stariji često se susreću s ovom patologijom. Moguća je i jednostrana i bilateralna aseptična nekroza skafoidne kosti. Ako se poremećaj otkrije kod odraslih, odnosi se na neovisni nozološki oblik osteohondropatije i naziva se Müller-Weissov sindrom.
Kod djece se bolest javlja kada je poremećen proces osifikacije navikularne kosti. Na rendgenskoj snimci to se manifestira sljedećim znakovima:
- Povećana gustoća zahvaćene kosti.
- Spljoštenost jezgre osifikacije.
- Fragmentacija skafoidne kosti u sagitalnom smjeru.
- Proširenje interosealnog prostora.
Na stražnjoj strani stopala na njegovom unutarnjem rubu pojavljuju se oteklina i bol. Zbog toga pacijent šepa, koračajući zahvaćenim udom. Bolest se može pojaviti na pozadini ravnih stopala, deformacije stopala i prstiju. Prilikom diferencijacije uzima se u obzir mogućnost prijeloma, upalnog procesa, izolirane tuberkulozne lezije.
Liječenje je konzervativno. Potrebno je imobilizirati zahvaćeni ud gipsanim zavojem. Obavezni su fizioterapeutski postupci koji poboljšavaju opskrbu krvlju zahvaćenih tkiva, ublažavaju bol i potiču oporavak. Kirurška intervencija se ne provodi. Trajanje potpune obnove koštane strukture traje 1,5-2 godine.
Osteohondropatija talusa
Talus ili petna kost jedna je od kostiju koje tvore donji dio gležnja. Prekrivena je zglobnom hrskavicom 60% i odgovorna je za prijenos tjelesne težine na površinu stopala. Kost se sastoji od nekoliko dijelova: bloka, glave, stražnjeg nastavka.
Aseptična nekroza ove lokalizacije je rijetka, prijeti ograničenom pokretljivošću, invaliditetom. Muškarci se s ovim problemom suočavaju češće nego žene. Glavna dobna skupina pacijenata je 20-45 godina.
Uzroci degenerativno-distrofičnih procesa:
- Komplikacije prijeloma.
- Poremećaji cirkulacije.
- Ozljede gležnja.
- Povećana tjelesna aktivnost.
Bolest karakterizira sporo napredovanje. Nekroza prolazi kroz nekoliko faza. Glavni simptomi uključuju lokalno oticanje i bolne osjećaje pri hodanju.
U dijagnostičkom procesu koriste se rendgenska snimka, CT, magnetska rezonancija i skup laboratorijskih testova. Rendgenska snimka jasno prikazuje leziju sa staničnom strukturom, ograničenu zonom skleroze od zdrave kosti. Također, uočava se izbočenje i stanjivanje završne ploče preko lezije. U ovom slučaju mogući su i jednostrani i dvostrani procesi.
Liječenje je u većini slučajeva konzervativno. Pacijentima se propisuju lijekovi i fizioterapija za poboljšanje cirkulacije krvi, vraćanje gustoće koštanih stanica i poticanje regenerativnih procesa. Ako se pravovremeno potraži medicinska pomoć, prognoza je povoljna.
Osteohondropatija zgloba kuka
Legg-Calve-Perthesova bolest čini oko 2% svih ortopedskih patologija. Najčešće se dijagnosticira u dobi od 4-14 godina. Istovremeno, muški pacijenti su češće bolesni od ženskih. Patološki proces može biti obostran, ali je češća jednostrana lokalizacija nekroze.
Uzroci oštećenja zgloba kuka:
- Mijelodisplazija lumbalnog dijela leđne moždine.
- Upala zgloba kuka.
- Ozljede s kompresijom krvnih žila i poremećajem opskrbe krvlju.
- Zarazne bolesti.
Rane faze degenerativnog procesa su asimptomatske. Kako napreduju, pojavljuju se bolovi u zglobovima kuka i koljena te hromost. Kasnije dolazi do deformacije glave bedrene kosti i ograničenja pokreta u oboljelom zglobu. Deformacija ovisi o veličini lezije i određuje ishod patologije.
Za dijagnostiku se koriste magnetska rezonancija, ultrazvuk kuka i rendgen. Liječenje je usmjereno na obnavljanje anatomske strukture kosti kako bi se spriječili poremećaji hoda i uklonila bol. Pacijentima se propisuju lijekovi, fizioterapija i terapijske vježbe. Kirurško liječenje je indicirano za teške oblike bolesti. Operacija je usmjerena na poboljšanje opskrbe krvlju kuka i uklanjanje poremećaja u zglobu. Trajanje liječenja je od 3 do 4 godine.
Osteohondropatija femura
Perthesova bolest je patološko stanje u kojem je poremećena opskrba krvlju glave bedrene kosti, s posljedičnom aseptičnom nekrozom. Javlja se u djetinjstvu i adolescenciji od 3 do 14 godina i jedna je od najčešćih osteohondropatija. Dječaci su češće pogođeni od djevojčica, ali kod potonjih bolest napreduje s teškim komplikacijama.
Uzroci i čimbenici poremećaja prehrane koštanog tkiva:
- Metabolički poremećaji.
- Utjecaj vanjskih čimbenika.
- Ozljede i štete.
- Mijelodisplazija.
- Upalne i zarazne bolesti.
- Hormonske promjene u adolescenciji.
- Poremećaj metabolizma uključen u stvaranje koštanog tkiva.
- Genetska predispozicija.
- Anomalije strukture zgloba kuka.
Aseptična nekroza femura prolazi kroz pet glavnih faza razvoja:
- Poremećaj opskrbe krvlju i stvaranje nekrotičnog fokusa.
- Impresijski prijelom u uništenom području.
- Resorpcija nekrotičnog tkiva, skraćivanje vrata bedrene kosti.
- Proliferacija vezivnog tkiva u leziji.
- Zamjena vezivnog tkiva novom kosti, zacjeljivanje prijeloma.
U ranim fazama javlja se blaga bol pri hodanju, lokalizirana u zglobu kuka. Nelagoda se može širiti u koljenski zglob ili zahvatiti cijelu nogu. Pacijent počinje šepati, vučeći zahvaćeni ud. Daljnje uništavanje glave i njezin impresijski prijelom izazivaju akutnu bol i tešku hromost. U tom kontekstu, pokretljivost je ograničena, pacijent ne može okrenuti nogu prema van, pokreti fleksije i ekstenzije u zglobu kuka su ograničeni. Također se opažaju vegetativni poremećaji u distalnim dijelovima - blijeda i hladna stopala, pojačano znojenje.
Za dijagnostiku se koriste rendgen, magnetska rezonancija i CT. Liječenje ovisi o stadiju bolesti, njezinim komplikacijama i simptomima. U većini slučajeva terapija je konzervativna. Indicirano je potpuno rasterećenje uda, uzimanje lijekova za poboljšanje cirkulacije krvi i poticanje rasta koštanog tkiva. Fizioterapijski postupci koji održavaju mišićni tonus i ubrzavaju proces regeneracije nisu manje učinkoviti.
Osteohondropatija glave femura
Ovo je jedan od najčešćih oblika degenerativno-distrofične bolesti kostiju. Javlja se kod pacijenata u dobi od 5 do 12 godina. Najčešće dolazi do jednostranog oštećenja, ali moguć je i bilateralni patološki proces. Glavni uzroci poremećaja uključuju poremećaje cirkulacije, ozljede, prethodne bolesti i genetsku predispoziciju.
U ranim fazama bolesti simptomi su zamagljeni. Kako napreduje, javljaju se jaki bolovi pri hodanju, atrofija mišića, hromost i skraćivanje zahvaćenog uda za 1-2 cm. Dijagnostički znakovi nekroze pojavljuju se nakon 6 mjeseci. Na rendgenskoj snimci to se utvrđuje jednoličnim potamnjenjem glave bedrene kosti zbog nekroze i impresioniranog prijeloma.
Liječenje je usmjereno na vraćanje funkcionalnih sposobnosti zahvaćenog uda. Indicirano je ograničavanje pokretljivosti zgloba kuka, korištenje štaka i ortopedskih pomagala. Kirurška intervencija se rijetko izvodi i usmjerena je na poboljšanje cirkulacije krvi u glavi bedrene kosti.
Apofizna osteohondropatija
Scheuermann-Mauova bolest je aseptična nekroza apofiza, tj. nastavaka kralježaka. Ovaj oblik bolesti najčešće se dijagnosticira kod pacijenata tijekom razdoblja intenzivnog rasta, tj. 11-18 godina. Glavni uzrok patologije su kongenitalni defekti u razvoju intervertebralnih diskova, kršenje čvrstoće završnih ploča kralježaka. Čimbenici rizika uključuju endokrine bolesti, funkcionalna preopterećenja, ozljede. To jest, kršenje procesa osifikacije u zoni rasta kralježaka dovodi do njihove nekroze i deformacije.
Degenerativno-distrofični procesi tipični su za VII, VIII, IX i X torakalne kralješke. Također je moguće zahvatiti lumbalno-torakalnu i lumbalnu regiju. Simptomi bolesti ovise o njezinom stadiju.
Glavni znakovi nekroze:
- U prvoj fazi, bolni osjećaji su minimalni. Moguća je asimetrija lopatica, blago povećana torakalna kifoza, paravertebralna asimetrija. Na razini patoloških promjena, spinalni procesi izbočeni su, čija palpacija uzrokuje bol. Također je moguće ograničenje nagiba tijela.
- Drugu fazu karakterizira pojava okoštavanja apofiza. Bolovi u leđima javljaju se tijekom duljeg hodanja ili sjedenja, pojačan je umor i slabost mišića nogu i leđa. Povećana je torakalna kifoza, deformacija. Razvija se radikularni sindrom s ograničenom pokretljivošću kralježaka.
- Treća faza je fuzija apofiza s tijelima kralježaka. Karakterizira je kifoza i klinasta deformacija tijela kralježaka, znakovi spinalne artroze s akutnim sindromom boli. Fiksna kifoza i lumbalna lordoza ne mogu se ispraviti.
Dijagnostika se sastoji od skupa instrumentalnih i diferencijalnih metoda. Liječenje je u većini slučajeva konzervativno. Pacijentima se propisuju opći postupci jačanja, vitamini i blagi režim rada i odmora. Za razvoj pravilnog držanja potrebno je odabrati tvrdi madrac, a moguće je i nošenje posebnog korzeta - korektora držanja.
Plivanje, masaža leđa i fizioterapijski postupci imaju terapijski učinak. U slučaju teške kifoze s neurološkim komplikacijama provodi se kirurška intervencija. Ako se liječenje započne pravovremeno, bolest ima povoljnu prognozu.
Osteohondropatija koljenskog zgloba
Ova vrsta aseptične nekroze najčešće se dijagnosticira kod djece i adolescenata. Glavni uzrok oštećenja koljenskog zgloba su povećana mehanička opterećenja i ozljede.
Degenerativno-distrofični proces uključuje nekoliko patologija u području koljena, od kojih svaka ima svoje simptome i lokalizaciju:
- Koenigova bolest je lezija površine koljena i patelofemoralnog zgloba.
- Osgood-Schlatterova bolest je nekroza tibijalne kvrge.
- Sinding-Larsen-Johanssonova bolest je lezija gornje/donje patele.
U početnim fazama bolest se ne manifestira svijetlim simptomima. Patologiju možemo posumnjati po sindromu boli, koji se pojačava fizičkim naporom na koljenu. Istovremeno, nelagoda nestaje u mirovanju. U kasnijim fazama nekroze bol postaje trajna.
Bolest se dijagnosticira ultrazvukom, magnetskom rezonancom, scintigrafijom, artroskopijom i diferencijalnim metodama. Za liječenje mogu se koristiti i konzervativne i kirurške metode. U prvom slučaju indicirano je smanjenje opterećenja koljena fiksiranjem. Tijekom operacije uklanja se hrskavično tijelo s naknadnom hondroplastikom.
Ishod bolesti ovisi o njezinom stadiju i prisutnosti komplikacija. Ako pravovremeno potražite liječničku pomoć, prognoza je povoljna. U kasnijim fazama postoji rizik od razvoja gonartroze, hromosti i ograničenog pokreta koljenskog zgloba. Potpuni oporavak zahvaćenog uda traje oko 1 godine.
Osteohondropatija patele
Sinding-Larsen-Johanssonova bolest je aseptična nekroza u području patele. Najčešće se ova patologija otkriva kod pacijenata u dobi od 10-15 godina. Bolest je polietiološka. Degenerativni proces može biti povezan s rupturom i odvajanjem dijela koštanog tkiva od patele zbog povećane funkcije mišića kvadricepsa.
Simptomi patologije:
- Povećana bol u koljenskom zglobu.
- Oticanje mekih tkiva na zahvaćenom području.
- Atrofija/istegnuće kvadricepsa.
U nekim slučajevima, osteohondropatija patele javlja se na pozadini nekroze tibijalne tuberkuloze, odnosno Osgood-Schlatterovog sindroma.
Za dijagnostiku se koriste različite instrumentalne metode. Rendgenski snimak pokazuje oštećenje korteksa prednje-donjeg dijela patele, fragmentaciju njezina donjeg pola i periostitis.
Liječenje se sastoji od kompleksa konzervativnih metoda. Pacijentima se prikazuje rasterećenje zglobova, fizioterapija, masaža. Ako bolest ne reagira na konzervativno liječenje, tada se provodi kirurška intervencija uklanjanjem zahvaćene kosti.
Osteohondropatija ključne kosti
Uništavanje i spora obnova spužvastog koštanog tkiva ključne kosti izuzetno je rijetka. Ova patologija naziva se Friedrichov sindrom. Najčešće se dijagnosticira kod adolescentnih pacijenata. Etiologija je u većini slučajeva povezana s mikrotraumom.
Znakovi bolesti:
- Bolno oticanje u području sternoklavikularnog zgloba.
- Bol koja se pojačava s fizičkim naporom.
- Na radiografiji se vidi zadebljanje sternalnog kraja ključne kosti i fokalno prosvjetljenje; koštano tkivo je fragmentirano.
Za dijagnostiku se koriste CT, MRI i rendgen. Prilikom diferencijacije, bolest se uspoređuje s periostitisom, osteomijelitisom ključne kosti i drugim patologijama. Liječenje je konzervativno. Ortoped fiksira gornji ud na zahvaćenoj strani 7-10 dana. Također su indicirani fizioterapijski postupci i uzimanje mineralnih kompleksa. Prognoza je povoljna.
Osteohondropatija humerusa
Nadlaktična kost (humerus) je dio kostura gornjeg uda, između lopatice na vrhu, ulne i radiusa na dnu. To je duga cjevasta kost koja sudjeluje u formiranju ramenog i lakatnog zgloba, osiguravajući slobodu njihovih pokreta. Degenerativno-distrofični proces je uništavanje koštane tvari s područjima nekroze i njihova zamjena masnim tkivom.
Oštećenje glave humerusa jedan je od uzroka aseptične nekroze. Razvoj bolesti može biti povezan i sa sljedećim čimbenicima:
- Poremećaj opskrbe krvlju kosti.
- Sindrom kompartmenta.
- Grube medicinske manipulacije.
- Dugotrajna hormonska terapija kortikosteroidima.
- Tromboza i upalne patologije.
- Stanja imunodeficijencije.
- Zračenje ili kemoterapija.
- Dekompresijska stanja.
Aseptična nekroza humerusa manifestira se kao bolni osjećaji pri palpaciji kosti i tijekom povećane tjelesne aktivnosti. Kako nekroza napreduje, pokretljivost zahvaćenog uda je oštećena, mišići ramenog pojasa atrofiraju, a kost postaje krhka.
Dijagnostika se sastoji od vizualnog pregleda zahvaćenog područja, rendgenskog snimanja, magnetske rezonancije i laboratorijskih pretraga. Liječenje se temelji na lijekovima, uz fizioterapiju. Kirurški zahvat se izvodi samo u teškim slučajevima. Uz pravovremeno liječenje, bolest ima pozitivnu prognozu.
Osteohondropatija tibije
Ova patologija je teški degenerativno-distrofični proces u koštanom tkivu zbog poremećaja njegove opskrbe krvlju, strukture i masne degeneracije koštane srži. Bolest je polietiološka, ali je utvrđen niz glavnih čimbenika koji povećavaju rizik od nekroze:
- Trauma i displazija.
- Toksični učinci lijekova.
- Osteopenija.
- Osteoporoza.
- Reumatoidni artritis.
- Ishemijska bolest srca.
Patološko stanje se manifestira bolovima u području kuka i prepona, koji se mogu širiti u koljeno, donji dio leđa i križnu kost. Kako bolest napreduje, nelagoda postaje trajna. Pacijent počinje šepati, zahvaćeni ud gubi pokretljivost zbog atrofije mišića.
Dijagnostika aseptične nekroze tibije sastoji se od nativne radiografije, magnetske rezonancije, CT-a, scintigrafije mekih tkiva. Liječenje je konzervativno: fizioterapija, lijekovi, terapija vježbanjem. Operacija je moguća u slučaju ozbiljnih degenerativnih promjena.
Osteohondropatija fibule
Fibula je cjevasti, tanki i dugi dio noge. Spaja se s tibijom, sastoji se od tijela i dva kraja. Funkcionira kao vanjski stabilizator gležnja.
Degenerativno-distrofična lezija fibule često se javlja na pozadini nekroze zdjeličnih kostiju i manifestira se sljedećim simptomima: širenje zglobnog prostora, smanjenje visine epifiza i smrt koštanog tkiva.
Bolest uzrokuje bol pri kretanju i palpaciji zahvaćenog područja. Patologiju karakterizira ciklički tijek. Ukupno trajanje je od 2 do 4 godine. Liječenje je složeno: lijekovi, fizioterapija, terapija vježbanjem, mineralni kompleksi.
Osteohondropatija tibijalne tuberkuloze
Osgood-Schlatterova bolest jedan je od najčešćih oblika aseptične nekroze u djece. Lezija tibijalne kvrge dijagnosticira se kod pacijenata u dobi od 10 do 18 godina koji se aktivno bave sportom. Bolest može biti jednostrana ili sa simetričnim lezijama oba uda.
Glavni uzrok poremećaja su česte ozljede i povećana tjelesna aktivnost. Degenerativno-distrofični proces manifestira se sljedećim simptomima:
- Oticanje lezije.
- Lokalna bol pri palpaciji i fleksiji uda.
- Palpacijom se uočava tvrda koštana izraslina.
U ranim fazama nelagoda je povremena. Kako napreduje, bol postaje uporna i pojačava se pri hodanju i čučnju. Zbog otekline opaža se umjerena deformacija anteroproksimalnog dijela potkoljenice. To je jasno vidljivo sa strane kada je koljenski zglob savijen. Tuberkuloza može biti elastična ili guste koštane strukture.
Prilikom postavljanja dijagnoze uzimaju se u obzir radiografski znakovi patologije. Opaža se promjena u strukturi i konturama tibijalne kvržice - svijetla područja izmjenjuju se s tamnim i bez strukture, formira se rubna šupljina. Diferencijacija se provodi s rekurentnom subluksacijom patele, tumorima hrskavičnog tkiva, avulzijskom frakturom tibijalne kvržice, osteomijelitisom, infrapatelarnim burzitisom.
Liječenje se sastoji u ograničavanju fleksionih pokreta u koljenskim zglobovima zahvaćenog uda. Pacijentima se propisuju lijekovi protiv bolova, lijekovi koji jačaju koštano tkivo i tijelo. Fizioterapija je usmjerena na poticanje regenerativnih procesa. Kirurška intervencija je izuzetno rijetka, jer postoji rizik od oštećenja zone rasta i razvoja sinostoze. Bolest traje 1-1,5 godina i završava obnavljanjem koštane strukture. U uznapredovalim slučajevima moguća je deformacija lezije.
Osteohondropatija ishiuma
Jedan od tri dijela koji tvore zdjeličnu kost je ischium. Aseptična nekroza ove lokalizacije je Van Neckov sindrom. Bolest se manifestira u dobi od 6-10 godina, kod dječaka češće nego kod djevojčica. Patologija se manifestira kao bol u kuku i preponama, refleksna hromost i povišenje tjelesne temperature. U nekim slučajevima, ograničena bol se opaža u području simfize.
Za dijagnostiku se koriste instrumentalne metode: radiografija, magnetska rezonancija. Rendgenske snimke otkrivaju sferno širenje u području ishijalne kosti, jednostranu ili dvostranu nekrozu. Degenerativni proces se razlikuje od tumorskih lezija zdjelice, tuberkuloze kostiju, osteomijelitisa. Liječenje i prognoza ovise o težini bolesti.
Osteohondropatija sfenoidne kosti
Aseptična nekroza tarzalnih kostiju stopala (oblika klina) je Künscherov sindrom. Klinasta kost je oštećena zbog udaraca, prekomjernog pritiska, uvrtanja ili savijanja stopala. Jedan od najčešćih uzroka bolesti je nošenje nepravilne obuće koja ne odgovara veličini i širini stopala.
Degenerativni proces se manifestira kao bol u području stopala, koja se pojačava tijekom hodanja. Pacijent počinje šepati, pokušavajući ne stati na bolni ud. Za potvrdu dijagnoze se prave rendgenske snimke. Osteohondropatija sfenoidne kosti razlikuje se od njezinog prijeloma.
Liječenje je u većini slučajeva konzervativno. Zahvaćeni ud se imobilizira gipsanom čizmom, propisuju se lijekovi za poboljšanje cirkulacije krvi. Preporučuju se i fizioterapijski postupci koji potiču procese regeneracije koštanog tkiva.


 [
[