Medicinski stručnjak članka
Nove publikacije
Infarkt slezene
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
Složena bolest – infarkt slezene – stanje je u kojem se otkriva fokalna smrt tkiva organa. Takav patološki proces mogu izazvati različiti čimbenici, a ne pati samo slezena, već i tijelo pacijenta u cjelini.
Slezena djeluje kao svojevrsni filter i izravno utječe na stanje imunološkog sustava. Kada je oštećena, rad svih unutarnjih sustava se pogoršava, a pacijent gotovo odmah osjeća problem. Međutim, infarkt ovog organa je opasan jer kod manjih oštećenja simptomi mogu biti praktički odsutni. Zašto se poremećaj javlja, kako ga spriječiti, prepoznati i liječiti? O tome možete saznati iz našeg članka.
Epidemiologija
Slezena je vitalni organ neophodan za normalnu imunološku obranu i hematopoezu. Kod zdrave osobe slezena teži približno 150 g i mjeri približno 11 cm. Ovaj organ je teško palpirati, što znači da se obično može napipati samo kada je patološki povećan i proteže se izvan rebarnog luka.
Fiziološke funkcije slezene su sljedeće:
- uklanjanje mikroorganizama i antigena iz krvožilnog sustava;
- proizvodnja IgG, tuftsina i faktora P;
- korištenje, obrada patoloških eritrocita;
- embrionalna hematopoeza.
Slezena djeluje kao skladište za trećinu svih trombocita u tijelu i veliki broj neutrofila, koji se proizvode kao odgovor na infektivnu patologiju ili krvarenje.
Infarkt slezene je prilično česta patologija, iako su žarišta bolesti u većini slučajeva mala. Na primjer, u Sjedinjenim Državama stopa incidencije je od 2 do 5% među svim bolestima organa. Vjerojatnost smrtnosti ovisi o mnogim čimbenicima - posebno o veličini i broju žarišta nekroze tkiva. [ 1 ]
Patologija se podjednako često javlja kod muškaraca i žena, ali češće pogađa starije osobe starije od 60 godina.
Stopa smrtnosti od infarkta slezene nije veća od 2%.
Bolest mogu otkriti liječnici različitih profila. Najčešće patologiju dijagnosticiraju gastroenterolozi, terapeuti, hematolozi, kirurzi, imunolozi i specijalisti za zarazne bolesti. Upravo se tim specijalistima pacijenti najčešće obraćaju kada se pojave prvi simptomi poremećaja.
Uzroci infarkt slezene
Općenito, infarkt slezene je proces cirkulatorne ili angiogene nekroze tkiva, koji može biti posljedica tromboze, embolije ili produljenog spastičnog stanja krvnih žila. Kada je protok krvi kroz arterije poremećen, dolazi do akutne reakcije u obliku ishemije organa, što dovodi do odumiranja dijela ili cijele slezene.
Uzroci infarkta slezene mogu uključivati:
- bolesti samog organa (torzija, cistične formacije ili druge patologije koje su popraćene povećanim tlakom u žilama, trofičkim poremećajima i ishemijskim procesima);
- zarazne ili parazitske lezije, zarazno-toksični šok (poremećaji cirkulacije, septička stanja, vaskularni spazam);
- ozljede komplicirane zatvorenim ili otvorenim oštećenjem trbušnih organa, oštećenjem integriteta rebara (razvoj vaskularne embolije);
- vaskularne patologije sistemske ili upalne prirode koje mogu suziti lumen i blokirati krvnu žilu, uzrokujući stvaranje tromba (ruptura tromba može dovesti do razvoja embolije slezenskih krvnih žila); [ 2 ]
- bolesti srca koje negativno utječu na kvalitetu cirkulacije krvi i doprinose povećanom stvaranju tromba (endokarditis, srčane mane, aritmija, infarkti); [ 3 ]
- poremećaji krvne slike (ubrzano zgrušavanje, dugotrajna upotreba oralnih kontraceptiva, anemija itd.); [ 4 ]
- maligne bolesti krvi (leukemija, limfom, maligni granulom).
Infarkt slezene opaža se na pozadini potpune ili nepotpune okluzije arterije organa ili njezinih pomoćnih grana zbog suženja ili začepljenja. [ 5 ]
Faktori rizika
Dob se smatra jednim od prognostički nepovoljnih čimbenika za razvoj infarkta slezene, budući da je bolest mnogo češća kod starijih osoba. Većina slučajeva patologije dijagnosticira se kod pacijenata starijih od 60 godina.
Sljedeći negativni čimbenici također povećavaju rizik od razvoja infarkta slezene:
- bolesti ili poremećaji kardiovaskularnog sustava;
- kongenitalni imunološki poremećaji, stanja imunodeficijencije;
- sklonost trombozi;
- ateroskleroza;
- hematološke bolesti.
Ako uzmemo u obzir čimbenike rizika koji su povezani s načinom života ljudi, posebno se može istaknuti sljedeće:
- pušenje;
- prisutnost velike količine mesa i masne hrane u prehrani;
- pijenje malih količina tekućine i obične vode;
- prekomjerna težina;
- zlouporaba alkohola.
Neutralizacija gore navedenih čimbenika može pomoći u sprječavanju razvoja infarkta slezene.
U nekim slučajevima liječnici ne mogu utvrditi pravi uzrok bolesti, budući da patologiju može izazvati nekoliko nepovoljnih čimbenika istovremeno, te nije moguće izdvojiti nijedan od njih. [ 6 ]
Najčešće je bolest povezana s bolestima kardiovaskularnog sustava, tifusom, traumatskim ozljedama unutarnjih organa i mitralnom stenozom.
Patogeneza
Slezena je važan, a još uvijek malo proučen ljudski organ. Nalazi se u neposrednoj blizini želuca, s lijeve strane ispod dijafragme.
Osnovna funkcionalna svrha slezene je sprječavanje ulaska infekcije u tijelo, sudjelovanje u procesima zgrušavanja krvi i čišćenje krvotoka od toksičnih sastojaka.
Kako se razvija poremećaj poput infarkta slezene? Pod utjecajem provocirajućih čimbenika (posebno spastične kontrakcije krvnih žila, začepljenja embolusom), transport kisika do organa se pogoršava. Dugotrajno gladovanje tkiva kisikom povlači za sobom nekrozu dijela njih (ako su zahvaćene grane arterije) ili cijele slezene (ako je zahvaćeno glavno arterijsko deblo), koja dobiva blijedožućkastu nijansu i znakove upalnog procesa.
Infarkt se može razviti zbog kršenja integriteta bilo koje od slezenskih žila. Na pozadini poremećenog arterijskog protoka krvi, kolateralna cirkulacija nastavlja funkcionirati, a pojavljuje se prekomjerni pritisak na vaskularne stijenke. Kao rezultat toga, membrane su oštećene i dolazi do krvarenja. Tkivo organa dobiva crvenu "krvavu" nijansu, razlikuju se zone nekroze i infiltrata. Infarkt slezene značajno pogoršava njezinu funkcionalnost, poremećeni su imunološki i endokrini procesi, a pati i eritroleuko-limfopoeza.
Simptomi infarkt slezene
Klinička slika infarkta slezene može uvelike varirati: pacijenti s malim ili pojedinačnim lezijama mogu uopće nemati simptome, dok se velike ili višestruke lezije mogu manifestirati akutnim, bolnim simptomima. [ 7 ]
Jedan od najčešćih simptoma je bol lokalizirana u gornjem lijevom segmentu trbuha. Ostali uobičajeni znakovi uključuju vrućicu, zimicu, bol u prsima koja se širi u područje lijevog ramena, mučninu i povraćanje.
Ozbiljnost simptoma izravno je povezana s opsegom patološkog procesa. U blagim slučajevima, infarkt slezene se uopće ne manifestira ili se očituje stalnim umorom i općom slabošću: budući da takvi simptomi nisu specifični, često se ignoriraju ili pripisuju drugim postojećim bolestima.
U složenijim slučajevima, prvi znakovi postaju indikativniji:
- akutna bol u području projekcije slezene ili u lijevoj strani trbuha, ponekad se širi u lijevu ruku (rame);
- porast tjelesne temperature;
- znakovi opće intoksikacije;
- dispepsija (proljev, mučnina itd.);
- povećan broj otkucaja srca.
U slučaju masivnog infarkta slezene javlja se oštra probadajuća ili rezna bol na lijevoj strani ispod rebara, koja se širi u područje lopatice, donjeg dijela leđa i lijeve strane prsnog koša. Pokretljivost dijafragme se smanjuje, proljev zamjenjuje zatvor, a znakovi intoksikacije se povećavaju. Tijekom palpatornog pregleda otkriva se povećana i bolna slezena.
S razvojem komplikacija (brojni apscesi, krvarenje, pseudocistične formacije), klinička slika se širi i pogoršava.
Obrasci
U medicini se razlikuju sljedeće vrste infarkta slezene:
- Prema opsegu štete:
- mala žarišna;
- opsežan.
- Po broju patoloških žarišta:
- množina (brojna);
- singl.
- Prema etiološkom faktoru:
- neinfektivno;
- zarazne (septičke).
Ovisno o vrsti oštećenja parenhima slezene, infarkt se dijeli na sljedeće vrste:
- Ishemijski infarkt slezene, ili bijeli infarkt, razvija se na pozadini blokade glavne arterije organa ili njegovih grana koje osiguravaju protok krvi u parenhim. U slučaju kada je reakcija na razvoj patologije stvaranje brojnih "obilaznih" puteva protoka krvi, vaskularni sloj gubi svoje punjenje i urušava se. Mikroskopski se to manifestira kao bljedilo i žutilo tkiva, ograničenje perifernog područja upalnim infiltratom.
- Hemoragični infarkt slezene, ili crveni infarkt, razvija se kao posljedica začepljenja glavne arterijske žile i prezasićenosti kapilara krvlju. Mrtva tkiva su zasićena krvlju, što se očituje njihovom jarko crvenom bojom. Drugi faktor u razvoju patologije može biti venska kongestija, s oštećenim odljevom krvi. Mikroskopski znakovi poremećaja su sljedeći: hemoliza eritrocita, infiltrati i nekrotična područja.
Komplikacije i posljedice
Intenzitet kliničke slike ovisi o stupnju oštećenja tkiva slezene. Manji infarkti slezene često se ne manifestiraju ni na koji način i nisu komplicirani. Kod velikih patoloških žarišta i nekroze tkiva velikih razmjera, stanje pacijenta se pogoršava, razvija se sindrom boli i intoksikacija:
- postoji osjećaj težine ispod rebara s lijeve strane;
- javlja se bol (tupa, oštra - ovisno o leziji);
- probavni proces je poremećen (dispepsija, nadutost, povraćanje itd.);
- disanje postaje otežano;
- puls se ubrzava;
- tjelesna temperatura raste (do visokih razina).
Može doći do povećanja organa - splenomegalije, što se može otkriti već tijekom početnog liječničkog pregleda.
Ako se područje nekroze inficira, razvija se upalni proces, formira se zasebna šupljina unutar koje se nakupljaju gnojne mase. Takva komplikacija naziva se apsces. Klinička slika apscesa očituje se jakim sindromom intoksikacije, a njegova prognoza je vrlo nepovoljna: u nedostatku pravovremenog liječenja vjerojatnost smrti pacijenta je blizu 100%. [ 8 ]
Kada se apsces spontano otvori u trbušni prostor, razvija se peritonitis i sepsa.
Hemoragični infarkt može biti kompliciran krvarenjem, kao i stvaranjem velikih pseudocista.
Dijagnostika infarkt slezene
Dijagnostičke mjere započinju temeljitim liječničkim pregledom: provodi se palpacija, prikuplja se anamneza. U svim slučajevima potrebna je dodatna dijagnostika u obliku ultrazvuka, radiografije, magnetske rezonancije. Laboratorijska dijagnostika je također obavezna.
Nakon preliminarnog pregleda, liječnik propisuje laboratorijske pretrage:
- opći i biokemijski testovi krvi;
- opća analiza urina;
- PCR za detekciju određenih vrsta virusa (hepatitis B i C, citomegalovirus itd.).
Ponekad se, uz PCR, propisuje imunogram - složena analiza za procjenu stanja imunološkog sustava. Međutim, testovi nisu informativni u svim slučajevima. U slučaju masivnog oštećenja tkiva i infektivnih i upalnih reakcija, otkriva se supresija procesa hematopoeze, povećava se ESR, a postoje i znakovi anemije.
Osnovna dijagnostička metoda je palpacija. Normalno, slezena ne bi trebala biti palpabilna, a sam postupak je bezbolan. U slučaju srčanog udara, palpaciju prate neugodni osjećaji, može se primijetiti splenomegalija - povećanje organa. U pravilu se postupak provodi u dva položaja: pacijent leži na leđima, a zatim leži na lijevom boku, savijajući i povlačeći desnu nogu prema trbuhu. U tom slučaju, desna ruka se stavlja iza glave, a savijena lijeva ruka se stavlja na prsa. Perkusija se također izvodi istovremeno s palpacijom, što vam omogućuje određivanje veličine organa.
Za razjašnjenje detalja potrebna je instrumentalna dijagnostika:
- magnetska rezonancija;
- kompjuterizirana tomografija ili multispiralni CT;
- ultrazvučni pregled;
- biopsija s daljnjim histološkim pregledom biopsije.
Magnetska rezonancija (MR) jedna je od najinformativnijih dijagnostičkih metoda. Postupak ne zahtijeva posebnu pripremu. Međutim, tijekom trudnoće, kao i u prisutnosti pacemakera, metalnih implantata, proteza, MR je kontraindiciran.
Među rendgenskim pregledima, CT ili kompjuterizirana tomografija je najinformativnija. Trebali biste se malo pripremiti za postupak: nemojte jesti hranu 4 sata prije dijagnoze, a dva dana prije isključite iz prehrane hranu koja povećava stvaranje plinova (kupus, grašak itd.). CT se može odbiti trudnicama, pacijentima s teškim kardiovaskularnim bolestima ili pretilošću. [ 9 ]
Ultrazvučni pregled se provodi uz prethodnu pripremu (kao i prije CT-a), međutim, dopuštena je i hitna dijagnostika. Glavna prednost ultrazvuka je pouzdan i brz rezultat koji ne zahtijeva dodatno dekodiranje.
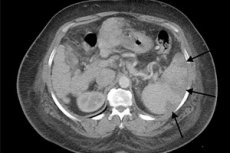
Infarkt slezene na ultrazvuku
Slezena je jedan od brojnih organa koji su dobro definirani tijekom ultrazvuka. Parenhim slezene ima veću ehogenost od obližnjeg bubrega, ali je približno sličan ehogenosti tkivu jetre.
Kod zdrave osobe duljina organa može biti 8-13 cm, s debljinom do 4,5 cm (ponekad i do pet). Prilično česta pojava su dodatni režnjevi slezene, koji, međutim, najčešće nemaju značajan klinički značaj.
U slučaju infarkta slezene, ultrazvučna slika se u početnim fazama možda neće promijeniti. Međutim, kako patološki proces napreduje, formira se hipoehogena zona, koja je žarište infarkta. S vremenom ova zona može postati hiperehogena. Smanjuje se, poprimajući izgled malog hiperehogenog područja. U slučaju krvarenja u području infarkta, slika se mijenja: žarište ponovno poprima hipoehogeni izgled ili je kombinacija hiper i hipoehogenih područja. U slučaju ponovljenih infarkta može se uočiti smanjenje veličine slezene, uz brojne hiperehogene zone od prethodnih ozljeda.
Diferencijalna dijagnoza
Bol u području slezene smatra se važnim početnim znakom nekoliko hematoloških i drugih patologija odjednom, stoga zahtijeva pažljivu dijagnozu, uključujući diferencijalnu dijagnozu.
Tijekom palpacije i pregleda potrebno je obratiti pozornost na mnoge točke. Dakle, respiratorni pomaci organa omogućuju prepoznavanje patologije slezene od tumorskih procesa u bubrezima ili gušterači. U slučaju blage splenomegalije, pacijenti se pregledavaju u ležećem položaju na desnoj strani.
Ako etiologija bolesti nije jasna ili ako pacijent ima prekomjernu težinu, prvenstveno se oslanjaju na rezultate ultrazvuka, koji će pokazati strukturnu sliku zahvaćenog organa. Kompjuterizirana tomografija i scintigrafija slezene također se smatraju pouzdanim metodama istraživanja. [ 10 ]
Važno je usredotočiti se na veličinu slezene. Infektivni i upalni edemi često su popraćeni mekom konzistencijom organa, a povećana gustoća i zategnutost mogu ukazivati na dugotrajne patologije.
Općenito, diferencijalna dijagnostika se provodi sa sljedećim bolestima:
- poremećaji cirkulacije (sindrom portalne hipertenzije);
- zarazni i upalni procesi;
- autoimune patologije, granulomatoza;
- hemolitička anemija;
- tumorski procesi u slezeni, cistične formacije, metastaze;
- limfna neoplazija;
- mijeloidna neoplazija;
- amiloidoza.
Među bakterijskim infekcijama, potrebno je razlikovati tifus, milijarnu tuberkulozu, brucelozu, leptospirozu i lajmsku bolest.
Među virusnim infekcijama potrebno je isključiti hepatitis A, B i C, infektivnu mononukleozu, citomegalovirus i AIDS.
Posebna pozornost potrebna je u dijagnozi parazitskih infekcija poput malarije, lišmanijaze, Chagasove bolesti itd.
Liječenje infarkt slezene
Latentni asimptomatski tijek infarkta slezene (ovo je velika većina slučajeva) ne zahtijeva operaciju. Pacijent se promatra i, ako je potrebno, propisuje liječenje lijekovima:
- lijekovi protiv bolova;
- antikoagulansi;
- nesteroidni protuupalni lijekovi;
- simptomatski lijekovi. [ 11 ]
Neki pacijenti s izoliranim apscesima podvrgavaju se perkutanoj drenaži nakon čega slijedi antibiotska terapija.
U slučaju opsežnog infarkta slezene i razvoja komplikacija u obliku brojnih apscesa, krvarenja i izraženih pseudocista, provodi se kirurško liječenje - potpuna ili djelomična resekcija organa.
Operacija se može izvesti konvencionalnim pristupom (planiranim ili hitnim, ovisno o situaciji) ili laparoskopijom. U drugom slučaju, za odvajanje parenhima koristi se ultrazvuk ili radiofrekventna ablacija.
Ako je moguće, kirurg uklanja samo oštećeni dio slezene, čuvajući njezinu funkciju. To smanjuje rizik od postoperativnih komplikacija i ubrzava razdoblje oporavka.
Nakon operacije, pacijentu se propisuje restorativni i rehabilitacijski tečaj terapije lijekovima. Glavni lijekovi u tom razdoblju su analgetici (Spazmalgon, Analgin), lijekovi koji sprječavaju povećano stvaranje tromba (Varfarin), nesteroidni protuupalni lijekovi (Ibuprofen), antibiotici (Ceftazidim, Eritromicin) i imunostimulansi.
Kirurško liječenje
Kirurška intervencija za infarkt slezene može biti predstavljena splenektomijom (laparoskopska splenektomija ili potpuno uklanjanje organa) ili resekcijom - operacijom očuvanja organa koja uključuje očuvanje dijela funkcionalno sposobnog tkiva.
Laparoskopska splenektomija je moderna vrsta kirurškog liječenja koja ima mnoge prednosti:
- nema potrebe za velikim rezovima, pa nakon operacije nema vidljivih ožiljaka;
- minimalno oštećenje tkiva;
- stalni video nadzor tijekom operacije;
- brzo razdoblje oporavka s minimalnim komplikacijama i slabim sindromom boli.
Uklanjanje slezene smatra se složenom kirurškom intervencijom koja zahtijeva ne samo visokokvalificirano osoblje, već i tehnički opremljene bolničke i operativne uvjete. Tijekom laparoskopije moguće je ne samo ukloniti oboljeli organ, već i istovremeno izvršiti biopsiju (ako je potrebno).
Izbor metode liječenja ostaje na liječniku, nakon temeljitog proučavanja dijagnostičkih rezultata. [ 12 ]
Nakon splenektomije, funkcije slezene preuzimaju koštana srž i jetra. Pacijentu se propisuje posebna dijeta, terapija vježbanjem i korištenje zavoja.
Postoperativni oporavak uključuje uzimanje sljedećih lijekova:
- analgetici i antispazmodici (Spazmalgon, Ketorol);
- antibiotici (makrolidna serija, cefalosporini, fluorokinoloni);
- nesteroidni protuupalni lijekovi (ibuprofen);
- fibrinolitici (fibrinolizin);
- antikoagulansi (heparin);
- sredstva za podršku imunološkom sustavu (interferoni, Immunorix).
Nakon splenektomije, pacijenti doživljavaju naglo slabljenje imunološkog sustava, pa im se savjetuje da ograniče društvene aktivnosti, izbjegavaju mjesta s puno ljudi i ne koriste javni prijevoz kako bi spriječili moguću infekciju.
Prevencija
Preventivne mjere za održavanje zdravog stanja slezene uglavnom su jednostavne: pravilna prehrana i zdrav način života. Ovaj organ će bolje funkcionirati redovitom tjelesnom aktivnošću, kao i sustavnim vježbama disanja:
- Vježbajte trbušno disanje, duboko udahnite. Stavite ruke na područje solarnog pleksusa, palčeve i male prste uvucite prema unutra, a vrhove preostalih prstiju usmjerite prema središnjem dijelu pleksusa. Pritisnite ga prstima i izgovorite "huuu" dok izdišete.
- Stanite slobodno, stopala u širini ramena. Udahnite i izdahnite tiho, smireno. Tijekom udaha ruke su prekrižene i podignute prema prsima. Tijekom izdisaja jedna ruka se podiže dlanom prema gore, a druga se spušta dlanom prema dolje (kao da se širi prostor). Zatim se ruke ponovno prekriže u razini prsa i vježba se ponavlja, mijenjajući redoslijed. Tijekom vježbe, pri izdisaju, izgovorite "huuu".
- Pri udisaju podignite ruke naprijed, prekriživši zapešća u razini glave. Pri izdisaju spustite ruke.
Osim vježbanja, važno je ne baviti se samoliječenjem kod bilo kakvih bolnih simptoma i pravovremeno potražiti liječničku pomoć.
Pravovremeni posjet liječniku omogućit će vam rješavanje problema u ranoj fazi uz minimalne gubitke i poremećaje.
Koje namirnice mogu naštetiti slezeni? To su životinjske masti, sol, ljuti začini, alkohol, sintetički konzervansi i aditivi za okus. Prednost treba dati jelima od povrća, mliječnim proizvodima s niskim udjelom masti i tekućim kašama. Jela od cikle, kupusa, jabuka, avokada, nara, orašastih plodova, meda i kiselog bobičastog voća bit će posebno korisna. Općenito, pravilno organizirana prehrana pomoći će u zaštiti vlastitog zdravlja od mnogih problema koji, čini se, ne ovise o našim prehrambenim preferencijama. Štetno je prejedati se i konzumirati puno rafiniranih šećera. Usput, pretilost je jedan od čimbenika rizika za razvoj mnogih patologija, uključujući infarkt slezene. [ 13 ]
Dehidracija i nedovoljan unos tekućine tijekom dana nisu ništa manje štetni. Korisno je piti i običnu čistu vodu i kompote od voća i bobičastog voća, voćne napitke, prirodne sokove i biljne čajeve.
Slezenu treba zaštititi od ozljeda, a sve zarazne procese u tijelu treba odmah liječiti.
Prognoza
Ishod bolesti može varirati, ovisno o opsegu oštećenja, pravovremenosti dijagnostičkih i terapijskih mjera. Ako postoji mali infarkt slezene, tada uz ranu liječničku pomoć i kompetentno liječenje možemo s pouzdanjem govoriti o povoljnoj prognozi. U području nekroze tkiva formira se ožiljak. Ishemijsko područje često omekšava s naknadnim stvaranjem lažne ciste.
Ako je infarkt slezene značajne veličine, ima komplikacije u obliku cističnog ili apscesnog procesa, tada postoje rizici širenja infekcije i razvoja sepse. U takvom razvoju događaja mora se pružiti hitna medicinska pomoć. Ako se to ne dogodi, pacijent će umrijeti.
Rastuća disfunkcija organa često postaje indikacija za kirurško liječenje infarkta slezene. Međutim, čak i nakon splenektomije, rizik od razvoja bakterijskih zaraznih patologija, uključujući sepsu, značajno se povećava, budući da pacijenti bez slezene imaju teško oštećenu imunu obranu. Osim toga, javljaju se trajne doživotne promjene u krvnoj slici - posebno se povećava broj leukocita, retikulocita i trombocita.

