Medicinski stručnjak članka
Nove publikacije
Humani papiloma virus: struktura, životni ciklus, kako se prenosi, prevencija
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
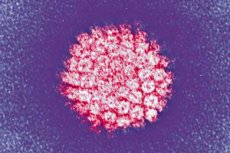
Jedna od najčešćih infekcija je humani papiloma virus. Pogledajmo njegove glavne vrste, rizik od onkogenosti, simptome, dijagnostičke i metode liječenja.
HPV je visoko specifična infekcija u odnosu na ljudski organizam iz porodice Papovaviridea, tj. papovirusa podskupine A. Svaka šesta osoba na planetu je njezin nositelj. Mali termostabilni patogen dobro preživljava u vanjskom okruženju i otporan je na toplinsku obradu. Ima visoku sposobnost infekcije višeslojnog epitela: kože, sluznica, cilindričnog epitela pluća, prostate i cervikalnog kanala.
Danas medicina poznaje više od 120 serotipova virusa, od kojih 35 utječe na kožu i sluznice. Neki serotipovi su onkogeni, odnosno sposobni su uzrokovati kancerogenu degeneraciju zahvaćenih tkiva.
- Niska onkogenost – 6, 11, 42, 43, 44, 73.
- Visoka onkogenost – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68.
Jednom kada uđe u ljudsko tijelo, virus se širi krvotokom, prodire u DNK stanice i remeti njezino normalno funkcioniranje. Zaražena stanica počinje aktivno dijeliti se i rasti, što uzrokuje pojavu karakterističnih izraslina na zahvaćenom području.
Prema medicinskoj statistici, HPV infekcija se najčešće prenosi spolnim odnosom. Samo u posljednjih 7-10 godina broj zaraženih osoba povećao se više od 10 puta. Bolest zahtijeva sveobuhvatnu dijagnostiku i liječenje.
Struktura humani papiloma virus
HPV ima male virione bez membranske ovojnice, promjera ne većeg od 30 nm. To jest, njegova veličina je 5 puta manja od virusa gripe i HIV-a, koji imaju membransku ovojnicu. Genetski materijal papiloma virusa je DNA, koja ima oko 8000 baznih parova i mnoge proteinske spojeve. Genom je dvolančana molekula napunjena histomima, odnosno staničnim proteinima koji sudjeluju u zbijanju DNA u jezgri.
Virusni geni kodiraju nekoliko vrsta proteina, od kojih svaki obavlja specifične funkcije u svom životnom ciklusu. Razlikuju se rani proteini (E), koji su odgovorni za regulatorne funkcije i proliferaciju zaraženih stanica, te kasni proteini (L), koji obavljaju strukturne funkcije.
Sljedeće vrste proteina odgovorne su za strukturu virusa:
- E1-E8 – sudjeluju u replikaciji DNK, sintetiziraju se odmah nakon infekcije. Manifestiraju se granulacijom kože u kojoj se nakupljaju.
- L1-L2 – tvore strukturu virusa. Odgovorni su za formiranje vanjske ovojnice (kapside) koja prodire u stratum corneum epidermisa.
Posebno su opasne proteinske strukture uključene u onkogenezu:
- E6 – onesposobljava tumor supresor p53 zdravih stanica, uzrokujući prekomjernu proliferaciju staničnih struktura. E6 dovodi do naglog smanjenja p53 i degenerativnih procesa.
- E7 – veže Rb, odnosno onkosupresor odgovoran za usporavanje enzimskih reakcija nekontrolirane diobe stanica.
E6 i E7 dovode do nekontroliranog rasta stanica, uzrokujući stvaranje tumora. Istovremeno, protein E2 zaustavlja ovaj patološki proces, ali ta se sposobnost gubi odmah nakon što genom inficira ljudsku stanicu.
Zbog svoje složene strukture, HPV je teško kultivirati u laboratoriju. To je zato što se virusne čestice formiraju samo u živim organizmima ili složenim organotipskim kulturama koje su slične ljudskim stanicama.
Životni ciklus humani papiloma virus
Infektivni proces i životni ciklus humanog papiloma virusa temelje se na samoreprodukciji infektivnih viriona. U normalnom tijeku patološkog procesa postoji bliska veza između replikacijskog ciklusa virusne DNA i životnog ciklusa zaražene stanice ljudskog tijela. Papiloma virus remeti replikaciju stanične DNA, postavljajući program za reprodukciju vlastitih zaraženih stanica s povećanom infektivnom aktivnošću.
U procesu inhibicije replikacije postoji velika vjerojatnost promjene ciklusa infekcije i njezine transformacije u maligni tumor. Ako je životni ciklus poremećen ili prekinut, tada proizvodnja zaraznih viriona postaje nemoguća.
U zaraženoj stanici, HPV se javlja u dva oblika:
- Episomalni – smješten izvan kromosoma zaražene stanice, ima nizak rizik od onkogenosti.
- Integrirani – virusna DNA je ugrađena u stanični kromosom. Ovaj oblik je maligni.
Ovisno o unutarstaničnom obliku infekcije, moguće su sljedeće varijante infektivnog procesa:
- Latentni (skriveni) tijek – HPV se javlja u epizomalnom obliku, ali ne uzrokuje patološke promjene i nema kliničkih manifestacija.
- Papilomi su infekcija u epizomalnom obliku. Povećava se broj stanica u bazalnom sloju, što dovodi do pojave kožnih izraslina različitih lokalizacija.
- Displazija – virioni su u epizomalnom i integriranom obliku.
- Karcinom – virus je u integriranom obliku. Pojavljuju se atipične stanice, što ukazuje na razvoj malignih procesa u tijelu.
Razdoblje inkubacije od infekcije do pojave prvih simptoma može trajati od pola mjeseca do nekoliko godina. U tom slučaju, u tijelu se može istovremeno razviti nekoliko genotipova. U nekim slučajevima, samoizlječenje se događa unutar 6-12 mjeseci nakon infekcije, tj. dolazi do kršenja replikacije virusne DNA.
Kako se prenosi humani papiloma virus?
HPV se prenosi s bolesne osobe na zdravu. Infekcija se događa bliskim kućnim kontaktom, tijekom spolnog odnosa ili tijekom porođaja s majke na dijete.
Postoje sljedeći načini prodiranja infekcije u tijelo:
- Kontakt sa zaraženom kožom ili sluznicama.
- Korištenje osobnih predmeta zaražene osobe.
- Nošenje pacijentove obuće ili odjeće.
- Posjećivanje sauna, bazena i drugih javnih mjesta s visokom vlagom.
Prema medicinskoj statistici, najčešći način prijenosa HPV-a je nezaštićeni spolni odnos. Infekcija se javlja bez obzira na vrstu kontakta (vaginalni, oralni, analni). Virus ulazi u tijelo kroz mikrooštećenja sluznice i epiderme. Ako se izrasline pojave u usnoj šupljini, to može ukazivati na infekciju tijekom poljupca ili oralnog seksa. Muškarci češće zaraze žene. Infekcija je moguća samo u prisutnosti papiloma i bradavica na genitalijama.
Kada se zarazi s majke na dijete, papilomatoza se prenosi intrapartalno ili kada dijete prolazi kroz rodni kanal. Dojenče može razviti anogenitalne izrasline nalik bradavicama i kondilome na unutarnjoj površini grkljana i ždrijela, što komplicira proces disanja. Infekcija se može dogoditi i tijekom dojenja. Kućni putevi prijenosa virusa izuzetno su rijetki. To je zbog činjenice da infekcija ne postoji dugo u okolišu.
Budući da humani papiloma virus nije jako zarazan, infekcija se javlja pod utjecajem određenih čimbenika:
- Smanjena obrana imunološkog sustava.
- Kršenje barijernih funkcija epiderme ili sluznice.
- Poremećaj crijevne ili vaginalne mikroflore.
- SPB (papilomatoza je sekundarna infekcija).
- Pogoršanje kroničnih bolesti.
- Česti stres ili štetni radni uvjeti.
- Nepoštivanje pravila osobne higijene.
- Upotreba lijekova koji potiskuju imunološki sustav.
Tijekom života osoba može biti zaražena s nekoliko genotipova infekcije istovremeno. Djelovanje gore navedenih čimbenika dovodi do aktivacije infekcije. Zaražene stanice počinju se aktivno množiti, uzrokujući kožne izrasline različitih oblika i lokalizacija.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Imunitet
Danas je papilomatoza jedna od najčešćih bolesti. Ljudi s jakim imunološkim sustavom mogu biti nositelji virusa dulje vrijeme, a da toga nisu ni svjesni.
Imunološki sustav djeluje kao faktor zaštite tijela od patogenih mikroorganizama. Pravovremeni imunološki odgovor dovodi do uništenja patogena, koji nema vremena zaraziti bazalne stanice epitela.
Postoji niz čimbenika koji potkopavaju imunološki sustav i doprinose infekciji i aktivaciji virusa:
- Česte respiratorne virusne infekcije i infektivne i upalne lezije tijela.
- Intenzivna tjelesna aktivnost.
- Psihoemocionalni stres i naprezanje.
- Hipotermija.
- Zlouporaba alkohola, pušenje i druge loše navike.
Smanjeni imunitet osigurava aktivan rast papilomatoznih neoplazmi. Kako bi se to spriječilo, preporučuje se uzimanje imunomodulatora i vitamina, koji potiču brz oporavak i uklanjanje virusa iz tijela.
Prevencija humani papiloma virus
Mnogo je lakše i važnije spriječiti bilo koju bolest nego je liječiti. Prevencija humanog papiloma virusa temelji se na zdravom načinu života i jačanju imunološkog sustava. Upravo imunološki sustav igra odlučujuću ulogu u nastanku HPV infekcije. Kada je obrana tijela oslabljena, ona slabi, stvarajući povoljnu pozadinu za infektivne lezije.
Prevencija papilomatoze i drugih bolesti svodi se na ova jednostavna pravila:
- Zdrav način života.
- Odsutnost loših navika.
- Pravilna uravnotežena prehrana.
- Zaštićeni seks i redoviti partner.
- Odsutnost stresa i drugih emocionalnih šokova.
- Pravovremeno liječenje bilo koje bolesti.
- Cijepljenje.
- Redoviti preventivni pregledi kod liječnika.
Gore navedene preporuke odnose se na prvu razinu prevencije. Postoje posebna cjepiva za sprječavanje infekcije HPV-om s visokim kancerogenim rizikom. Sadrže virusne proteine-antigene, pod čijim utjecajem tijelo proizvodi specifična antitijela koja pomažu u uništavanju infekcije kada se ona pojavi.
Postoje i sekundarne preventivne mjere, koje uključuju: vizualni i citološki probir za otkrivanje virusa i praćenje dinamike njegovog razvoja. Ako su rezultati ovih testova pozitivni, pacijentu se propisuje sveobuhvatan skup dijagnostičkih testova. U pravilu su to PCR, biopsija, kolposkopija i niz drugih metoda.
Tercijarna prevencija provodi se u slučaju infekcije HPV-om visokog onkogenog rizika. Pacijent mora napraviti citološki test svakih šest mjeseci tijekom tri godine nakon infekcije. Ako su rezultati negativni, test se radi jednom godišnje do kraja života pacijenta.
Cijepljenje protiv humanog papiloma virusa
Jedna od metoda sprječavanja papilomatoze je cijepljenje. Cijepljenje protiv papiloma virusa koristi se za sprječavanje infekcije HPV-om s visokim kancerogenim rizikom - to su tipovi 16 i 18. Cijepljenje je preporučljivo provesti prije prvih spolnih odnosa, odnosno u adolescenciji od 16 do 23 godine.
Treba uzeti u obzir da ako je virus već prisutan u tijelu, učinak injekcije je nula. No, mnogi znanstvenici smatraju da uvođenje cjepiva već zaraženim pacijentima ublažava tijek virusa i ubrzava proces oporavka.
Cijepljenje uključuje inokulaciju jednim od sljedećih lijekova:
- Cervarix
Adsorbirano rekombinantno cjepivo za prevenciju bolesti uzrokovanih humanim papiloma virusom. Sadrži mješavinu virusu sličnih čestica sojeva 16 i 18. Učinkovitost lijeka temelji se na njegovom adjuvantnom sustavu. Pruža unakrsnu zaštitu tijela od bilo kakvih manifestacija HPV-a koje se mogu citološki otkriti.
Prilikom potpunog cijepljenja prema posebnom rasporedu, lijek potiče stvaranje specifičnih antitijela na virus u tijelu. Imunoglobulini se otkrivaju u 100% pacijenata koji su prošli cijepljenje.
- Indikacije za uporabu: sprječavanje raka vrata maternice u pacijentica u dobi od 10 do 25 godina, sprječavanje akutnih i kroničnih infekcija povezanih s humanim papiloma virusom, kao i staničnih patologija, uključujući razvoj ravnih atipičnih stanica nepoznate etiologije, cervikalne intraepitelne neoplazije i prekanceroznih stanja u pacijentica u dobi od 10 do 25 godina.
- Način primjene: cjepivo se primjenjuje u područje deltoidnog mišića. Intravenska i intradermalna primjena su kontraindicirane. Prije cijepljenja, pripravak treba organoleptički ispitati i dobro protresti kako bi se dobila neprozirna bijela suspenzija. Lijek se primjenjuje u tri faze s jednom dozom od 0,5 ml. Za primarno cijepljenje, raspored je 0-1-6 mjeseci.
- Nuspojave: bol na mjestu injekcije, povećan umor, vrtoglavica, gastrointestinalni i mišićno-koštani poremećaji, alergijske reakcije na koži. Postoji i rizik od anafilaktičkih reakcija.
- Kontraindikacije: preosjetljivost na sastojke cjepiva, akutna hipertermija, recidivi kroničnih bolesti. Cijepljenje treba provoditi s posebnim oprezom u slučaju trombocitopenije i poremećaja sustava zgrušavanja krvi. Cjepivo nije prikladno za liječenje postojećih lezija uzrokovanih HPV tipovima 16 i 18. Injekcije Cervarixa ne provode se tijekom trudnoće i dojenja. Nisu zabilježeni slučajevi predoziranja.
Cjepivo je dostupno u štrcaljki za jednu dozu. Lijek treba čuvati u hladnjaku tri godine od datuma proizvodnje.
- Gardasil i Gardasil 9
Lijek Gardasil je antigenski skup papiloma virusa tipova 6, 11, 16 i 18. Pomaže u aktiviranju imunološkog sustava kako bi se stvorila antivirusna antitijela i osigurala imunološka zaštita tijela. Gardasil®9 je 9-valentno rekombinantno cjepivo protiv humanog papiloma virusa. Aktivno je protiv sljedećih sojeva infekcije: 6, 11, 16, 18, 31, 33, 45, 52, 58. Oba cjepiva pružaju unakrsnu zaštitu protiv genotipova koji nisu u lijeku: 31, 33, 35, 39, 45, 51, 52, 56, 58 i 59.
- Indikacije za uporabu: sprječavanje infekcije humanim papiloma virusom, sprječavanje kancerogenih i prekanceroznih stanja vrata maternice, vulve, anusa i penisa. Preporučuje se za cijepljenje pacijenata od 9 do 45 godina.
- Upute za uporabu: protresite bočicu s otopinom i provjerite ima li stranih inkluzija. Uvucite otopinu u špricu i ubrizgajte intramuskularno u deltu ramena ili anterolateralni dio bedra. Nakon postupka, pacijent mora biti pod liječničkim nadzorom 30 minuta. Injekcije se daju prema posebno razvijenim shemama. Standardna shema 0-2-6 mjeseci, ubrzana 0-1-4 mjeseca.
- Nuspojave: svrbež, oteklina i bol na mjestu injekcije, glavobolje, vrućica, nesvjestica, anafilaksa, upalni procesi u zdjeličnim organima, tromboembolija, urtikarija, gastroenteritis itd. U slučaju predoziranja, težina gore navedenih reakcija se povećava.
- Kontraindikacije: intolerancija na aktivne sastojke, poremećaji zgrušavanja krvi, trudnoća i dojenje, liječenje antikoagulansima.
Gardasil i Gardasil 9 dostupni su kao suspenzija u bočicama s dozom od 0,5 ml svaka.
Navedena cjepiva su certificirana i prošla su sve potrebne provjere. Cijepljenje se provodi u ambulantnim uvjetima uz poštivanje pravila asepse i antisepse.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
Korištenje kondoma za sprječavanje HPV-a
Glavni put prijenosa HPV-a je nezaštićeni spolni odnos sa zaraženom osobom. Kliničke studije pokazale su da je korištenje kondoma za sprječavanje papiloma virusa vrlo učinkovito. Kod ove metode kontracepcije, infekcija se javlja u otprilike 30% slučajeva. Rizik od infekcije tijekom spolnog odnosa bez upotrebe kondoma je 90%. Prijenos HPV-a putem kondoma češće se događa nakon analnog, a ne vaginalnog seksa.
Također treba uzeti u obzir da su patogeni mikroorganizmi prisutni u svim biološkim tekućinama ljudskog tijela: slini, sluzi itd. Stoga, ako jedan od partnera ima izrasline karakteristične za bolest na sluznici usne šupljine, tada je infekcija moguća ne samo tijekom oralnog seksa, već i tijekom ljubljenja.
Što se tiče seksa tijekom liječenja papilomatoze, intimni odnosi su mogući nakon destruktivnih metoda sanacije papiloma, kondiloma ili bradavica te nakon antivirusnog liječenja za suzbijanje aktivnosti infekcije. U tom slučaju, seks bi trebao biti samo uz upotrebu barijerne kontracepcije kako bi se spriječili ponovljeni recidivi ili infekcija partnera.
Prognoza
Humani papiloma virus jedna je od najčešćih bolesti s latentnim tijekom. Prognoza ove patologije kada je zaražena sojevima s niskom i srednjom onkogenošću je povoljna. Ako je došlo do infekcije HPV-om treće skupine (visoka karcinogenost), ishod bolesti ovisi o njezinoj ranoj dijagnozi i liječenju.

