Transmuralni infarkt miokarda
Posljednji pregledao: 07.06.2024

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
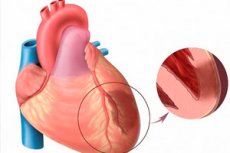
Kada govorimo o akutnom infarktu miokarda, mislimo na jedan od najteže prijetećih oblika srčane ishemije. Riječ je o ishemijskoj nekrozi određenog područja miokarda, koja se javlja kao rezultat neravnoteže između potrebe za kisikom u srčanom mišiću i stvarne razine transporta krvnim žilama. Transmuralni infarkt miokarda, zauzvrat, smatra se posebno teškom patologijom, kada nekrotična žarišta ošteti čitavu debljinu ventrikularnog zida, počevši od endokarda i do epikarda. Patologija je uvijek akutna i velika-fokalna, što je kulminiralo razvojem kardioskleroze postinfarktiranja. Simptomatologija se izražava jarko, u usporedbi sa slikom tipičnog infarkta (iznimka - infarkt stražnjeg stijenke srca, često prikriveno). Prognoza izravno ovisi o pravološnosti hitne medicinske skrbi. [1]
Epidemiologija
Kardiovaskularne bolesti smatraju se najčešćim uzrokom smrti za pacijente u mnogim ekonomski razvijenim regijama svijeta. Na primjer, u europskim zemljama više od četiri milijuna ljudi godišnje umire od srčanih patologija. Primjećuje se da je više od polovice smrtnih slučajeva izravno povezano s takvim čimbenicima rizika kao što su visoki krvni tlak, pretilost, pušenje, niska tjelesna aktivnost.
Infarkt miokarda, kao komplicirana varijanta tijeka koronarne srčane bolesti, trenutno je vodeći uzrok invaliditeta kod odraslih, s stopama smrtnosti od 11%.
Transmuralni infarkt češće utječe na muškarce koji pripadaju dobnoj kategoriji od 40-60 godina. Žene trpe ovu vrstu infarkta 1,5-2 puta rjeđe.
Posljednjih godina povećala se učestalost transmuralne patologije kod mladih bolesnika 20-35 godina.
Transmuralni infarkt miokarda jedan je od najtežih i po život opasnijih uvjetima, smrtnost u bolnici često doseže 10-20%. Najčešći nepovoljni ishod primjećen je u bolesnika s istodobnim dijabetes melitusom, hipertenzijom, kao i u ponavljajućim infarktivnim napadima.
Uzroci transmuralni infarkt miokarda.
U ogromnoj većini bolesnika, razvoj transmuralnog infarkta povezan je s okluzijom glavnog prtljažnika ili grane koronarne arterijske posude. Tijekom ovog poremećaja, miokard doživljava nedostatak opskrbe krvlju, a hipoksija se povećava, što se pogoršava s povećanjem opterećenja na srčanom mišiću. Miokardna funkcionalnost smanjuje se, tkivo u određenom dijelu podvrgava se nekrozi.
Izravno sužavanje koronarnog lumena događa se iz razloga poput ovih:
- Kronična vaskularna patologija - ateroskleroza, praćena taloženjem elemenata kolesterola (plaketi) na zidovima posude - najčešći je faktor u pojavi infarkta miokarda. Nalazi se u 95% slučajeva smrtonosnog ishoda od transmuralnog infarkta. Uobičajeni znak ateroskleroze smatra se povećanjem razine lipida u krvi. Rizik od infarktivnih komplikacija dramatično se povećava kada je vaskularni lumen blokiran za 75% ili više.
- Stvaranje i kretanje krvnih ugrušaka unutar krvnih žila - vaskularna tromboza - manje je čest, ali drugi mogući uzrok blokade protoka krvi u koronarnoj cirkulaciji. Trombi može ući u koronarnu mrežu iz lijeve komore (gdje se formiraju zbog atrijskih fibrilacija i patologije ventila) ili kroz netaknute foramen ovale.
Posebne rizične skupine uključuju ljude koji imaju otežanu nasljednu predispoziciju (srce i vaskularne patologije u obiteljskoj liniji), kao i teške pušače i osobe starije od 50-55 godina. S[2]
Negativni doprinosi stvaranju ateroskleroze su:
- Nepravilna prehrana;
- Metabolički poremećaji, pretilost;
- Nedovoljna tjelesna aktivnost, hipodinamia;
- Dijagnosticirana arterijska hipertenzija;
- Dijabetes bilo koje vrste;
- Sistemske patologije (prvenstveno vaskulitis).
Faktori rizika
Srce uvijek akutno reagira na bilo koji krvotok i hipoksiju. Kad je lumen koronarne arterijske posude blokiran i nemoguće je osigurati alternativni protok krvi, srčani miociti - miokardne stanice - počinju umirati u zahvaćenom području u roku od pola sata.
Poremećena cirkulacija krvi kao rezultat aterosklerotskih procesa koronarne mreže u 98% slučajeva postaje "krivac" transmuralnog infarkta miokarda.
Ateroskleroza može utjecati na jednu ili više koronarnih arterija. Sužavanje pogođene žile je različito - po stupnju blokade protoka krvi, dužinom suženog segmenta. Ako se krvni tlak osobe raste, endotelni sloj je oštećen, aterosklerotski plak postaje zasićen krvlju, što naknadno zgrušava i tvori tromb, pogoršavajući situaciju sa slobodnim vaskularnim lumenom.
Krvni ugrušak je vjerojatnije da će se formirati:
- U području lezije aterosklerotske plakete;
- U području endotelne oštećenja;
- Na mjestu sužavanja arterijskog posuda.
Povećavanje nekroze miokarda može imati različite veličine, a transmuralna nekroza često izaziva rupturu mišićnog sloja. Čimbenici kao što su anemija, infektivno-upalni procesi, groznica, endokrine i metaboličke bolesti (uključujući patologije štitnjače) pogoršavaju ishemiju miokarda. [3]
Najznačajniji čimbenici rizika za razvoj transmuralnog infarkta miokarda smatraju se:
- Neravnoteža lipida u krvi;
- Dugoročno ili teško pušenje;
- Dijabetes;
- Povećani krvni tlak;
- Bilo koji stupanj pretilosti;
- Psihosocijalni aspekti (čest stres, depresija itd.);
- Hipodinamia, nedostatak vježbanja;
- Nepravilna prehrana (konzumacija velikih količina životinjskih masti i trans masti na pozadini male konzumacije biljne hrane);
- Zlouporaba alkohola.
"Mali", relativno rijetki čimbenici rizika smatraju se:
- Giht;
- Nedostatak folne kiseline;
- Psorijaza.
Značajno pogoršava tijek infarkta miokarda poput:
- Biti mužjak;
- Tromboliza;
- Akutna bolest koronarne arterije;
- Pušenje;
- Nasljedno pogoršanje za koronarne srčane bolesti;
- Neuspjeh lijeve komore;
- Kardiogeni šok;
- Poremećaji ventrikularnog ritma;
- Atrioventrikularni blok;
- Drugi srčani udar;
- Starost.
Patogeneza
Proces razvoja infarkta nastaje stvaranjem trajnih promjena u smrti miokarda i miocita.
Tipična manifestacija infarkta miokarda je elektrokardiografsko otkrivanje abnormalnih Q-BEAT-a koji prelaze normu u trajanju i amplitudi, kao i neznatno povećanje amplitude R-BEAT-a u torakalnim vodičima. Omjer amplituda Q i R-zuba određuje dubinu debridema. To jest, dublji q i niži r, to je izraženiji stupanj nekroze. Transmuralna nekroza popraćena je nestankom R-notchesa i fiksacijom QS kompleksa.
Prije razvoja koronarne tromboze, utječe se na endotelni sloj aterosklerotskog plaka koji je popraćen porastom razine trombogenih krvnih faktora (tromboksan A2, itd.). To se guraju hemodinamičkim kvarovima, naglim promjenama vaskularnog tonusa, fluktuacijama u indeksima kateholamina.
Oštećenja aterosklerotske plaka sa središnjom nekrozom i ekstramuralnom trombozom, kao i s malom stenozom, često završava ili razvojem transmuralnog infarkta ili sindroma iznenadne koronarne smrti. Svježe aterosklerotske mase koje sadrže velike količine aterogenih lipoproteina posebno su sklone puknuću.
Pojava oštećenja miokarda najčešće se javlja u satima pred jutra, što je objašnjeno prisutnošću cirkadijanskih promjena u koronarnom vaskularnom tonu i promjena u razini kateholamina.
Razvoj transmuralnog infarkta u mladoj dobi može biti posljedica urođenih oštećenja koronarnih žila, embolije zbog infektivnog endokarditisa, srčanih miksoma, stenoze aorte, eritremije itd. U tim slučajevima postoji akutna neravnoteža između potrebe za srčanim mišićima i njegovom opskrbom kroz cirkulacijsko stanje. Transmuralna nekroza pogoršava se hiperkateholemijom.
Očito je da je u većini slučajeva akutnog transmuralnog infarkta miokarda uzrok stenotička ateroskleroza koronarnih žila, tromboza i produženi okluzivni grč.
Simptomi transmuralni infarkt miokarda.
Klinička slika u transmuralnom infarktu prolazi kroz nekoliko faza, koje se simptomatski razlikuju jedna od druge.
Prva u fazi je prodromalni ili preinfarkt, koji traje oko tjedan dana i povezan je sa stresom ili fizičkim preopterećenjem. Simptomatologiju ovog razdoblja karakterizira izgled ili pogoršanje napada angine, koji postaju češći i jači: razvija se nestabilna angina. Opće dobrobit također se mijenja. Pacijenti počinju doživljavati nemotiviranu slabost, umor, gubitak raspoloženja, anksioznost, spavanje je poremećeno. Rukovima bolova, koji su prethodno pomogli u uklanjanju boli, sada ne pokazuju učinkovitost.
Zatim, ako se ne pruži pomoć, dolazi do sljedeće - akutna - faza patologije. Njegovo trajanje mjeri se od trenutka ishemije srčanog mišića do prvih znakova njegove nekroze (uobičajeno trajanje - od pola sata do nekoliko sati). Ova faza započinje rafalom srčane boli koja zrači do gornjeg ekstremiteta, vrata, ramena ili podlaktice, čeljusti, lopatice. Bol može biti ili kontinuirana (trajna) ili valovita. Postoje znakovi stimulacije autonomnog živčanog sustava:
- Iznenadna slabost, osjećaj daha;
- Akutni osjećaj straha od smrti;
- "natapano" znoj;
- Poteškoće u disanju čak i u mirovanju;
- Mučnina (možda do točke povraćanja).
Razvija se kvar lijeve komore, karakteriziran dispnejom i smanjenim tlakom impulsa, nakon čega slijedi srčana astma ili plućni edem. Kardiogeni šok je moguća komplikacija. Aritmije su prisutne u ogromnoj većini bolesnika.
Prvi znakovi
Prva "zvona" transmuralnog infarkta najčešće se pojavljuju nekoliko sati ili čak dana prije razvoja napada. Ljudi koji su pažljivi na svoje zdravlje možda će na njih obratiti pažnju i pravodobno tražiti medicinsku pomoć.
Najvjerojatniji znakovi predstojeće patologije:
- Pojava bolova u prsima u vrijeme ili odmah nakon tjelesne aktivnosti, snažna emocionalna stanja i iskustva;
- Češća pojava napada angine (ako ih je bilo prije);
- Osjećaj nestabilnog srca, snažnog otkucaja srca i vrtoglavice;
- Nedostatak učinka nitroglicerina (bolovi u prsima nisu kontrolirani, iako je lijek prije pomagao).
Važno je razumjeti ozbiljnost situacije: Među svim zabilježenim slučajevima transmuralnog infarkta, najmanje 20% njih je fatalno u prvih 60 minuta napada. A krivnja liječnika ovdje, u pravilu, nije. Smrtonosni ishod nastaje zbog kašnjenja pacijenta ili njegovih najmilijih, koji se ne žure kontaktirati liječnike i ne nazivaju "hitnu pomoć" pravovremeno. Treba imati na umu da ako postoji osoba s povećanim rizikom od srčanog udara u obitelji, svi bliski ljudi trebali bi jasno znati algoritam svojih postupaka u vrijeme razvoja srčanog napada.
Transmuralni infarkt miokarda može se sumnjati u prilično jak i trajni sindrom boli. Bolne manifestacije - stiskanje, pecivo - osjećaju se u prsima, mogu se "povući" u gornjem ekstremitetu (češće lijevo), području ramena ili vrata, boka tijela ili ramena. Dodatni znakovi kojima bi se pažnja trebala obratiti:
- Osjećaj da nema dovoljno zraka za disanje;
- Osjećaj straha, predosjećaj vlastite smrti;
- Povećano znojenje;
- Brzina kože.
Jedna od razlikovnih značajki infarkta miokarda od uobičajenog napada angine: sindrom boli ne eliminira u mirovanju, ne nestaje nakon resorpcije nitroglicerina, traje više od 15-20 minuta. [4]
Faze
Prema morfološkim znakovima, tijek infarkta miokarda ima tri faze (rijetko su naznačeni u liniji dijagnoze, jer je prikladnije propisati trajanje patologije u danima):
- Ishemijska faza (malo ranije zvala se akutna žarišna ishemijska distrofija miokarda) - traje do 6-12 sati.
- Stadij nekroze - traje do 1-2 tjedna.
- Organizacijska faza - traje do 4 tjedna ili više.
Obrasci
Ovisno o lokalizaciji patološkog fokusa, razlikujte takve vrste transmuralnog infarkta:
- Lezija prednje stijenke (prednja, anterosuperior, anterolateralna, anteroseptalni transmuralni infarkt;
- Lezija stražnjeg (donje) zida (inferiorna, inferolateralna, inferiorna stražnja, dijafragmatični infarkt);
- Apikalno-lateralno, gornje-lateralno, bazalno-lateralne lezije;
- Stražnji, bočni, stražnji-bazalni, posterolateralna, stražnja-septalna lezija;
- Masivni infarkt desnog ventrikula.
Prema širenju patološkog nekrotičnog procesa, postoje i druge vrste infarktnih žarišta osim Transmural:
- Intramuralno;
- Subepikarda;
- Subendokarda.
Većini bolesnika dijagnosticiraju transmuralne i subendokardne lezije.
Ovisno o opsegu oštećenja, odlikovano:
- Mikronekroza (aka žarišna nekroza);
- Plitka nekroza;
- Velika-fokalna nekroza (zauzvrat, podijeljena na malu, srednju i opsežnu varijantu).
Transmuralni infarkt prednjeg zida miokarda češće je povezan s okluzijom glavnog debla lijeve koronarne arterije ili njegove grane - prednje silazne arterije. Patologiju često prati ventrikularna ekstrasystola ili tahikardija, supraventrikularna aritmija. Poremećaji provođenja obično su stabilni, jer su povezani s nekrozom struktura vodljivog sustava.
Transferni infarkt inferiornog zida miokarda utječe na područja koja su u blizini dijafragme - dijafragmatični presjek stražnjeg zida. Ponekad se takav infarkt naziva stražnji dijafragmatični, dijafragmatični ili inferiorni. Takva lezija često odvija trbušni tip, pa se problem često zbunjuje s bolestima poput akutnog upala slijepog crijeva ili pankreatitisa.
Akutni transmuralni infarkt miokarda lijeve komore javlja se u velikoj većini transmuralnih lezija. Fokus nekroze može se lokalizirati u prednjem, stražnjem ili inferiornom zidu, vrhunskom, interventrikularnom septumu ili istovremeno uključiti nekoliko zona. Na desnu komoru je relativno rijetko pogođen, a atrija još rjeđe.
Transmuralni anterolateralni infarkt miokarda jedan je od oblika oštećenja lijevog ventrikula, u kojem elektrokardiogram pokazuje povećani Q-zub u vodičima I, AVL, V4-6, kao i pomak ST-segmenta prema gore od izolacije i negativnog koronarnog T-TOOT-a. Na prednji aspekt bočne stijenke lijeve komore utječe zbog okluzije dijagonalnih arterija ili grana lijeve cirkularne arterije.
Transferolateralni infarkt miokarda posljedica je okluzije prednje silazne arterije ili arterijskog prtljažnika.
Transmuralni infarkt miokarda bočne stijenke rezultat je okluzije dijagonalne arterije ili posterolateralne grane lijeve cirkularne arterije.
Transmuralni infarkt miokarda prednjeg septalnog septalnog septera karakterizira mjesto nekrotičnog fokusa u desnom dijelu prednjeg zida lijeve komore i u prednjem dijelu interventrikularnog septuma, koji je ujedno i lijeva ventrikularna desna zid. Kao rezultat lezije, vektori pobude odlaze se prema leđima i lijevo, tako da se karakteristične elektrokardiografske promjene primjećuju samo u desnim torakalnim vodičima.
Veliki fokalni transmuralni infarkt miokarda, inače poznat kao opsežni ili MI s patološkim QS-om, najopasnija je vrsta patologije, koja ima vrlo ozbiljne i opasne po život posljedice za pacijenta. Opsežni transmuralni infarkt miokarda ostavlja praktički nikakve šanse za pacijente.
Komplikacije i posljedice
Komplikacije u transmuralnom infarktu, nažalost, nisu neuobičajene. Njihov razvoj može dramatično promijeniti prognozu bolesti. Među najčešćim štetnim učincima su kardiogeni šok, ozbiljni poremećaji ritma i akutno zatajenje srca.
Velika većina odgođenih ishoda nastaje zbog stvaranja zone vezivnog tkiva u području mrtvog srčanog tkiva. Prognoza se može relativno poboljšati srčanom kirurgijom: operacija se može sastojati od aortokoronarne zaobilaznice, perkutane koronarne angiografije itd.
Zamjena vezivnog tkiva zahvaćenog područja sprječava potpunu kontrakciju miokarda. Pojavljuju se poremećaji provođenja, promjene srca. Zatajenje srca se formira, organi počinju doživljavati ozbiljnu hipoksiju.
Potrebne su vrijeme i intenzivne mjere rehabilitacije da bi se srce prilagodilo novim radnim uvjetima u najvećoj mogućoj mjeri. Liječenje bi trebalo biti kontinuirano, tjelesna aktivnost treba postupno povećavati, pod pažljivim nadzorom medicinskog stručnjaka.
Neke od najčešćih odgođenih komplikacija uključuju:
- Srčana aneurizmi (strukturna promjena i ispupčenje srčanog zida u obliku vreće, što dovodi do smanjenog izbacivanja krvi i povećanja zatajenja srca);
- Tromboembolija (može se pojaviti zbog fizičke neaktivnosti ili neuspjeha da slijedi medicinski savjet);
- Kronični neuspjeh srčane funkcije (javlja se kao posljedica oštećene kontraktilne aktivnosti lijeve komore, očitovanja edemom nogu, dispnejom itd.).
Rizici komplikacija nakon transmuralnog infarkta prisutni su tijekom cijelog pacijentovog života. Posebno često pacijenti razvijaju ponavljajući napad ili relaps. Jedini način da se izbjegne njegov razvoj je redovito posjećivanje kardiologa i točno slijediti sve njegove preporuke.
Transmuralni infarkt miokarda vrlo je teška patologija koja, kada se komplikacije pridruže, ne ostavlja gotovo nikakvu šansu za pacijenta. Među najčešćim posljedicama:
- Kršenja ritmičke srčane aktivnosti (atrijska fibrilacija, ekstrasistolička aritmija, paroksizmalna tahikardija). Često pacijent umire kada se ventrikularna fibrilacija pojavljuje s daljnjom transformacijom u fibrilaciju.
- Povećavanje zatajenja srca s disfunkcijom lijeve ventrikula i, kao posljedica, plućni edem, kardiogeni šok, oštar pad krvnog tlaka, blokiranu filtraciju bubrega i - smrtonosni ishod.
- Plućno-arterijska tromboembolija, što rezultira upalom pluća, plućnim infarktom i - smrću.
- Srčana tamponada zbog pucanja miokarda i pucanja krvi u perikardnu šupljinu. U većini tih slučajeva pacijent umire.
- Akutna koronarna aneurizmi (ispupčeno područje ožiljaka) praćeno povećanjem zatajenja srca.
- Tromboendokarditis (taloženje fibrina u srčanoj šupljini s daljnjim odvajanjem i moždanim udarom, mezenterijskom trombozom itd.).
- Sindrom postinfarktiranja, koji uključuje razvoj perikarditisa, artritisa, pleurisa itd.
Kao što pokazuje praksa, najveći udio bolesnika koji su podvrgnuti transfernom infarktu miokarda umiru u ranoj (manje od 2 mjeseca) faza postinfarkta. Prisutnost akutnog zatajenja lijeve komore značajno pogoršava prognozu. [5]
Dijagnostika transmuralni infarkt miokarda.
Dijagnostičke mjere trebaju se provesti što je prije moguće. Istodobno, cjelovitost dijagnoze ne smije se zanemariti, jer mnoge bolesti, ne samo srčane patologije, mogu biti praćene sličnom kliničkom slikom.
Primarni postupak je elektrokardiografija, što ukazuje na koronarnu okluziju. Važno je obratiti pažnju na simptomatologiju - posebno izraženi sindrom boli u prsima koji traje 20 minuta ili više, koji ne reagira na primjenu nitroglicerina.
Ostale stvari na koje treba paziti:
- Patološki znakovi koji prethode napadaju;
- "Povratak" boli u vratu, čeljusti, gornjeg ekstremiteta.
Osjećaj boli u transmuralnom infarktu češće su intenzivni, istovremeno mogu biti poteškoća u disanju, poremećaji svijesti, sinkopa. Transmuralna lezija nema određene znakove. Moguća je nepravilnost otkucaja srca, Bradyja ili tahikardije, vlažna promuklost.
Instrumentalna dijagnoza, prije svega, trebala bi biti predstavljena elektrokardiografijom: ovo je glavna istraživačka metoda, koja otkriva dubok i prošireni Q-zub, smanjenu amplitudu R, povišenje ST-segmenta iznad izolina. Nakon nekog vremena, primjećuje se stvaranje negativnog t-zuba, smanjenje segmenta ST-a.
Koronarografija se može koristiti kao dodatna metoda. Ovo je posebno točna metoda koja omogućuje ne samo otkrivanje okluzije koronarnih plovila trombom ili aterosklerotskom plakom, već i procjena funkcionalne sposobnosti ventrikula, otkrivanje aneurizma i disekcija.
Laboratorijski testovi također su obvezni - prije svega, utvrđen je MB frakcija CPK (kreatin fosfokinaza-MB) - miokardna frakcija ukupne kreatin fosfokinaze (specifični pokazatelj razvoja infarkta miokarda). Uz to, određuju se srčani troponini (kvantitativna studija), kao i razina mioglobina.
Do danas su razvijeni drugi novi pokazatelji, koji se, međutim, još uvijek ne koriste. To su protein koji veže masne kiseline, lanci svjetla miozina, glikogen fosforilaza BB.
Na predbolničkoj razini aktivno se koristi dijagnostičko imunokromatografsko ispitivanje (brzi testovi), pomažući u brzom određivanju biomarkera troponin, mioglobina, kreatin kinaza-MB. Rezultat brzog testa može se procijeniti za samo deset minuta. [6]
Akutni transmuralni infarkt miokarda EKG
Klasična elektrokardiografska slika u infarktu predstavljena je pojavom patoloških Q-zuja, čiji su trajanje i amplituda veći od normalnih vrijednosti. Pored toga, slabo je povećanje amplitude R-BEAT-a u torakalnim vodičima.
Patološki Q-zuši izazvani nekrozom srčanog mišića vizualiziraju se 2-24 sata nakon početka kliničkih manifestacija. Otprilike 6-12 sati nakon početka, visina segmenta ST-a ublažava, a Q-zuši, naprotiv, postaju intenzivniji.
Stvaranje patoloških q-notchesa objašnjava se gubitkom sposobnosti mrtvih struktura na električnu pobudu. Postnekrotično stanjivanje prednjeg zida lijevog ventrikula također smanjuje njegov potencijal, kao rezultat, postoji prednost depolarizacijskih vektora desnog ventrikula i stražnjeg zida lijevog ventrikula. To podrazumijeva početno negativno odstupanje ventrikularnog kompleksa i stvaranje patoloških Q-zuja.
Smanjeni potencijal depolarizacije mrtvog srčanog tkiva također doprinosi smanjenju amplitude R-BEATS-a. Opseg i širenje infarkta procjenjuje se brojem potencijalnih potencijala s nenormalnim Q-zupcima i smanjenom amplitudom R-zuba.
Dubina nekroze ocjenjuje se prema odnosu između amplituda Q i R otkucaja. Dublje Q i donji R označavaju izraženi stupanj nekroze. Budući da transmuralni infarkt miokarda izravno uključuje cijelu debljinu stijenke srca, R-zuši nestaju. Zabilježen je samo negativan oblik plaka, nazvan QS-kompleks. [7]
Elektrokardiografski znakovi transmuralnog infarkta miokarda |
Elektrokardiogram (obično u torakalnim vodičima) pokazuje nenormalne Q-notches i QS komplekse. Iste promjene mogu biti prisutne i kod endokarditisa s uključenosti miokarda, gnojnih i aseptičnih miokarditisa, kardiomiopatije, progresivne mišićne distrofije i tako dalje. Važno je izvesti kvalitativnu diferencijalnu dijagnozu. |
Diferencijalna dijagnoza
Transmuralni infarkt miokarda često se razlikuje s drugim uzrocima sindroma boli iza sternuma. To može biti secirajuća aneurizmi torakalne aorte, plućna embolija, akutni perikarditis (uglavnom od virusne etiologije), intenzivni radikularni sindrom. Tijekom dijagnoze, specijalist nužno obraća pažnju na prisutnost rizičnih čimbenika za aterosklerozu, osobitosti sindroma boli i njegovog trajanja, reakciju pacijentovog tijela na uporabu analgetika i vazodilatatora, vrijednosti krvnog tlaka. Rezultati objektivnog pregleda, elektrokardiograma, ehokardiograma, laboratorijskih ispitivanja se procjenjuju. [8]
- Seciranje aneurizme aorte karakterizira izgled boli češće između lopatica. Bol pokazuje otpornost na nitrate, a postoji povijest arterijske hipertenzije. U ovom slučaju nema očiglednih elektrokardiografskih promjena, indeksi srčanih markera su normalni. Postoji intenzivna leukocitoza i LF pomicanje ulijevo. Da bi se razjasnila dijagnoza, dodatno su propisana ehokardiografija, aortografija s kontrastom, računalna tomografija.
- Perikarditis zahtijeva pažljivu analizu prošlih zaraznih respiratornih bolesti. Napomena Promjene u udisanju i izdisaju ili u različitim položajima tijela, mrmljanja perikardnog trenja i nedinamičke srčane markere.
- Ponavljanje osteohondroze i pleksitisa popraćen je bolom na strani sternuma. Bol ovisi o pacijentovom držanju i respiratornim pokretima. Palpator otkriva točku ekstremnog osjećaja boli u zoni ispuštanja živčanih završetaka.
- Plućnu emboliju karakterizira dublje boli od transmuralnog infarkta. Često su prisutni paroksizmalni respiratorni diševi, kolaps i crvenilo gornjeg dijela tijela. Elektrokardiografska slika ima sličnosti s infarktnom lezijom miokarda donjeg mjesta, ali postoje manifestacije akutnog preopterećenja srčanih odjeljaka s desne strane. Tijekom ehokardiografije primjećuje se intenzivna plućna hipertenzija.
- Slika akutnog abdomena popraćena je znakovima peritonealne iritacije. Leukocitoza je snažno izražena.
Transmuralni infarkt miokarda također se razlikuje akutnim pankreatitisom, hipertenzivnom krizom.
Tko se može obratiti?
Liječenje transmuralni infarkt miokarda.
Terapijske intervencije trebale bi imati sljedeće uzastopne ciljeve:
- Ublažavanje boli;
- Vraćanje opskrbe krvlju u srčani mišić;
- Smanjenje opterećenja na miokardu i smanjenje potrebe za kisikom;
- Ograničavanje veličine transmuralnog fokusa;
- Sprječavanje razvoja komplikacija.
Ublažavanje boli omogućava poboljšanje dobrobiti pacijenta i normalizaciju živčanog sustava. Činjenica je da prekomjerna živčana aktivnost izazvana jakom boli doprinosi povećanom brzinu otkucaja srca, povećanom krvnom tlaku i vaskularnoj otpornosti, što dodatno pogoršava opterećenje miokarda i povećava potrebu za kisikom u srčanom mišiću.
Lijekovi koji se koriste za uklanjanje sindroma boli su opojne analgetike. Oni se primjenjuju intravenski.
Da bi se vratila odgovarajuća opskrba krvlju u miokardiju, koronarografiju, trombolizu (trombolitičku) terapiju, aortokoronarna kirurgija zaobilaza.
Koronarografija se kombinira sa stentiranjem ili balonskom angioplastikom kako bi se vratila propusnost arterije stentom ili balonom i normalizirala protok krvi.
Trombolitička terapija također pomaže u vraćanju venskog (koronarnog) protoka krvi. Postupak se sastoji od intravenske ubrizgavanja odgovarajućih trombolitičkih lijekova.
Aortokoronarni zaobilaznica jedna je od kirurških mogućnosti za nastavak i optimizaciju koronarne krvi. Tijekom zaobilazne operacije, kirurg stvara zaobilazni vaskularni put koji omogućava protok krvi u zahvaćena područja miokarda. Ova se operacija može izvesti kao hitni ili izborni postupak, ovisno o situaciji.
Kako bi se smanjile srčano opterećenje i minimizirali hipoksiju, propisane su takve skupine lijekova:
- Organski nitrati - doprinose uklanjanju boli, ograničavaju širenje nekrotičnog fokusa, smanjuju smrtnost od transmuralnog infarkta, stabiliziraju krvni tlak (u početku se primijenio intravenski kap, nakon nekog vremena prebačen u tabletni oblik lijeka);
- β-adrenoblokari - potenciraju učinak nitrata, sprječavaju razvoj aritmija i povećani krvni tlak, smanjite ozbiljnost hipoksije miokarda, smanjuju rizik od fizičkih komplikacija (posebno, ventrikularne puknute).
Ako pacijent razvije komplikacije, poput plućnog edema, kardiogenog šoka, poremećaja srčane provodljivosti, terapeutski režim se pojedinačno podešava. Mora se osigurati fizički i mentalni duševni mir.
Svaka od faza terapije bolesnika s transmuralnim infarktom provodi se u skladu s određenim shemama i protokolima. Kako se mogu propisati pomoćni lijekovi:
- Antiaggegentni lijekovi - smanjuju agregaciju trombocita, inhibiraju stvaranje krvnih ugrušaka. U većini slučajeva transmuralnog infarkta, pacijentima je propisana dvostruka antiagregatna terapija, koja se sastoji od uzimanja dvije verzije antiaggerants istovremeno godinu dana.
- Lijekovi za inhibitore enzima angiotenzina - pomažu stabiliziranju krvnog tlaka, spriječiti deformitet srca.
- Antikolesterolni lijekovi (statini) - koji se koriste za poboljšanje metabolizma lipida, niže razine lipoproteina niske gustoće i kolesterola - potencijalnih markera aterosklerotske progresije.
- Antikoagulansi - sprječavaju formiranje ugrušaka krvi.
Terapija lijekovima nužno je nadopunjena općim restorativnim mjerama - posebno zahtijeva pažljivo poštivanje odmora i odmora, prehrambenih promjena (terapeutska tablica № 10 i), postupno širenje tjelesne aktivnosti.
Prva 24 sata nakon napada, pacijenta treba držati u krevetu prva 24 sata. Pitanja o postupnom nastavljanju motoričke aktivnosti raspravlja se s liječnikom koji prisustvuje pojedinačno. Preporučuje se vježbanje vježbi disanja kako bi se spriječilo plućne staze.
Omjer hrane je ograničen, smanjujući kalorični sadržaj na 1200-1500 kcal. Isključite životinjske masti i sol. Jelovnik se proširuje povrćem, proizvodima koji sadrže kalij, žitaricama, morskim plodovima. Količina unosa tekućine je također ograničena (do 1-1,5 litara dnevno).
Važno: Pacijent bi trebao u potpunosti prestati pušiti (aktivno i pasivno) i konzumaciju alkohola.
Nakon transmuralnog infarkta, osoba je prikazana obavezni dispanzer s kardiologom. U početku se promatranje provodi tjedno, a zatim - dva puta mjesečno (prvih šest mjeseci nakon napada). Nakon šest mjeseci, dovoljno je posjećivati kardiologa mjesečno. Liječnik provodi pregled, obavlja kontrolnu elektrokardiografiju, testove stresa. [9]
Kirurško liječenje
Kirurški tretman transmuralnog infarkta može biti otvoren (s pristupom reznom prsnog koša) i perkutano (uključuje ispitivanje kroz arterijsku posudu). Druga se tehnika sve više koristi zbog njegove učinkovitosti, niske traume i minimalnih komplikacija.
Uobičajene vrste perkutanih operacija:
- Venski stentiranje je postavljanje posebnog dilatirajućeg elementa u području sužavanja plovila. Stent je cilindrična mreža izrađena od posebne plastike ili metala. Dostavlja se pomoću sonde u potrebnom vaskularnom području, gdje se proširuje i ostavlja. Jedina značajna moguća komplikacija ovog liječenja može biti retroboza.
- Vaskularna plastika balona je postupak sličan stentiranju, ali umjesto mrežnog cilindra, sonda isporučuje poseban okvir balona koji se napuhava do postizanja željenog vaskularnog područja i proširuje posudu, vraćajući na taj način normalan protok krvi.
- Vaskularna plastika laserskog ekscimera - uključuje uporabu optičke sonde vlakana, koja, kada se dovede u pogođeni segment koronarne arterije, provodi lasersko zračenje. Zrake, zauzvrat, utječu na ugrušak i uništavaju ga, zahvaljujući koji se obnavlja cirkulacija krvi.
Praksa operacije otvorenog srca razumna je za bolesnike s potpunom arterijskom okluzijom, kada stentiranje nije moguće, ili u prisutnosti istodobnih koronarnih patologija (npr. Srčanih oštećenja). U takvoj se situaciji provodi zaobilazna operacija, postavljaju se zaobilaženi vaskularni putevi (s autoimplacijama ili sintetičkim materijalima). Operacija se izvodi s zastoj srca i uporabom AIC-a ("Umjetna cirkulacija") ili na radnom organu.
Poznate su sljedeće vrste zaobilaza:
- Mamarocoronary - unutarnja torakalna arterijska posuda, koja je manje sklona aterosklerotskim promjenama i nema ventile poput vene, koristi se kao shunt.
- Aortokoronarni - Pacijentova se vena koristi kao shunt, koji se šiva koronarnom arterijom i aortom.
Svaka operacija srca potencijalno je opasan postupak. Operacija obično traje nekoliko sati. Prva dva dana pacijent ostaje u odjelu za intenzivnu njegu pod stalnim nadzorom stručnjaka. U nedostatku komplikacija, prebačen je u redoviti odjel. Posebnosti razdoblja rehabilitacije određuju se pojedinačno.
Prevencija
Preventivne mjere za sprečavanje razvoja transmuralnog infarkta usmjerene su na smanjenje negativnog utjecaja potencijalnih štetnih čimbenika na ljudsko tijelo. Posebno je važno prevenciju ponovljenog napada kod bolesnih ljudi. Pored podrške lijekovima, trebali bi slijediti brojne medicinske preporuke, uključujući promjene u prehrani, korekciju tjelesne aktivnosti i načina života.
Dakle, prevencija može biti primarna (za ljude koji nikada prije nisu imali transmuralni ili drugi infarkt) i sekundarni (kako bi se spriječilo ponavljanje infarkta miokarda).
Ako je osoba u rizičnoj skupini za razvoj kardiovaskularne patologije, tada su pripremljene sljedeće preporuke:
- Povećati tjelesnu aktivnost.
Hipodinamia može izazvati mnoge kardiovaskularne probleme. Podrška srčanog tona posebno je potrebna za osobe starije od 35-40 godina. Jednostavno i učinkovito možete ojačati srce svakodnevnim hodanjem, trčanjem, plivanjem i biciklizmom.
- Potpuno odustajte od loših navika.
Pušenje i pijenje alkohola štetno je za bilo koga, bez obzira na njihovo početno stanje zdravlja. A za ljude s kardiovaskularnim patologijama, alkohol i cigarete kategorički su kontraindicirani. I to nisu samo riječi, već dokazana činjenica.
- Jedite kvalitetu i pravilnu prehranu.
Prehrana je temelj našeg cjelokupnog zdravlja i vaskularnog zdravlja. Važno je konzumirati što malo pržene hrane, životinjske masti, proizvode sa sintetičkim zamjenama, trans masti, velike količine soli. Preporučuje se proširivanje prehrane povrćem, zeljem, voćem, orasima, bobicama, morskim plodovima.
- Izbjegavajte negativne učinke stresa, tražite više pozitivnih emocija.
Poželjno je izbjegavati, ako je moguće, pretjerani emocionalni stres i šokovi. Ljudi skloni brizi i tjeskobi, koji se često zauzimaju situacije "blizu srca", preporučuje se da uzimaju sedative (nakon savjetovanja s liječnikom).
- Pratite očitanja krvnog tlaka.
Često se procesi koji dovode do kasnijih grčeva i blokade vaskularnog lumena izazivaju porast krvnog tlaka. Da biste izbjegli takve komplikacije, trebali biste samostalno nadzirati krvni tlak, pravodobno uzmite antihipertenzivne lijekove koje je liječnik propisao.
- Kontrolirati razinu šećera u krvi.
Pacijenti s dijabetesom melitusa imaju problema sa stanjem vaskularnih zidova, koji postaju krhkiji i lako začepljeni zbog bolesti. Kako bi se spriječio razvoj patoloških intravaskularnih procesa, potrebno je redovito konzultirati se s endokrinologom, podvrgnuti liječenju i ostati pod sustavnom medicinskom kontrolom (za praćenje vrijednosti šećera u krvi).
- Redovito pogledajte kardiologa.
Osobe s rizikom od razvoja transmuralnog infarkta ili drugih srčanih bolesti trebali bi biti sustavno (1-2 puta godišnje) koje je ispitao liječnika opće prakse i kardiolog. Ova je preporuka posebno relevantna za bolesnike starije od 40-45 godina.
Sekundarna prevencija je spriječiti razvoj ponovljenog napada transmuralnog infarkta, što može biti kobno za pacijenta. Takve preventivne mjere uključuju:
- Obavijestiti svog liječnika o bilo kakvim sumnjivim simptomima (čak i relativno bezopasnim);
- Slijedeći liječničke recepte i savjete;
- Osiguravanje odgovarajuće tjelesne aktivnosti, prehrane i prilagodbe načina života;
- Odabir vrste radne aktivnosti koja ne zahtijeva pretjerani fizički napor i ne prati ga psiho-emocionalnim šokovima.
Prognoza
Patologije kardiovaskularnog aparata najčešći su faktor povećane smrtnosti. Transmuralni infarkt miokarda najopasnija je komplikacija ishemijske srčane bolesti, koja se ne može "suzbiti" čak i unatoč stalnom poboljšanju dijagnostičkih i terapijskih metoda.
Preživljavanje nakon napada ovisi o mnogim čimbenicima - prije svega o brzini medicinske skrbi, kao i o kvaliteti dijagnoze, općem zdravlju i starosti osobe. Pored toga, prognoza ovisi o razdoblju hospitalizacije od trenutka napada napada, opsegu oštećenja srčanog tkiva, vrijednostima krvnog tlaka itd.
Stručnjaci najčešće procjenjuju stopu preživljavanja u jednoj godini, a zatim tri, pet i osam godina. U većini slučajeva, ako pacijent nema patologije bubrega i dijabetes melitus, trogodišnja stopa preživljavanja smatra se realnom.
Dugotrajna prognoza uglavnom je određena kvalitetom i cjelovitošću liječenja. Najveći rizik od smrti prijavljen je u prvih 12 mjeseci nakon napada. Glavni čimbenici smrti pacijenta su:
- Infarkt recidiva (najčešće);
- Kronična ishemija miokarda;
- Sindrom iznenadne srčane smrti;
- Plućna embolija;
- Akutni krvožilni poremećaj u mozgu (moždani udar).
Pravilno provedene mjere rehabilitacije igraju ključnu ulogu u kvaliteti prognoze. Razdoblje rehabilitacije trebalo bi slijediti sljedeće ciljeve:
- Osigurati sve uvjete za oporavak organizma, njegovu prilagodbu standardnim opterećenjima;
- Poboljšati kvalitetu života i performanse;
- Smanjite rizik od komplikacija, uključujući recidive.
Kvalitetne intervencije rehabilitacije trebale bi biti uzastopne i neprekidne. Sastoje se od sljedećih faza:
- Patično razdoblje - počinje od trenutka prijema pacijenta na jedinicu intenzivne ili intenzivne njege, a dalje - na kardiologiju ili vaskularni odjel (klinika).
- Boravak u rehabilitacijskom centru ili sanatorijumu - traje do 4 tjedna nakon srčanog udara.
- Ambulantno razdoblje - uključuje ambulantno praćenje kardiologa, rehabilitologa, instruktora LFK-a (godinu dana).
Rehabilitaciju tada nastavlja pacijent neovisno, kod kuće.
Osnova uspješne rehabilitacije je umjerena i dosljedna tjelesna aktivnost, čija je shema razvijala liječnik na individualnoj osnovi. Nakon određenih vježbi, pacijentovo stanje nadgleda specijalist i procjenjuje se prema nizu kriterija (takozvani "testovi stresa" su posebno relevantni). [10]
Pored tjelesne aktivnosti, program rehabilitacije uključuje podršku lijekova, korekciju načina života (promjene prehrane, kontrola težine, uklanjanje loših navika, nadzor metabolizma lipida). Integrirani pristup pomaže u sprječavanju razvoja komplikacija i prilagođavanju kardiovaskularnog sustava svakodnevnim aktivnostima.
Transmuralni infarkt miokarda karakterizira najnepovoljnija prognoza, što se objašnjava povećanom vjerojatnost smrtnosti čak i u predbolničkoj fazi. Oko 20% bolesnika umire u prva četiri tjedna nakon napada.

