Medicinski stručnjak članka
Nove publikacije
Cervikalna displazija
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
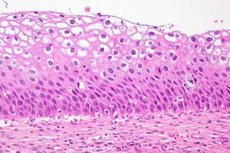
Cervikalna displazija je jasna promjena u broju i morfološkoj strukturi stanica u pojedinačnim sektorima sluznice vrata maternice. Ovo stanje epitela smatra se opasnim zbog visokog rizika od razvoja onkološkog procesa, ali uz pravovremenu dijagnozu i liječenje, patologija je reverzibilna. Rak vrata maternice zauzima treće mjesto među najčešćim bolestima kod žena. Prema statistikama koje je prikupila WHO, cervikalna displazija kao prekancerozna patologija dijagnosticira se godišnje kod više od 40 milijuna predstavnica ljepšeg spola. U modernoj ginekološkoj praksi, cervikalna displazija kao dijagnoza zamjenjuje se definicijom - CIN (Cervikalna intraepitelna neoplazija), ili cervikalna intraepitelna neoplazija.
 [ 1 ]
[ 1 ]
Uzroci cervikalna displazija
Prema najnovijim podacima WHO-a, 90% uzroka cervikalne displazije povezano je s virusnom infekcijom. Najčešće se radi o HPV-u - humanom papiloma virusu, a DNA ovog virusa detektira se u gotovo svakoj studiji, bez obzira na težinu cervikalne displazije. Međutim, etiološki, CIN mogu izazvati i drugi čimbenici, uključujući sljedeće bolesti, stanja i okolnosti:
- Humani papiloma virus (HPV)
- HSV-2 (HSV2) - virus herpes simpleksa, tip 2
- Citomegalovirus (CMV) - citomegalovirus
- Gardinella, anaerobna bakterijska infekcija (Gardnerella vaginalis)
- Vaginalna kandidijaza (Candida spp.)
- Urogenitalna infekcija - mikoplazmoza (Mycoplasma hominis)
- Klamidija (Chlamydia trachomatis)
- Dugotrajna upotreba hormonskih kontraceptiva
- Promiskuitetni spolni odnosi, neselektivni izbor seksualnih partnera
- Početak spolne aktivnosti prije postizanja odgovarajuće spolne zrelosti (12-14 godina)
- Povijest genetskog onkofaktora
- Imunodeficijencija, uključujući HIV
- Kemoterapija
- Alimentarne patologije povezane s pothranjenošću, nedostatkom mikroelemenata i esencijalnih vitamina
- Česti porođaji ili, naprotiv, pobačaji
- Nezdrave navike - pušenje, ovisnost o alkoholu
- Antisocijalni način života, nedovoljna razina osnovne higijene
Treba napomenuti da je cervikalna displazija najčešće povezana sa spolno prenosivim bolestima - spolno prenosivim bolestima, među kojima je vodeći humani papilomavirus - papilomavirus. Ovo je najčešći uzrok prekanceroznih bolesti kod žena, pa ga vrijedi detaljnije razmotriti.
HPV se dijeli u sljedeće kategorije prema stupnju rizika od razvoja raka:
- Šiljasti kondilomi, bradavice, neonkogene prirode
- Nizak onkogeni rizik (onkogeni serotip 14 vrsta)
- Visok rizik od razvoja raka
Opasnost takvih etioloških čimbenika leži u asimptomatskom napredovanju bolesti. Gotovo je nemoguće primijetiti početak razvoja patologije bez redovitih ginekoloških pregleda. Od početka infekcije do stadija očitog onkološkog procesa može proći više od 10 godina. Infekcija prijeti mnogim ženama, ali one koje spadaju u rizičnu kategoriju najosjetljivije su joj. To su dame koje vode slobodan način života u seksualnom smislu, kao i one koje ne koriste kontracepciju pri promjeni seksualnih partnera. Osim toga, žene koje su nemarne prema bilo kakvim upalnim procesima u genitourinarnoj sferi izložene su riziku od zaraze HPV-om. Mali postotak infekcije javlja se u slučajevima traumatskih ozljeda vrata maternice tijekom prekida trudnoće.
Zanimljivu verziju uzroka koji doprinose razvoju cervikalne displazije iznio je američki ginekolog Polikar. "Teorija korova" objašnjava CIN na sljedeći način:
- Epitelni pokrov vrata maternice je vrsta tla
- Virusi i bakterije mogu ući u „tlo“, uzrokujući promjene u stanicama tkiva
- Da bi "sjeme" počelo rasti i izazvati patologiju, potrebni su im određeni uvjeti
- Uvjeti za patološki rast "sjemenki" su toplina, vlažna okolina, prljavština, svjetlost
- Sljedeći čimbenici igraju ulogu u uvjetima za razvoj rasta patologije:
- imunodeficijencija
- nedostatak vitamina i nedostatak mikronutrijenata
- nepoštivanje higijenskih pravila
- loše navike
- genetski faktor
Hipoteza liječnika sa Sveučilišta u Kaliforniji još nije odbačena, ali nije ni prihvaćena kao aksiom, međutim, klinička opažanja ukazuju na određenu pouzdanost "teorije korova". Žene kojima je dijagnosticirana cervikalna displazija liječene su u liječničkoj klinici. Kod 45% njih, nakon prestanka pušenja, primanja normalne prehrane bogate vitaminima i imunomodulatora, rezultati PAP testova i histoloških strugotina su se poboljšali. 25% pacijentica je potpuno izliječeno od HPV-a nakon godinu dana.
Patogeneza
Cervikalna displazija patogenetski je najčešće povezana s infekcijom humanim papilomavirusom, humanim papiloma virusom. U praksi ginekoloških onkologa uobičajeno je razmatrati dvije vrste razvoja virusne infekcije:
- Prva faza – DNA papiloma virusa već je u stanici, ali ne prodire u njezin kromosom (episomalno stanje). Ova vrsta infekcije smatra se reverzibilnom i lako izlječivom u smislu liječenja.
- Druga faza, kada se DNA papiloma virusa već nalazi u staničnom genomu. Ova varijanta infekcije može se nazvati prvim korakom prema razvoju patološke transformacije stanica. Istovremeno se inducira rođenje specifičnog estrogena (16α-ONE1) s agresivnim oblikom razvoja, koji ima kancerogeni učinak. To su idealni uvjeti za stvaranje tumorskog procesa.
Općenito, patogeneza cervikalne displazije povezana je s transformacijom stanične strukture tkiva. Epitelno tkivo cerviksa ima određena svojstva:
- Struktura (4 sloja)
- Standardi veličine staničnih jezgri
- Način rada mobilnog kontakta
Također, epitelno tkivo može imati različite strukture ovisno o svom položaju. Endocerviks se nalazi unutar maternice, to je žljezdano tkivo (jednoredni cilindrični epitel). Vanjski sloj epitela (vaginalni) je ravni epitel s mnogo slojeva (SPE). Slojevi višeslojnog epitela dijele se na sljedeće vrste:
- Početne, germinalne (bazalne niskodiferencirane stanice)
- Sloj koji je sposoban za aktivno dijeljenje i množenje je parabazalni sloj.
- Međusloj, bodljikavi sloj diferenciranih stanica s jasno izraženom citoplazmom. To je zaštitni sloj epitela.
- Sloj koji se može ljuštiti je površinski. Ovaj sloj je podložan keratinizaciji.
Patogenetski, cervikalna displazija najčešće je povezana s poremećajem u strukturi bazalnih i parabazalnih slojeva (hiperplazija). Promjene utječu na sljedeće procese:
- Podjela jezgara, njihove veličine i konture su poremećene
- Stanice su slabo diferencirane.
- Normalna stratifikacija epitela je poremećena.
Patologija se može razvijati tijekom godina sve dok se ne naruši integritet bazalne membrane, što zauzvrat dovodi do raka vrata maternice (invazivni oblik).
Trenutno, zahvaljujući redovitim programima probira (ginekološkim pregledima), većina žena ima priliku zaustaviti razvoj atipičnih stanica u ranim fazama. Blaga i umjerena cervikalna displazija uspješno se liječi i nije bolest opasna po život. Teška displazija najčešće je povezana s odbijanjem pacijentica iz rizične skupine da se pridržavaju pravila preventivnog pregleda i adekvatne terapije.
Simptomi cervikalna displazija
Simptomi CIN-a karakteriziraju se svojom "tajnošću". Cervikalna displazija je opasna jer se javlja bez očitih, uočljivih kliničkih manifestacija. Gotovo je nemoguće na vrijeme vidjeti kliničku sliku bez pregleda, posebno u ranim fazama bolesti. Patologija se razvija apsolutno asimptomatski kod 10-15% žena, ostatak kategorije pacijenata ima priliku zaustaviti proces zahvaljujući redovitim pregledima kod ginekologa.
Treba napomenuti da se CIN rijetko javlja kao samostalna bolest; obično je popraćena bakterijskim i virusnim infekcijama:
- HPV
- Kolpitis
- Klamidija
- Herpes infekcija
- Cervicitis
- Leukoplakija
- Adneksitis
- Kandidijaza
Simptomi cervikalne displazije ne moraju biti pravi uzroci samog CIN procesa; znakovi su obično uzrokovani popratnim bolestima i mogu biti sljedeći:
- Svrbež u vagini
- Osjećaj peckanja
- Iscjedak koji nije tipičan za zdravo stanje, uključujući krv
- Bol tijekom spolnog odnosa
- Vučna bol u donjem dijelu trbuha
- Vidljivi kondilomi, papilomi
Cervikalna displazija nije onkološka bolest, ali zbog latentne kliničke slike smatra se prilično opasnom, sklonom progresiji, a u teškom obliku može dovesti do raka vrata maternice. Stoga se glavni način brzog otkrivanja asimptomatskih promjena u epitelnom pokrovu vrata maternice smatra pregledom i dijagnozom.

Prvi znakovi
Latentni tijek CIN-a karakteristična je klinička slika za sve vrste cervikalne displazije.
Prvi znakovi koji mogu manifestirati bolest najvjerojatnije su povezani s prisutnošću znakova povezanih patologija ili početno provocirajućih čimbenika.
Najčešće je cervikalna displazija etiološki uzrokovana HPV infekcijom.
Prema statistikama, svaki deveti stanovnik planeta nositelj je jedne od 100 vrsta humanog papiloma virusa. Mnoge vrste HPV-a prolaze same od sebe zbog aktivnosti imunološkog sustava, neke od njih sklone su recidivu i mogu se manifestirati na sljedeći način:
- Bradavice u genitalnom području (otkrivaju se tijekom ginekološkog pregleda)
- Šiljasti kondilomi su vidljive izrasline s nazubljenim rubovima u vagini i analnom području. Unutarnji kondilomi vidljivi su samo tijekom pregleda u liječničkoj ordinaciji.
- Povremeno lagano krvarenje nakon spolnog odnosa, posebno usred mjesečnog ciklusa
- Iscjedak neobične boje, mirisa, konzistencije
- Nepravilan mjesečni ciklus
Prvi znakovi mogu biti odsutni, sve ovisi o vrsti HPV-a, zaštitnim svojstvima imunološkog sustava. Ovo je ozbiljna prijetnja, budući da cervikalna displazija može teći kao skriveni proces dugi niz godina. Izbrisana klinika CIN-a kao faktora rizika može se spriječiti samo uz pomoć pregleda, probira. Liječnici preporučuju da sve žene nakon 18 godina posjete ginekologa i podvrgnu se dijagnostici - i kliničkoj i instrumentalnoj, laboratorijskoj.
 [ 15 ]
[ 15 ]
Iscjedak kod cervikalne displazije
Iscjedak koji bi mogao ukazivati na cervikalnu displaziju najčešće se otkriva tijekom pregleda na ginekološkom stolcu ili prilikom uzimanja materijala za citologiju. Iz cervikalnog kanala može se izlučiti određena količina sluzave tekućine. Njegova svojstva i karakteristike nisu određene samom CIN-om, već istodobnim, pridruženim infekcijama, najčešće bakterijskim ili virusnim. Također, iscjedak s cervikalnom displazijom može biti povezan s erozivnim procesima. Malo više detalja o specifičnim znakovima iscjetka:
- Obilni, bijeli i gusti iscjedak ima oblik pahuljica i karakterističan miris. To su znakovi kolpitisa koji može pratiti cervikalnu displaziju.
- Oskudan iscjedak pomiješan s krvlju ili gnojem može biti znak erozivnih procesa, posebno ako se pojave nakon spolnog odnosa.
- Iscjedak praćen svrbežom, boli i peckanjem znak je virusne ili bakterijske infekcije, najčešće povezane sa spolno prenosivim bolestima (SPB)
- Iscjedak, čija se količina povećava u drugoj polovici ciklusa, s akutnim svrbežom i peckanjem - simptom je genitalnog herpesa. To je pak faktor koji izaziva cervikalnu displaziju.
- Krvavi iscjedak, obilan ili oskudan, opasan je znak. CIN u trećoj fazi karakterizira ne toliko bol koliko svojstva tekućine koja se izlučuje iz vagine.
Kako bi se utvrdio uzrok iscjetka, u svakom slučaju, jedan pregled nije dovoljan, potrebna je bakteriološka kultura, citologija i drugi laboratorijski testovi. Ako na vrijeme prođete sve faze dijagnostike, proces se može zaustaviti u početnoj fazi i spriječiti razvoj patoloških transformacija u stanicama cervikalnog epitela.
Bol kod cervikalne displazije
Bol kod cervikalne intraepitelne neoplazije prijeteći je simptom koji može značiti da je cervikalna displazija već napredovala u III. stadij. CIN prva dva stadija smatra se pozadinskom bolešću i ne odnosi se na onkološke procese. U pravilu, displazija se javlja bez primjetnih kliničkih znakova, mogu postojati manji simptomi (iscjedak, svrbež) karakteristični za popratne bolesti.
U kojim slučajevima se bol može pojaviti kod cervikalne displazije?
- Svi upalni procesi povezani s organima zdjelice - PID:
- Akutni endometritis - bol je popraćena vrućicom i zimicom
- Ooforitis, jednostran ili obostran, često je infektivnog podrijetla (mikoza, kandida, sve što je povezano sa spolno prenosivim bolestima). Upala u jajnicima uzrokuje bol u donjem dijelu trbuha, često s iscjetkom.
- Endometritis u akutnoj fazi - bol u donjem dijelu trbuha
- Miometritis - bol, nadutost, vrućica
- Salpingitis se manifestira bolnim simptomima na kraju menstrualnog ciklusa.
- Adneksitis u subakutnom ili akutnom tijeku procesa prati jaka bol
PID - upale povezane s zdjeličnim organima etiološki su uzrokovane infekcijama, virusima i bakterijskim lezijama. Upravo se ta "baza" smatra povoljnom za razvoj cervikalne displazije kao posljedice uznapredovale bolesti.
- Cervikalna displazija, koja napreduje do III. stadija, kada su dvije trećine epitelnih slojeva podložne promjenama. Simptom boli traje prilično dugo, vučne je prirode, često s iscjetkom (krv, miris, atipična konzistencija). Bol se može pojaviti čak i bez stresnog faktora, u mirovanju, a rijetko je rezanje ili akutna. U takvim slučajevima postavlja se preliminarna dijagnoza - rak vrata maternice, što zahtijeva preciziranje (lokalizacija procesa, stupanj oštećenja)
Najčešće je bol kod CIN-a klinička manifestacija čimbenika koji izazivaju displaziju. To uključuje, prije svega, virusne infekcije (HPV) i gotovo cijeli niz spolno prenosivih bolesti (SPB).
Gdje boli?
Faze
Suvremeni praktičari koriste novu klasifikaciju koju je razvila WHO. Cervikalna displazija definirana je kao CIN tri stupnja ovisno o težini procesa:
- Promjene u staničnoj strukturi su male. Riječ je o displaziji niskog stupnja ili CIN I. Dijagnozu je potrebno razjasniti laboratorijskim pretragama i probirnim pregledom.
- Stanična struktura epitela podložna je izraženoj transformaciji. To je cervikalna displazija umjerene težine ili CIN II.
- Tipična slika za CIN III su vidljive patološke promjene u dvije trećine epitelnih slojeva. Morfologija i funkcije stanica su jasno narušene, ovaj stadij se dijagnosticira kao teški (teški CIN). Ovo možda još nije rak, ali dijagnoza se definira kao granica između karcinoma in situ i uznapredovalog oblika onkologije.
Cervikalna displazija ne smije se miješati s drugom nozologijom - erozijom. Prema klasifikaciji ICD 10, erozija je defekt epitelnog pokrova, zabilježen u klasi XIV pod šifrom N 86. Terminološka definicija "cervikalne displazije" usvojena je još 1953. godine, a zatim je na Prvom kongresu eksfolijativne citologije 1965. godine taj termin odobren. Deset godina kasnije, 1975. godine, održan je još jedan međunarodni forum (II. kongres o patološkim promjenama u cervikalnim bolestima).
Odlučeno je da se cervikalna displazija nazove Cervikalna intraepitelna neoplazija (CIN) ili CIN. Cervikalna intraepitelna neoplazija kao dijagnoza podijeljena je u 3 stupnja:
- 1. stupanj - blagi.
- 2. stupanj - umjeren.
- Stupanj 3 – teški, dodan karcinom in situ (početni, preinvazivni stadij).
U općeprihvaćenoj klasifikaciji ICD 10, dijagnoza cervikalne displazije bilježi se na sljedeći način:
1. Razred XIV, šifra N87
- N87.0 – blaga cervikalna displazija, CIN stupanj I.
- N87.1 – umjerena cervikalna displazija, cervikalna intraepitelna neoplazija (CIN) II. stupnja.
- N87.2 - očita cervikalna displazija NOS (CIN nije drugdje specificirana), nije drugdje klasificirana. Ova šifra isključuje CIN III. stupnja.
- N87.9 – CIN - nespecificirana cervikalna displazija.
Karcinom in situ označava se šifrom D06 ili kao cervikalna intraepitelna neoplazija (CIN) stupnja III.
Komplikacije i posljedice
Posljedice CIN-a izravno su povezane s dijagnosticiranim stadijem bolesti. Općenito, većina žena brine o svom zdravlju i redovito posjećuje liječnika radi preventivnih pregleda. To značajno utječe na rizik od malignosti displazije. Prema statistikama, 95% žena ljepšeg spola pod nadzorom ginekologa uspješno se nosi s takvom bolešću kao što je cervikalna displazija.
Dijagnostika cervikalna displazija
Displazija je karakteristična transformacija staničnog tkiva cervikalnog epitela. Sukladno tome, dijagnostika je usmjerena na određivanje promjena u strukturi endocervikalnih stanica.
Dijagnoza CIN-a (cervikalne displazije) temelji se na 7 znakova koji određuju morfologiju stanične strukture:
- Koliko se povećava veličina stanične jezgre?
- Promjene u obliku jezgre.
- Kako se povećava gustoća boje jezgre.
- Polimorfizam jezgre.
- Karakteristike mitoze.
- Prisutnost atipičnih mitoza.
- Odsutnost ili određivanje sazrijevanja.
Diferencijalna dijagnoza
Cervikalna displazija zahtijeva pažljiv pregled i diferencijalna dijagnoza je obavezna.
Diferencijalna dijagnostika je neophodna jer epitelni sloj cerviksa ima slojevitu strukturu. Osim toga, sam cerviks sastoji se od malog sloja mišićnog tkiva, sadrži i vezivno tkivo, krvne i limfne žile, pa čak i živčane završetke. Takva složena struktura cerviksa zahtijeva pojašnjenje ako liječnik sumnja u dijagnozu, posebno kod displastičnih procesa.
Cervikalna displazija, s čime se može pomiješati?
Diferencijalna dijagnoza treba isključiti sljedeće bolesti:
- Erozija vrata maternice tijekom trudnoće, uzrokovana promjenom hormonalnog vodstva i nekim pomakom u određenim staničnim slojevima. Za proces nošenja fetusa, takve se promjene smatraju normalnima.
- Erozivni procesi, defekti epitelnog tkiva - prava erozija. Traumu sluznice može uzrokovati bilo što - tamponi, alkalna sredstva, terapija lijekovima, intrauterina kontracepcija, instrumentalni postupci bez odgovarajuće obuke i kvalifikacija liječnika. Događa se da se erozija javlja kao neizbježna posljedica planirane kirurške intervencije. Limfociti, plazma stanice i drugi stanični elementi mogu se pojaviti pod mikroskopom, što ukazuje na početak stanične transformacije. Međutim, u kombinaciji s drugim kriterijima pregleda, sve to može prilično isključiti displaziju i potvrditi erozivna oštećenja.
- Cervicitis infektivne etiologije. To je upalni proces u epitelnom omotaču vrata maternice, što je prilično često. Činjenica je da je epitel, u principu, vrlo osjetljiv i podložan utjecaju više čimbenika. Infektivni agens može izazvati upalu u prva dva sloja tkiva. Klamidija, u pravilu, zahvaća cilindrične stanice, kao i gonokoke. Druge infekcije mogu dovesti do pseudotumorskog procesa ili ulceracije. Diferencijalna dijagnostika treba razjasniti i odvojiti nozologije, po mogućnosti odrediti vrstu uzročnika infektivne upale.
- Bolesti (SPB) koje se prenose nezaštićenim spolnim odnosom. Trihomonijaza daje sliku gotovo u svim aspektima sličnu cervikalnoj displaziji.
- Spolno prenosive bolesti (sifilis), Treponemapallidum daje sliku oštećenja epitela sličnu displastičnim promjenama.
- Herpetičke infekcije. Bolest zahtijeva određivanje vrste i vrste herpesa.
- Hiperplazija (rast sličan polipima).
- Cervikalni polipi – vrsta i vrsta (fibrozni, upalni, pseudosarkomatozni, vaskularni i drugi).
- Leukoplakija.
- Preostali fragmenti Wolfovog kanala.
- Atrofija cerviksa zbog niske razine estrogena.
- Papiloma skvamoznih stanica kao benigni tumor.
- Hiperkeratoza.
- Endometrioza.
- Protozoalne infekcije (amebijaza).
- Cervikalna displazija je u većini slučajeva uzrokovana HPV-om (papilomavirusom), ali je potrebno odrediti i vrstu i vrstu.
Diferencijalni pregled je klasičan skup postupaka u ginekologiji:
- Prikupljanje anamneze i pritužbi pacijenta.
- Pregled, uključujući i uz pomoć medicinskih ogledala.
- Citologija.
- Kolposkopija prema indikacijama.
- Uzimanje materijala za histologiju - biopsiju.
- Osim toga, mogući su transvaginalni ultrazvuk, PCR analiza, opći i detaljni testovi krvi i urina.
Tko se može obratiti?
Liječenje cervikalna displazija
Liječenje cervikalne displazije započinje nakon što žena prođe sve faze dijagnostike. Čimbenici koji izazivaju displastične patologije su raznoliki, stoga točna procjena patogena - virusa, infekcije nije samo važna, već ponekad može spasiti život pacijentice. Rak vrata maternice kod žena ostaje na popisu najčešćih onkoloških bolesti. Otkriti ga na vrijeme, zaustaviti ga u ranoj fazi - to je glavni zadatak liječenja cervikalne displazije.
Liječenje uključuje rješavanje vrlo specifičnog problema - uklanjanje uzroka koji je uzrokovao patološke promjene u epitelnim stanicama. Najčešće transformaciju staničnog tkiva izazivaju virusi, među kojima prvo mjesto zauzima humani papiloma virus. Osim toga, hormonalne promjene povezane sa starenjem, kronične upalne bolesti, kokne infekcije i mnogi drugi uzroci ne "odustaju" tako lako od svojih pozicija. Žena kojoj je dijagnosticirana cervikalna displazija trebala bi biti spremna na prilično dugo razdoblje liječenja, što će je doista učiniti zdravom.
Razmotrimo koje se metode koriste u liječenju endocervikalne displazije:
- Konzervativno (uzimanje lijekova prema tijeku i režimu koji odredi liječnik).
- Kirurško (lokalna kirurška intervencija, potpuna operacija, ovisno o stadiju razvoja patologije).
- Dodatne metode liječenja (fizioterapija, biljni lijekovi).
- Alternativne metode liječenja cervikalne displazije, koje nisu potvrđene ni klinički ni statistički. Stoga će se u nastavku raspravljati samo kao pregledni opis.
Općenito, terapija se može opisati na sljedeći način:
- Uklanjanje uzroka bolesti i obavezno uklanjanje sektora displazije:
- Kauterizacija područja (laserska terapija).
- Kriodestrukcija.
- Metoda elektrokoagulacije.
- Dugotrajna terapija lijekovima (imunomodulatori, vitaminska terapija).
- Kirurško liječenje (konizacija) ili uklanjanje oštećenog područja radiokirurškim nožem.
Taktičko i strateško planiranje liječenja cervikalne displazije izravno ovisi o težini patologije.
- Prvi stupanj ozbiljnosti je terapija lijekovima koja aktivira i podržava imunološki sustav. Displazija se često neutralizira nakon liječenja, to se posebno odnosi na eliminaciju patogena - HPV-a.
Plan liječenja:
- Kontinuirano praćenje pacijenta jednu do dvije godine nakon što je dijagnoza razjašnjena.
- Redoviti pregled stanja epitela (citologija).
- Imunomodulatori, unos važnih mikroelemenata – selen, folna kiselina, vitamini B skupine, vitamini E, A, C.
- Paralelno liječenje istodobnih patologija genitourinarnog sustava.
- Liječenje područja cerviksa oštećenih displazijom pomoću kemijskih koagulacijskih sredstava (vagotyl).
- Preporuke za zdravu prehranu i način života.
- Odabir adaptivnih kontracepcijskih metoda koje isključuju hormonske lijekove.
- Promatranje od strane endokrinologa.
- Drugi stupanj ozbiljnosti:
- Metode kauterizacije.
- Metode krioterapije (kriodestrukcija).
- Laserski tretman.
- Liječenje radiovalnom terapijom.
- Konizacija (ekscizija zahvaćenog područja epitelnog tkiva).
Kirurško liječenje cervikalne displazije provodi se drugog dana nakon završetka menstrualnog ciklusa kako bi se spriječila patološka proliferacija endometrija. Također, male rane nakon operacije lakše zacjeljuju tih dana.
- Treći stupanj ozbiljnosti je ozbiljna dijagnoza. Liječenje se određuje zajedno s onkologom.
Kratak pregled metoda liječenja s njihovim prednostima i nekim nedostacima:
- Kauterizacija.
- Prednost je dostupnost, kako u smislu tehnologije tako i cijene.
- Nedostatak je što ne postoji tehnološka mogućnost kontrole kvalitete kauterizacije i dubine prodiranja električne petlje.
- Kriometoda (uništavanje ultraniskim temperaturama):
- Nakon zahvata nema dubokih ožiljaka; metoda je prikladna za mlade, nerotkinje.
- Nedostatak su komplikacije, privremene, ali neugodne, u obliku obilnog iscjetka nakon postupka. Također treba uzeti u obzir da se nakon kriogenskog zamrzavanja pacijent mora suzdržati od spolnog odnosa 1,5-2 mjeseca.
- Laserski tretman:
- Specifično "isparavanje" zahvaćenog područja epitela praktički ne ostavlja tragove, nema ožiljaka, postupak je vrlo precizan.
- Bliska područja cerviksa mogu biti pogođena laserom i mogu se opeći.
- Terapija radio valovima:
- Metoda se smatra nisko traumatskom, preciznom i bezbolnom. Nakon tretmana radiovalovima nije potrebna rehabilitacija niti režimska ograničenja. Recidivi su praktički nepostojeći.
- Nedostatkom se može smatrati visoka komercijalna cijena postupka.
- Konizacija:
- Nijedan specifičan kriterij konusne ekscizije tkiva ne može se smatrati prednošću ili nedostatkom. U svim slučajevima korištenja skalpela, rane će ostati, metoda je traumatična, ali u modernoj praksi ginekolozi izvode konizaciju laserom. Laserska ekscizija je mnogo učinkovitija, ne uzrokuje produljeno krvarenje. Konizacija kao tretman za cervikalnu displaziju propisuje se samo ako je potrebno i nemoguće je koristiti nježniju metodu.
Općenito, liječenje cervikalne displazije podijeljeno je u nekoliko faza:
- Općenito – lijekovi za normalizaciju stanja epitelnog tkiva (ortomolekularna terapija) – esencijalni vitamini (beta-karoten, vitamini B skupine, askorbinska kiselina, folna kiselina, oligomerni proatocijanidini, PUFA – polinezasićene masne kiseline, selen, enzimska terapija. U ovu kategoriju spada i posebna prehrana.
- Liječenje lijekovima - imunomodulatori i citokini za neutralizaciju virusa i zaraznih agensa.
- Lokalna terapija - kemijska kauterizacija (koagulacija).
- Liječenje kirurškim zahvatom.
- Fitoterapija
Lijekovi
Cervikalna displazija se u većini slučajeva uspješno liječi, pod uvjetom da se dijagnostičke mjere provedu na vrijeme. Lijekovi se mogu propisati kao pomoćna faza terapije; osnovnim liječenjem CIN-a smatraju se metode uklanjanja epitelnog tkiva, područja i sloja gdje se razvija patološki proces. Međutim, konzervativno liječenje lijekovima također je uključeno u kompleks terapijskih mjera. Prije svega, potrebni su lijekovi za neutralizaciju aktivnosti najčešćeg uzročnika displastičnih promjena - HPV-a. Osim toga, važan kriterij za odabir lijekova može biti dob žene i njezina želja za održavanjem plodnosti.
Lijekovi koji se koriste u liječenju CIN-a imaju za cilj postizanje sljedećih ciljeva:
- Protuupalni lijekovi (etiotropna terapija). Režim liječenja odabire se ovisno o etiologiji i stadiju bolesti.
- Lijekovi iz kategorije hormonskih lijekova za vraćanje normalnog funkcioniranja endokrinog sustava.
- Imunomodulatori.
- Lijekovi i sredstva koja pomažu u normalizaciji vaginalne mikrobiocenoze (mikroflore).
Dakle, lijekovi koji se mogu propisati u fazi konzervativnog liječenja su sve vrste imunomodulatora, pažljivo odabrani kompleks vitamina i mikroelemenata. Ginekolozi vodeću ulogu pripisuju folnoj kiselini, skupini vitamina - A, E, C, selenu.
Više detalja o tome koji se lijekovi mogu propisati za cervikalnu displaziju:
Lijekovi koji stimuliraju imunološki sustav |
Interferon-alfa 2 Izoprinozin Prodigiosan |
Aktivira proizvodnju imunoloških stanica sposobnih za borbu protiv virusnih infekcija. Štiti stanice od prodiranja bakterija i virusa Jača sve zaštitne funkcije tijela u cjelini |
Vitaminski pripravci, mikroelementi |
Folna kiselina Retinol (vitamin A) Vitamini C, E Selen |
Folna kiselina se propisuje kao sredstvo za suzbijanje uništavanja stanica epitelnog tkiva. Vitamin A pomaže epitelnim stanicama da normalno prođu proces diobe. Vitamin E djeluje kao snažan antioksidans. Vitamin C se smatra klasičnim lijekom za jačanje obrambenih snaga tijela. Selen također djeluje kao antioksidans i pomaže stanicama endocervikalnog tkiva da se regeneriraju i oporave nakon konizacije, kauterizacije i drugih terapijskih postupaka. |
Slični režimi liječenja cervikalne displazije koriste se u gotovo svim zemljama koje se smatraju razvijenima. Ginekolozi pokušavaju što dulje izbjegavati ozbiljne kirurške intervencije prilikom dijagnosticiranja CIN-a, međutim, lijekovi nisu uvijek u stanju učinkovito utjecati na patološki proces degeneracije stanica. Stoga je u 65-70% slučajeva potrebno ukloniti dio cervikalnog tkiva, a zatim propisati održavajući tretman lijekovima.
Treba napomenuti da liječnik može provoditi i antibakterijsku, antivirusnu terapiju, u pravilu se to događa kada je cervikalna displazija već uznapredovala u teže stadije. Općenito, lijekovi kao zasebna strategija liječenja CIN-a se ne koriste.
Kirurško liječenje cervikalne displazije
Kirurško liječenje cervikalne displazije najčešće je korištena metoda. Izbor terapije za CIN ovisi o mnogim čimbenicima - dobi pacijentice, stadiju displazije, popratnim patologijama, veličini oštećenog epitela. Strategija liječenja "čekajmo i pratimo" prikladna je samo kada se cervikalna displazija dijagnosticira kao umjerena, tj. stadij I težine.
Suvremeno kirurško liječenje uključuje nekoliko osnovnih tehnika:
- Ekscizija i njezine varijante: elektrokoagulacija petljom, radioekscizija, dijatermoelektrična metoda uklanjanja tkiva, elektrokonizacija.
- Uništavanje atipičnog područja epitela izlaganjem hladnoći – kriokonizacija, kriodestrukcija.
- Laserska vaporizacija (također laserska konizacija ili kauterizacija).
- Ekscizija zone atipične transformacije epitelnih stanica – konizacija nožem.
- Uklanjanje cerviksa - amputacija.
U kojim uvjetima je preporučljivo provesti kirurško liječenje cervikalne displazije?
- Najbolje razdoblje za uklanjanje patološki promijenjenog područja epitela smatra se folikularnom fazom mjesečnog ciklusa (faza I). U ovom trenutku, nakon postupka, regeneracija tkiva se poboljšava zbog povećanog sadržaja estrogena.
- Ako se operacija izvodi hitno, potrebno je odrediti razinu humanog korionskog gonadotropina (hCG) kako bi se isključila moguća trudnoća. To je posebno važno kada je operacija zakazana za drugu fazu menstrualnog ciklusa.
- Kirurška intervencija je neizbježna kada se cervikalna displazija dijagnosticira u trećem stadiju. Na taj se način može smanjiti rizik od maligniteta - razvoja onkopatologije.
- U slučaju detekcije HPV-a (papiloma virusa), najučinkovitije metode su lasersko uklanjanje transformiranih stanica ili dijatermokoagulacija.
Više o kirurškim metodama liječenja CIN-a:
- Uništavanje. U pravilu, ginekolozi koriste hladnu metodu - kriodestrukciju pomoću kriogena (tekućeg dušika). Ova je tehnologija prvi put testirana 1971. godine i od tada je njezina učinkovitost klinički i statistički potvrđena od strane gotovo svih liječnika u svijetu. Kriometoda se koristi 7.-10. dana mjesečnog ciklusa, ne zahtijeva posebnu pripremu. Međutim, postoje neke kontraindikacije za njezinu upotrebu:
- zarazne bolesti u akutnoj fazi.
- očita područja ožiljnog tkiva u cerviksu.
- akutni upalni proces u vagini.
- cervikalna displazija koja napreduje do trećeg stadija.
- kronična endometrioza.
- tumorski proces u jajnicima.
- nejasne granice patološki promijenjenog područja cerviksa.
- trudnoća.
- početak menstruacije.
Nakon kriodestrukcije, mnogi pacijenti primjećuju krvavi, prilično obilan iscjedak, što se smatra prihvatljivom normom za određeno postoperativno razdoblje. Učinkovitost tehnike je blizu 95%, ovisno o preliminarnoj dijagnostici i individualnim karakteristikama pacijenta. Recidiv je moguć u slučajevima netočno određenog stadija cervikalne displazije.
- Diatermokoagulacija je jedna od najčešćih metoda kirurškog liječenja cervikalne displazije. U biti, ovo je metoda kauterizacije pomoću dvije vrste elektroda - velike i male (u obliku petlje). Struja se dovodi točkasto i niskim naponom, što omogućuje prilično ciljani postupak. Nijansa tehnike je u tome što ne postoji način reguliranja dubine kauterizacije, ali uz sveobuhvatnu detaljnu dijagnostiku, ovaj se zadatak može prevladati. Komplikacije - ožiljci, nekroza tkiva, mogući razvoj endometrioze. Prema statistikama, oko 12% pacijenata može spadati u kategoriju onih koji pate od takvih posljedica.
- Laserska vaporizacija i laserska konizacija. Vaporizacija je poznata ginekolozima od 80-ih godina prošlog stoljeća, metoda je bila vrlo popularna, ali i dalje ostaje prilično skupa. Zračenje, CO2 metoda je ciljano uništavanje atipičnih stanica. Tehnologija je učinkovita, gotovo beskrvna, ali, kao i druge kirurške metode, ima svoje nuspojave:
- Moguće je opekline obližnjih tkiva.
- nemogućnost izvođenja histologije nakon operacije.
- potreba za potpunom imobilizacijom pacijenta (nepokretnost uz pomoć opće anestezije).
- rizik od boli nakon postupka.
- Ginekolozi koriste metodu radiovalova kao alternativu drugim metodama. Tehnologija još nije dobila službeno odobrenje svjetske medicinske zajednice, budući da nema dovoljno kliničkih i statističkih podataka. Baš kao i ultrazvučni tretman, RVT (terapija radiovalovima) je malo proučena u smislu komplikacija i učinkovitosti.
- Konizacija vrata maternice skalpelom (konizacija nožem). Unatoč pojavi modernijih tehnika, konizacija skalpelom ostaje jedna od najčešćih metoda liječenja CIN-a. Ginekolozi izrezuju dio atipičnih stanica metodom hladnog noža, uz istovremeno uzimanje tkiva za biopsiju. Komplikacije i nedostaci tehnologije - moguće krvarenje, rizik od traume okolnih tkiva, dugotrajna regeneracija.
- Uklanjanje cerviksa ili njegovog dijela (amputacija) provodi se strogo prema indikacijama, kada se dijagnosticira izražena cervikalna displazija (stadij III). Operacija se izvodi u bolničkom okruženju, indicirana je opća anestezija. Takva radikalna metoda je neophodna kako bi se smanjio rizik od razvoja raka vrata maternice.
Seks s cervikalnom displazijom
Cervikalna displazija nije kontraindikacija za intimne odnose. Seks s cervikalnom displazijom je moguć, ali postoje određeni uvjeti i pravila.
Apstinencija je indicirana nakon operacije (kirurško liječenje cervikalne displazije):
- Laserska kauterizacija (ili metoda radio valova).
- Sve vrste konizacije (kriodestrukcija, korištenje lasera ili električne petlje).
- Uklanjanje dijela ili cijelog cerviksa (amputacija).
Zašto biste trebali ograničiti seksualne kontakte?
- 1-2 mjeseca nakon kauterizacije, epitelno tkivo se obnavlja, regeneracija traje neko vrijeme. Tijekom tog razdoblja, ženi su potrebni posebni uvjeti - posebna prehrana, dnevna rutina, a zabranjena je i upotreba vaginalnih tampona. Razdoblje apstinencije određeno je metodom, stanjem pacijentice i stadijem cervikalne displazije.
- Ekscizija dijela cerviksa prilično je ozbiljan postupak. Nakon njega potrebno je isključiti intimne odnose najmanje 4-5 tjedana. Konizacija se smatra ozbiljnijim kirurškim zahvatom u usporedbi s vaporizacijom ili kauterizacijom, pa apstinencija od spolnih odnosa može trajati i do dva mjeseca.
- Uklanjanje (amputacija) cerviksa zahtijeva najmanje 2 mjeseca apstinencije od spolnog odnosa. Razdoblje apstinencije određuje se individualno, ali treba imati na umu ozbiljne zdravstvene posljedice u slučaju kršenja režima apstinencije.
Razlozi zašto je seks isključen nakon operacije su sasvim razumljivi:
- Površina rane je vrlo osjetljiva, uključujući i infekcije. Osim toga, spolni odnos značajno usporava proces regeneracije tkiva.
- Intimni život u vrijeme kada je moguće krvarenje nakon operacije je kao takav upitan.
- Seksualni kontakt nakon operacije može dodatno oštetiti cervikalni epitel i izazvati recidiv displazije.
- Postoji rizik od ponovne infekcije zaraznim uzročnicima ako partner nije podvrgnut liječenju zajedno sa ženom.
- Seks u postoperativnom razdoblju može oštetiti područje zacjeljivanja, što može dovesti do krvarenja.
- Za ženu su intimni odnosi nakon uklanjanja oštećenog područja cerviksa vrlo bolni i uzrokuju nelagodu.
Ako se cervikalna displazija liječi konzervativno, seks s partnerom nije zabranjen, ali ćete se morati konzultirati sa svojim ginekologom. Ne preporučuje se ulazak u veze s nepoznatim partnerima, naravno, česte promjene su isključene. Također, žena mora biti izuzetno pažljiva prema vlastitom zdravlju, posebno ako se nakon spolnog odnosa pojavi atipičan iscjedak ili bol. To može biti prvi znak ubrzanog patološkog procesa.
Opekline od sunca kod cervikalske displazije
Solarij i ginekološke bolesti su nespojivi. Cervikalna displazija smatra se preonkološkom bolešću. Međutim, nije smrtna presuda, ali takva dijagnoza sugerira preventivne i zaštitne mjere.
Jedan od čimbenika koji izazivaju rak, uključujući rak vrata maternice, može biti pretjerano sunčanje. Displazija se u početnoj fazi može uspješno liječiti, ali njezin razvoj mogu izazvati sunčeve zrake, solarij. To je zbog činjenice da virusi, bakterije, zarazni agensi, koji su često uzrok CIN-a, dobro reagiraju na toplinu, to je gotovo idealno okruženje za njih. Osim toga, mnogi sati na plaži neće toliko dati koži lijepu nijansu, koliko će smanjiti zaštitne funkcije tijela, a da ne spominjemo sunčanicu ili toplinski udar. Slabljenje imunološkog sustava siguran je način za pokretanje razvoja infekcija i srodnih patologija. UV zrake su korisne samo u određeno vrijeme, u normalnoj dozi i samo za apsolutno zdrave ljude. Njihov višak negativno utječe na staničnu strukturu, a cervikalna displazija je samo atipična dioba epitelnih stanica. Osim toga, ultraljubičasto zračenje može prodrijeti dovoljno duboko u slojeve kože i aktivirati „uspavane“ onkološke procese, uzrokujući genetski neuspjeh.
Sunčanje s cervikalnom displazijom moguće je samo ako je liječnik dao dopuštenje za to i posebno propisao režim sunčanja. Ovo pravilo vrijedi i za posjet solariju. Čak i s CIN-om u blagoj, početnoj fazi, ne biste trebali eksperimentirati i riskirati vlastito zdravlje. Zapamtite da je, prema statistikama, rak vrata maternice treći među svim najčešćim onkopatologijama kod žena. Sunce će pričekati, možete se sunčati kada bolest prođe. Ovo vrijeme obično dolazi 12-16 mjeseci nakon uspješnog liječenja i redovitog pregleda kod liječnika.
Više informacija o liječenju
Prevencija
Cervikalna displazija je ozbiljna dijagnoza, stanje epitelnog tkiva prijeteći teži onkopatologiji. Stoga prevencija treba biti sveobuhvatna i redovita. Rak vrata maternice kao jedan od rizika za razvoj CIN-a počinje s prekanceroznim ginekološkim bolestima. Jednom od najučinkovitijih metoda prevencije u ovom području smatra se sustavni probir. Još 2004. godine međunarodna zajednica ginekologa odobrila je rezoluciju o potpunom probirnom pregledu svih žena, počevši od 20. do 25. godine. Preporučuje se provođenje pregleda najmanje jednom svake 2 godine do postizanja klimakterijskog razdoblja (50-55 godina). Zatim se preventivni probir propisuje svake 3-5 godine, iako ga pacijentice mogu podvrgnuti i češće na vlastiti zahtjev.
Program za prevenciju cervikalne displazije omogućuje rano otkrivanje područja patološki promijenjenog epitela i pravovremeno poduzimanje mjera za njihovo zaustavljanje. Vrijedi napomenuti da probir nije 100%-tni način sprječavanja razvoja HPV-a (papiloma virusa), on se može zaustaviti samo cijepljenjem.
Cjepiva su učinkovita protiv svih onkogenih zaraznih i virusnih uzročnika te se preporučuju ženama reproduktivne dobi. Takve mjere, zajedno s redovitom citologijom, značajno smanjuju broj slučajeva raka vrata maternice i spašavaju tisuće života općenito.
Dakle, prevencija cervikalne displazije, odnosno njezine transformacije u III. stadij, sastoji se od sljedećih radnji:
- Pravovremeni posjet ginekologu, barem jednom godišnje.
- Sveobuhvatno liječenje bilo kojeg zaraznog ili virusnog patogena.
- Zdrava prehrana i način života općenito. Odustajanje od štetnih navika - pušenja, zlouporabe alkohola, promiskuitetnih seksualnih odnosa.
- Poštivanje osnovnih pravila osobne higijene.
- Korištenje pamučnog donjeg rublja, odbijanje modernih eksperimenata sa sintetičkim japankama i drugim "užitcima" koji često dovode do upalnih procesa.
- Kontracepcija kao zaštita od infekcija, posebno spolno prenosivih bolesti.
- Cijepljenje protiv papiloma virusa.
- Redoviti pregledi maternice, vrata maternice i zdjeličnih organa (PAP test, citologija, biopsija ako je indicirano).
Preporuke za sprječavanje razvoja displastičnih patologija kod žena različitih dobnih skupina:
- Prvi preventivni pregled treba obaviti najkasnije u dobi od 20-21 godine (ili u prvoj godini nakon početka spolnog odnosa).
- Ako je Papa test negativan, preventivni posjet ginekologu treba obaviti barem jednom u 2 godine.
- Ako žena starija od 30 godina ima normalne Papa testove, i dalje treba posjetiti liječnika barem jednom svake 3 godine.
- Dame starije od 65-70 godina mogu prestati posjećivati ginekologa i preglede ako je citologija normalna. Preventivni pregledi trebaju se nastaviti u slučaju čestih pozitivnih Papa testova do 50-55 godine.
U mnogim razvijenim zemljama postoje obrazovni programi za stanovništvo koji provode objašnjavajući rad o prijetnji raka i njegovoj prevenciji. Međutim, ni programi ni naredbe na razini vlade ne mogu zamijeniti zdrav razum i želju za očuvanjem vlastitog zdravlja. Stoga bi prevencija raka vrata maternice i displastičnih promjena trebala biti svjesna i dobrovoljna stvar, svaka razumna žena trebala bi shvatiti važnost preventivnih pregleda i redovito ih podvrgavati kako bi izbjegla ozbiljne posljedice.
Prognoza
Cervikalna displazija još nije rak, takva dijagnoza samo ukazuje na rizik od malignosti patološkog procesa. Prema statistikama, oko 25-30% pacijenata koji su odbili složeno liječenje i redovite preglede završavaju u onkološkoj klinici. Postoje i druge brojke, optimističnije. 70-75% (ponekad i više) uz pomoć dijagnostike, pažljivo odabranog tijeka liječenja, uključujući radikalne metode, potpuno se izliječi, a zatim se podvrgava samo preventivnim pregledima. Očito je da je velika većina žena ipak pažljivija prema vlastitom zdravlju i uspješno prevladava bolest.
Kako bismo informacije učinili uvjerljivijima, prognozu za cervikalnu displaziju formulirat ćemo na sljedeći način:
- Svaki treći pacijent s dijagnozom CIN-a nije imao simptome bolesti. Displazija je slučajno otkrivena tijekom rutinskog pregleda kod liječnika.
- Moderna medicina uspješno se bori protiv raka vrata maternice, pod uvjetom da se patologija epitelne sluznice vrata maternice otkrije na vrijeme.
- Kirurško liječenje cervikalne displazije indicirano je u 80-85% slučajeva.
- Recidivi displastičnih procesa mogući su u 10-15% slučajeva čak i nakon uspješnog liječenja. Obično se otkrivaju tijekom preventivnih pregleda 1,5-2 godine nakon operacije.
- Ponavljanje razvoja patologije može se objasniti netočnom ekscizijom područja s atipičnim stanicama ili u slučaju perzistencije papiloma virusa.
- Tijekom trudnoće, displazija prvog stadija može se neutralizirati snažnim restrukturiranjem hormonalnog, imunološkog i drugih sustava žene.
- Cervikalna displazija ne ometa prirodni porođaj i nije stroga indikacija za carski rez.
- Kod CIN-a u umjerenom stadiju, prognoza je više nego povoljna. Samo 1% pacijenata nastavlja liječenje zbog transformacije patologije u stadij II i III.
- 10-15% žena s cervikalnom displazijom stadija II nastavlja kompleksnu terapiju zbog razvoja procesa u stadij III (to se događa unutar 2-3 godine).
- Prijelaz displazije u III. stadij i u rak vrata maternice opažen je kod 25-30% žena koje nisu primile liječenje i kod 10-12% pacijenata koji su prošli cijeli tijek terapijskih mjera.
- Više od 75-80% žena kojima je rano dijagnosticirana CIN potpuno se oporave unutar 3-5 godina.
Cervikalna displazija kao asimptomatski proces, koji se razvija prilično sporo, ostaje težak, ali rješiv zadatak za ginekologe. Ovaj se problem posebno uspješno rješava pod uvjetom da žena razumije ozbiljnost bolesti i svjesno se pravovremeno podvrgava preventivnim pregledima, uključujući cijeli potreban set dijagnostičkih testova. CIN nije onkologija, ali ipak prvi alarmni signal o prijetnji. Rizik je lakše spriječiti i neutralizirati na samom početku razvoja.

