Medicinski stručnjak članka
Nove publikacije
Metode istraživanja autonomnog živčanog sustava
Posljednji pregledao: 07.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.

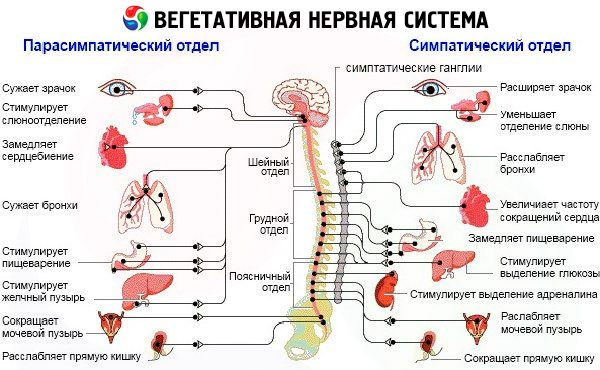
Pri proučavanju autonomnog živčanog sustava važno je utvrditi njegovo funkcionalno stanje. Principi istraživanja trebaju se temeljiti na kliničkom i eksperimentalnom pristupu, čija je bit funkcionalno i dinamičko proučavanje tonusa, autonomne reaktivnosti i autonomne podrške aktivnosti. Autonomni tonus i reaktivnost daju ideju o homeostatskim sposobnostima tijela, a autonomna podrška aktivnosti daje ideju o adaptivnim mehanizmima. U prisutnosti autonomnih poremećaja potrebno je razjasniti etiologiju i prirodu lezije u svakom konkretnom slučaju. Odrediti stupanj oštećenja autonomnog živčanog sustava: suprasegmentalno, segmentalno; pretežni interes su moždane strukture: LRC (rinencefalon, hipotalamus, moždano deblo), ostale moždane strukture, leđna moždina; parasimpatičke i simpatičke vegetativne formacije - simpatički lanac, gangliji, pleksusi, parasimpatički gangliji, oštećenje simpatičkih i parasimpatičkih vlakana, odnosno njihovih pre- i postganglijskih segmenata.
Proučavanje vegetativnog tonusa
Pod vegetativnim (početnim) tonusom podrazumijevamo manje ili više stabilne karakteristike stanja vegetativnih pokazatelja tijekom razdoblja "relativnog mirovanja", tj. opuštene budnosti. Regulacijski aparati koji održavaju metaboličku ravnotežu, odnos između simpatičkog i parasimpatičkog sustava aktivno sudjeluju u osiguravanju tonusa.
Metode istraživanja:
- posebni upitnici;
- tablice koje bilježe objektivne vegetativne pokazatelje,
- kombinacija upitnika i objektivnih podataka iz studije vegetativnog statusa.
Proučavanje autonomne reaktivnosti
Vegetativne reakcije koje se javljaju kao odgovor na vanjske i unutarnje podražaje karakteriziraju vegetativnu reaktivnost. Značajni su jačina reakcije (raspon fluktuacija vegetativnih pokazatelja) i njezino trajanje (povratak vegetativnih pokazatelja na početnu razinu).
Pri proučavanju vegetativne reaktivnosti potrebno je uzeti u obzir "zakon početne razine", prema kojem što je viša početna razina, to je sustav ili organ aktivniji i napetiji, to je manji mogući odgovor pod djelovanjem uznemirujućih podražaja. Ako se početna razina naglo promijeni, tada uznemirujući agens može izazvati "paradoksalnu" ili antagonističku reakciju suprotnim predznakom, tj. veličina aktivacije vjerojatno je povezana s predstimulacijskom razinom.
Metode za proučavanje vegetativne reaktivnosti: farmakološke - primjena otopine adrenalina, inzulina, mezatona, pilokarpina, atropina, histamina itd.; fizičke - testovi hladnoće i topline; utjecaj na refleksne zone (pritisak): okulokardijalni refleks (Dagnini - Aschner), sinus-karotidni (Tschermak, Hering), solarni (Thomas, Roux) itd.
Farmakološki testovi
Metodologija provođenja testova s adrenalinom i inzulinom. Studija se provodi ujutro. U horizontalnom položaju, nakon 15-minutnog odmora, mjeri se krvni tlak ispitanika, otkucaji srca itd. Nakon toga se pod kožu ramena ubrizgava 0,3 ml 0,1%-tne otopine adrenalina ili inzulina u dozi od 0,15 U/kg. Krvni tlak, puls i disanje bilježe se 3; 10; 20; 30 i 40 minuta nakon injekcije adrenalina, a nakon primjene inzulina isti pokazatelji bilježe se svakih 10 minuta tijekom 1,5 sati. Fluktuacije veće od 10 mm Hg uzimali smo kao promjenu sistoličkog i dijastoličkog tlaka, povećanje ili smanjenje od 8-10 ili više otkucaja u minuti kao promjenu otkucaja srca, a promjenu disanja za 3 ili više u minuti.
Evaluacija uzoraka. Utvrđena su tri stupnja autonomne reaktivnosti: normalna, povišena, snižena. U skupini zdravih osoba utvrđeno je sljedeće:
- nedostatak odgovora na primjenu farmakološke tvari kod 1/3 pregledanih;
- djelomična (slaba) vegetativna reakcija, karakterizirana promjenom jednog ili dva objektivna pokazatelja (krvni tlak, puls ili disanje), ponekad u kombinaciji s blagim subjektivnim osjetima ili promjenom tri objektivna pokazatelja bez subjektivnih osjeta - kod 1/3 pregledanih;
- izražena (pojačana) vegetativna reakcija, kod koje dolazi do promjene sva tri zabilježena objektivna pokazatelja u kombinaciji s manifestacijom subjektivnih pritužbi (osjećaj otkucaja srca, zimica, osjećaj unutarnje napetosti ili, obrnuto, slabost, pospanost, vrtoglavica itd.) - kod 1/3 pregledanih.
Ovisno o prirodi vegetativnih pomaka i subjektivnih osjeta, razlikuju se simpatoadrenalne, vagusno-insularne, miješane i bifazne reakcije (kod potonjih prva faza može biti simpatoadrenalna, a druga parasimpatička ili obrnuto).
Tjelesna aktivnost
Metodologija provođenja hladnog testa. Krvni tlak i otkucaji srca mjere se u ležećem položaju. Zatim ispitanik spušta ruku druge ruke do zapešća u vodu temperature +4 °C i drži je 1 minutu. Krvni tlak i otkucaji srca bilježe se odmah nakon uranjanja ruke u vodu, 0,5 i 1 minutu nakon uranjanja, a zatim - nakon što se ruka izvadi iz vode - bilježe se krvni tlak i otkucaji srca dok ne dosegnu početnu razinu. Ako se otkucaji srca ispituju pomoću EKG-a, tada se broji broj R valova ili RR intervala u navedenim vremenskim intervalima i sve se preračunava na otkucaje srca u 1 minuti.
Evaluacija testa. Normalna vegetativna reaktivnost - porast sistoličkog krvnog tlaka za 20 mm Hg, dijastoličkog - za 10-20 mm Hg nakon 0,5-1 min. Maksimalni porast krvnog tlaka - 30 sek nakon početka hlađenja. Povratak krvnog tlaka na početnu razinu - nakon 2-3 min.
Patološka odstupanja:
- hiperekscitabilnost vazomotora (hiperreaktivnost) - snažan porast sistoličkog i dijastoličkog krvnog tlaka, tj. izražena simpatička reakcija (povećana autonomna reaktivnost);
- smanjena ekscitabilnost vazomotora (hiporeaktivnost) - blagi porast krvnog tlaka (povećanje dijastoličkog tlaka manje od 10 mm Hg), slaba simpatička reakcija (smanjena autonomna reaktivnost);
- smanjenje sistoličkog i dijastoličkog tlaka - parasimpatička reakcija (ili perverzna reakcija).
Pritisak na refleksne zone
Okulokardijalni refleks (Dagnini-Aschner). Tehnika ispitivanja: nakon što mirujete 15 minuta, snimajte EKG tijekom 1 minute, a zatim brojite otkucaje srca tijekom 1 minute (početna pozadina). Zatim vrhovima prstiju pritiskajte obje očne jabučice dok se ne pojavi lagani osjećaj boli. Može se koristiti Barreov okulokompresor (tlak 300-400 g). 15-25 sekundi nakon početka pritiska, snimajte otkucaje srca tijekom 10-15 sekundi pomoću EKG-a. Brojite broj R valova tijekom 10 sekundi i ponovno izračunajte tijekom 1 minute.
Moguće je zabilježiti otkucaje srca nakon što je pritisak prestao djelovati još 1-2 minute. U tom slučaju, otkucaji srca uzimaju se kao postotni porast RR intervala tijekom posljednjih 10 sekundi pritiska na očne jabučice u odnosu na prosječnu vrijednost RR intervala izračunatu tijekom pet RR segmenata od 10 sekundi prije početka pritiska.
Također možete izračunati otkucaje srca ne iz EKG snimke, već palpacijom svakih 10 sekundi tijekom 30 sekundi.
Interpretacija: normalno usporavanje otkucaja srca - normalna autonomna reaktivnost; snažno usporavanje (parasimpatička, vagalna reakcija) - povećana autonomna reaktivnost; slabo usporavanje - smanjena autonomna reaktivnost; bez usporavanja - perverzna autonomna reaktivnost (simpatička reakcija).
Normalno, nakon nekoliko sekundi od početka pritiska, otkucaji srca se usporavaju u roku od 1 minute za 6-12 otkucaja. EKG pokazuje usporavanje sinusnog ritma.
Sve procjene testova ukazuju i na jačinu i na prirodu reakcije. Međutim, digitalni podaci dobiveni tijekom pregleda zdravih osoba nisu isti kod različitih autora, vjerojatno zbog niza razloga (različit početni broj otkucaja srca, različite metode snimanja i obrade). Zbog različitog početnog broja otkucaja srca (više ili manje od 70-72 otkucaja u 1 minuti), moguće je izračunati pomoću Galyuove formule:
X = HRsp/HRsi x 100,
Gdje je HRsp broj otkucaja srca u uzorku; HRsi je početni broj otkucaja srca; 100 je konvencionalni broj otkucaja srca.
Usporavanje pulsa prema Galuovoj formuli jednako je: 100 - X.
Smatramo prikladnim uzeti vrijednost M±a kao normu, gdje je M prosječna vrijednost otkucaja srca u 1 min u ispitivanoj skupini; o je standardna devijacija od M. Ako je vrijednost veća od M+g, trebali bismo govoriti o povećanoj vegetativnoj reaktivnosti (simpatičkoj ili parasimpatičkoj), ako je vrijednost niža, trebali bismo govoriti o smanjenoj vegetativnoj reaktivnosti. Smatramo potrebnim provesti izračune na ovaj način i za ostale testove vegetativne reaktivnosti.
Rezultati proučavanja otkucaja srca u uzorcima zdravih osoba
Probati |
M±a |
Okulokardijalni refleks |
-3,95 ± 3,77 |
Refleks karotidnog sinusa |
4,9 ± 2,69 |
Solarni refleks |
-2,75 ± 2,74 |
Karotidni sinoartikularni refleks (Tschermak-Gering). Tehnika ispitivanja: nakon 15 minuta adaptacije (odmora) u ležećem položaju, brojite otkucaje srca u 1 min (EKG snimanje - 1 min) - početna pozadina. Zatim naizmjenično (nakon 1,5-2 s) pritiskajte prstima (kažiprstom i palcem) na područje gornje trećine m. sternoclaidomastoideusa malo ispod kuta donje čeljusti dok se ne osjeti pulsiranje karotidne arterije. Preporučuje se započeti pritisak na desnoj strani, budući da je učinak iritacije na desnoj strani jači nego na lijevoj. Pritisak treba biti lagan, ne uzrokujući bol, tijekom 15-20 s; od 15. sekunde počnite snimati otkucaje srca pomoću EKG-a tijekom 10-15 s. Zatim prekinite pritisak i izračunajte otkucaje srca u minuti na temelju frekvencije R valova EKG-a. Izračun se može izvršiti na temelju RR intervala, kao kod proučavanja okulokardijalnog refleksa. Stanje naknadnog djelovanja može se zabilježiti i 3 i 5 minuta nakon prestanka pritiska. Ponekad se bilježe arterijski tlak i frekvencija disanja.
Interpretacija: vrijednosti dobivene od zdravih ispitanika smatraju se normalnim promjenama srčanog ritma, tj. normalnom autonomnom reaktivnošću.
Vrijednosti iznad ove ukazuju na povećanu vegetativnu reaktivnost, tj. povećanu parasimpatičku ili nedovoljnu simpatičku aktivnost, dok vrijednosti ispod ove ukazuju na smanjenu vegetativnu reaktivnost. Povećana frekvencija srca ukazuje na iskrivljenu reakciju. Prema drugim autorima [Rusetsky II, 1958.; Birkmayer W., 1976. i drugi], normom se smatra usporavanje srčanog ritma nakon 10 s na 12 otkucaja u 1 min, smanjenje arterijskog tlaka na 10 mm, usporavanje respiratorne frekvencije, a ponekad i porast T vala na EKG-u za najmanje 1 mm.
Patološka odstupanja: naglo i značajno usporavanje srčanog ritma bez pada krvnog tlaka (vagokardijalni tip); snažan pad krvnog tlaka (iznad 10 mm Hg) bez usporavanja pulsa (depresorski tip); vrtoglavica, nesvjestica bez promjene krvnog tlaka ili pulsa ili s promjenama tih pokazatelja (cerebralni tip) - porast krvnog tlaka [Birkmayer W., 1976]. Stoga je preporučljivo izračunati vrijednosti M±a.
Solarni refleks - epigastrični refleks (Toma, Roux). Tehnika testa: u mirovanju, u ležećem položaju s opuštenim trbušnim mišićima, EKG se snima prije testa (pozadina), srčana frekvencija se određuje RR intervalima EKG-a. Može se ispitati i arterijski tlak (početni pokazatelji pozadine). Pritisak na solarni pleksus se primjenjuje rukom dok se ne osjeti pulsiranje abdominalne aorte.
Nakon 20-30 sekundi od početka pritiska, ponovno se bilježi otkucaji srca tijekom 10-15 sekundi pomoću EKG-a. Otkucaji srca izračunavaju se na temelju broja R valova na EKG-u tijekom 10 sekundi i ponovno se izračunavaju po minuti. Izračun se može izvršiti na temelju RR intervala na isti način kao i pri proučavanju okulokardijalnog refleksa (vidi gore).
Interpretacija: vrijednost M±o uzima se kao norma. Određuje se stupanj izraženosti - normalna, povećana ili izražena, smanjena i pervertirana reaktivnost te priroda reakcije - simpatička, vagalna ili parasimpatička.
Prema II Rusetskom (1958.), W. Birkmayeru (1976.), primjećuje se nekoliko vrsta reakcija:
- refleks je odsutan ili invertiran (puls nije dovoljno usporen ili ubrzan) - simpatički tip reakcije;
- pozitivni refleks - usporavanje preko 12 otkucaja u 1 min - parasimpatički tip;
- usporavanje od 4-12 otkucaja u 1 minuti - normalni tip.
U testovima reaktivnosti moguće je izračunati koeficijente naznačene u proučavanju vegetativnog tonusa. Rezultati dobiveni u testovima daju predodžbu o jačini, karakteru i trajanju vegetativnih reakcija, tj. reaktivnosti simpatičkog i parasimpatičkog dijela ANS-a.
Istraživanje vegetativne podrške aktivnosti
Proučavanje vegetativne potpore različitih oblika aktivnosti također nosi važne informacije o stanju vegetativnog živčanog sustava, budući da su vegetativne komponente obavezni pratitelj svake aktivnosti. Njihovu registraciju nazivamo proučavanjem vegetativne potpore aktivnosti.
Pokazatelji vegetativne potpore omogućuju nam da procijenimo adekvatnu vegetativnu potporu ponašanja. Normalno, ona je strogo povezana s oblikom, intenzitetom i trajanjem radnje.
Metode proučavanja vegetativne podrške aktivnosti
U kliničkoj fiziologiji, proučavanje vegetativne potpore provodi se eksperimentalnim modeliranjem aktivnosti:
- tjelesna - dozirana tjelesna aktivnost: biciklistička ergometrija, dozirano hodanje, podizanje nogu ležeći u horizontalnom položaju pod kutom od 30-40° određeni broj puta u određenom vremenskom razdoblju, dvostupanjski Master's test, dozirani čučnjevi, bench press s dinamometrom do 10-20 kg itd.;
- test položaja - prijelaz iz horizontalnog u vertikalni položaj i obrnuto (ortoklinostatički test);
- mentalno - mentalna aritmetika (jednostavna - oduzimanje 7 od 200 i složena - množenje dvoznamenkastih brojeva dvoznamenkastim brojevima), sastavljanje riječi, na primjer 7 riječi sa 7 slova itd.;
- emocionalno - modeliranje negativnih emocija: prijetnja strujnim udarom, reprodukcija negativnih emocionalnih situacija doživljenih u prošlosti ili posebna indukcija negativnih emocija povezanih s bolešću, indukcija emocionalnog stresa Kurt Lewinovom metodom itd. Modeliranje pozitivnih emocija na različite načine, na primjer, razgovor o dobrom ishodu bolesti itd. Za registraciju vegetativnih pomaka koriste se sljedeći parametri: kardiovaskularni sustav: otkucaji srca, varijabilnost PC-a, krvni tlak, REG pokazatelji, pletizmografija itd.; dišni sustav - frekvencija disanja itd.; proučava se galvanski kožni refleks (GSR), hormonski profil i drugi parametri.
Proučavani parametri mjere se u mirovanju (početni vegetativni tonus) i tijekom aktivnosti. Povećanje parametra tijekom tog razdoblja procjenjuje se kao II vegetativna potpora aktivnosti. Interpretacija: dobiveni podaci interpretiraju se kao normalna vegetativna potpora aktivnosti (pomaci su isti kao u kontrolnoj skupini), prekomjerna (pomaci su intenzivniji nego u kontrolnoj skupini), nedovoljna (pomaci su manje izraženi nego u kontrolnoj skupini).
Aktivnost osigurava uglavnom ergotropni sustav. Stoga je stanje ergotropnih uređaja procijenjeno stupnjem odstupanja od početnih podataka.
Proučavanje vegetativne potpore u ortoklinostatskom testu. Ovaj test opisali su mnogi autori [Rusetsky II, 1958.; Chetverikov NS, 1968. i drugi] i ima nekoliko modifikacija temeljenih na Shelongovom hemodinamskom testu. Navest ćemo samo dvije njegove varijante. Prva varijanta (klasična) opisana je u priručniku W. Birkmayera (1976.); druga varijanta, koje se u posljednje vrijeme pridržavamo, jest provođenje testa i obrada dobivenih rezultata metodom koju je predložio Z. Servit (1948.).
Ortoklinostatske testove, provedene aktivno i ne uz pomoć okretnog stola, smatramo ne samo hemodinamskim testovima, već i testovima vegetativne potpore aktivnosti, tj. vegetativnim pomacima koji osiguravaju prijelaz iz jednog položaja u drugi, a zatim i održavanje novog položaja.
Metoda prve varijante. U mirovanju i u horizontalnom položaju određuju se otkucaji srca i krvni tlak. Zatim pacijent polako, bez nepotrebnih pokreta, ustaje i staje u udoban položaj blizu kreveta. Odmah u vertikalnom položaju mjeri se puls i krvni tlak, a zatim se to radi u minutnim intervalima tijekom 10 minuta. Ispitanik može ostati u vertikalnom položaju od 3 do 10 minuta. Ako se na kraju testa pojave patološke promjene, mjerenja treba nastaviti. Pacijenta se zamoli da ponovno legne; odmah nakon ležanja, krvni tlak i otkucaji srca mjere se u minutnim intervalima dok ne dosegnu početnu vrijednost.
Interpretacija. Normalne reakcije (normalna vegetativna podrška aktivnosti): pri ustajanju - kratkotrajno povećanje sistoličkog tlaka na 20 mm Hg, u manjoj mjeri dijastoličkog tlaka i prolazno povećanje broja otkucaja srca na 30 u 1 min. Tijekom stajanja, sistolički tlak ponekad može pasti (za 15 mm Hg ispod početne razine ili ostati nepromijenjen), dijastolički tlak ostaje nepromijenjen ili se lagano povećava, tako da se amplituda tlaka u odnosu na početnu razinu može smanjiti. Broj otkucaja srca tijekom stajanja može se povećati na 40 u 1 min u odnosu na početni. Nakon povratka u početni položaj (horizontalni), arterijski tlak i broj otkucaja srca trebali bi se vratiti na početnu razinu za 3 minute. Kratkotrajno povećanje tlaka može se javiti odmah nakon ležanja. Nema subjektivnih tegoba.
Kršenje vegetativne podrške aktivnosti očituje se sljedećim simptomima:
- Povećanje sistoličkog tlaka za više od 20 mm Hg.
- Dijastolički tlak se također povećava, ponekad značajnije od sistoličkog tlaka, u drugim slučajevima pada ili ostaje na istoj razini;
- Neovisno povećanje samo dijastoličkog tlaka pri ustajanju;
- Povećanje broja otkucaja srca pri ustajanju za više od 30 u minuti;
- Prilikom ustajanja možete osjetiti navalu krvi u glavu i zamračenje vida.
Sve gore navedene promjene ukazuju na pretjeranu vegetativnu potporu.
- Prolazni pad sistoličkog tlaka za više od 10-15 mm Hg odmah nakon ustajanja. Istodobno, dijastolički tlak može se istovremeno povećati ili smanjiti, tako da se amplituda tlaka (pulsni tlak) značajno smanjuje. Pritužbe: ljuljanje i osjećaj slabosti pri ustajanju. Ove se pojave tumače kao nedovoljna vegetativna potpora.
- Tijekom stajanja, sistolički tlak pada za više od 15-20 mm Hg ispod početne razine. Dijastolički tlak ostaje nepromijenjen ili se lagano povećava - poremećaj hipotonične regulacije, što se također može smatrati nedovoljnom vegetativnom potporom, kao poremećaj prilagodbe. Pad dijastoličkog tlaka (hipodinamska regulacija prema W. Birkmayeru, 1976.) također se može smatrati na isti način. Smanjenje amplitude arterijskog tlaka u usporedbi s početnom razinom za više od 2 puta ukazuje ne samo na regulatorne poremećaje, već i, po našem mišljenju, na poremećaj vegetativne potpore.
- Povećanje broja otkucaja srca tijekom stajanja za više od 30-40 u 1 min uz relativno nepromijenjen arterijski tlak predstavlja prekomjernu vegetativnu potporu (poremećaj tahikardijske regulacije prema W. Birkmayeru, 1976.). Može se javiti ortostatska tahipneja.
EKG promjene tijekom ortoklinostatskog testa: porast sinusnog pulsa, porast P vala u II i III standardnim odvodima, smanjenje ST intervala i spljoštenost ili negativni T val u II i III odvodima. Ove pojave mogu se pojaviti ili odmah nakon ustajanja ili tijekom duljeg stajanja. Ortostatske promjene mogu se uočiti kod zdravih osoba. Ne ukazuju na srčanu manu: ovo je kršenje vegetativne opskrbe povezano sa simpatikotonijom - prekomjernom opskrbom.
Pravila za prelazak u ležeći položaj i u ležeći položaj su ista.
Metoda druge varijante. Nakon 15 minuta odmora u horizontalnom položaju, ispitaniku se mjeri arterijski tlak, bilježi se otkucaji srca snimanjem EKG-a tijekom 1 minute. Ispitanik se mirno podiže u vertikalni položaj, što traje oko 8-10 sekundi. Nakon toga, EKG se ponovno kontinuirano snima u vertikalnom položaju tijekom 1 minute, bilježi se arterijski tlak. Zatim se, u 3. i 5. minuti stajanja, EKG snima 20 sekundi, a u istim vremenskim intervalima nakon snimanja EKG-a mjeri se arterijski tlak. Zatim ispitanik legne (klinostatički test) i ponovno se bilježe isti vegetativni indeksi prema gore navedenoj metodi u istim vremenskim intervalima. Otkucaji srca se bilježe brojanjem R valova u 10-sekundnim intervalima EKG-a.
Podaci dobiveni tijekom minutnog intervala ortostatskih i klinostatskih testova obrađuju se prema Z. Servitu (1948). Izračunavaju se sljedeći pokazatelji:
1. Prosječno ortostatsko ubrzanje po minuti (AOA). Jednako je zbroju povećanja u odnosu na početni broj otkucaja srca u prvom 10-sekundnom segmentu minute, drugom i šestom, podijeljeno s 3:
SOU = 1 + 2 + 6 / 3
Indeks ortostatske labilnosti (OLI) je razlika između najviše i najniže frekvencije srca u ortostatskom položaju tijekom 1 minute (odabrano iz šest intervala od 10 sekundi prve minute) - minimalni raspon fluktuacija brzine otkucaja srca u ortostatskom testu.
Klinostatično usporavanje (CD) je najveće usporavanje srčanog ritma unutar 1 minute u ležećem položaju nakon pomicanja iz vertikalnog položaja.
Ortoklinostatska razlika (OCD) je razlika između najvećeg ubrzanja i najvećeg usporenja tijekom orto- i klinostatskih testova (izračun se također provodi za šest intervala od 10 sekundi u 1 minuti testa).
Klinostatički indeks labilnosti (KIL) je razlika između najvećeg i najmanjeg usporavanja srčanog ritma tijekom klinostatičkog testa (odabranog iz 10-sekundnih intervala od 1 minute horizontalnog položaja). Cijeli izračun se provodi unutar 1 minute u stojećem i ležećem položaju, a zatim se izračunava srčani ritam u 3. i 5. minuti te vrijednost arterijskog tlaka. Vrijednosti M±a dobivene kod zdravih ispitanika u različitim vremenskim intervalima navedenih testova uzimaju se kao norma.
Dinamička studija stanja autonomnog živčanog sustava daje ideju o njegovom početnom autonomnom tonusu (određenom stanjem perifernih autonomnih formacija), autonomnoj reaktivnosti i autonomnoj podršci aktivnosti, koja je određena stanjem suprasegmentalnih sustava mozga koji organiziraju adaptivno ponašanje.
Uz gore opisanu funkcionalno-dinamičku metodu, koju kliničari široko koriste uz registraciju navedenih parametara za karakterizaciju stanja autonomnog živčanog sustava u mirovanju i pod opterećenjem, koristi se REG, koji pruža neizravne informacije o veličini pulsnog punjenja krvlju, stanju vaskularne stijenke glavnih žila, relativnoj brzini protoka krvi, odnosu između arterijske i venske cirkulacije. Isti problemi rješavaju se uz pomoć pletizmografije: povećanje oscilacije, tj. dilatacija krvnih žila, procjenjuje se kao smanjenje simpatičkih utjecaja; smanjenje oscilacije, sklonost suženju - kao njihovo povećanje. Ultrazvučna dopplerografija (USDG) ukazuje na stanje vaskularnog korita, što također neizravno odražava stanje autonomnog živčanog sustava.
Proučavanje neuromuskularne ekscitabilnosti
Najčešće korišteni objektivni testovi su:
Izazivanje Chvostekovog simptoma u mirovanju i nakon 5 minuta hiperventilacije. Izazivanje Chvostekovog simptoma vrši se udarcem neurološkog čekića u točku duž srednje linije koja spaja kut usta i ušnu resicu. Stupanj izraženosti mjeri se:
- I stupanj - smanjenje labialne komisure;
- II stupanj - dodatak smanjenja krila nosa;
- III stupanj - uz gore opisane pojave, dolazi do kontrakcije mišića orbicularis oculi;
- IV stupanj - oštra kontrakcija mišića cijele polovice lica.
Hiperventilacija tijekom 5 minuta dovodi do jasnog povećanja stupnja ekspresije [Аlаjouianine Th. et al., 1958.; Klotz HD, 1958.]. Među zdravim ljudima, pozitivan Chvostekov simptom javlja se u 3-29%. Kod neurogene tetanije pozitivan je u 73% slučajeva.
Test s manžetom (Trousseauov simptom). Tehnika: arterijski podvez ili pneumatska manžeta se stavljaju na pacijentovo rame 5-10 minuta. Tlak u manžeti treba održavati na 5-10 mm Hg iznad pacijentovog sistoličkog tlaka. Kada se kompresija ukloni u postishemičkoj fazi, javljaju se karpopedalni grčevi, fenomen "opstetričareve ruke". Učestalost Trousseauovog simptoma kod tetanije kreće se od 15 do 65%. Ukazuje na visoku razinu periferne neuromuskularne ekscitabilnosti.
Trousseau-Bonsdorffov test. Tehnika: pneumatska manžeta se postavlja na pacijentovo rame i u njoj se održava tlak 10 minuta na razini 10-15 mm Hg višoj od pacijentovog sistoličkog tlaka, što uzrokuje ishemiju ruke. U drugoj polovici ishemijskog razdoblja dodaje se hiperventilacija (maksimalno duboki udisaji i izdisaji frekvencijom od 18-20 u 1 min) tijekom 5 minuta. Rezultati testa: slabo pozitivni - pojava vidljivih fascikulacija u interosealnim mišićima, posebno u području prvog interfalangealnog prostora, promjena oblika šake (sklonost razvoju "opstetričke šake"); pozitivni - izražena slika karpopedalnog spazma; negativni - odsutnost gore opisanih fenomena.
Elektromiografska studija. Tijekom EMG studije bilježi se određena vrsta električne aktivnosti mišića uključenih u tetanični grč. Aktivnost je karakterizirana uzastopnim potencijalima (dupleti, tripleti, multipleti) koji se javljaju tijekom kratkih vremenskih intervala (4-8 ms) s frekvencijom od 125-250 pps. Takvi potencijali i druge pojave u EMG-u javljaju se tijekom razdoblja istraživanja korištenjem provokativnih testova.
Drugi testovi koji otkrivaju neuromuskularnu ekscitabilnost: Bechterewov sindrom lakta, Schlesingerov simptom, simptom mišićnog valjka, ali su manje informativni i rjeđe se koriste.
Metode proučavanja sindroma hiperventilacije
- Analiza subjektivnih osjeta (pritužbi) karakteriziranih polisistemskošću i povezanošću pritužbi s respiratornom funkcijom.
- Prisutnost respiratornih poremećaja tijekom ili na početku bolesti.
- Pozitivni rezultati testa hiperventilacije.
- Testovi za neuromuskularnu ekscitabilnost.
- Mogućnost zaustavljanja paroksizma hiperventilacije udisanjem smjese zraka koja sadrži 5% CO2 ili disanjem „u vrećicu“ (papir ili polietilen) radi akumulacije vlastitog CO2, uz pomoć čega se napadaj zaustavlja.
- Pacijent ima hipokapniju u alveolarnom zraku i alkalozu u krvi.
Tehnika hiperventilacijskog testa: pacijent je u horizontalnom ili poluležećem položaju (na stolici). Počinje duboko disati frekvencijom od 16-22 udisaja u 1 minuti. Test traje, ovisno o toleranciji, od 3 do 5 minuta. Pozitivan hiperventilacijski test ima dvije varijante progresije. Prva varijanta: tijekom testa javljaju se emocionalne, vegetativne, tetanične i druge promjene koje nestaju 2-3 minute nakon njegovog završetka. Druga varijanta: hiperventilacija dovodi do razvoja vegetativnog paroksizma, koji, započevši tijekom testa, nastavlja se i nakon njegovog završetka. Prijelaz testa u potpuni paroksizam opaža se u početku u disanju, ispitanik ne može zaustaviti hiperventilaciju i nastavlja često i duboko disati. Respiratorni distres prate vegetativni, mišićno-tonični i emocionalni poremećaji. Općenito je prihvaćeno da je pojava subjektivnih osjeta tijekom testa koji nalikuju onima koji nastaju spontano pozitivan kriterij za postavljanje dijagnoze hiperventilacijskog sindroma.
U dobi iznad 50 godina, test treba provoditi s oprezom. Kontraindikacije su visoki krvni tlak, prisutnost srčane i plućne patologije, teška ateroskleroza.
Dodatne metode proučavanja funkcionalnog stanja živčanog sustava
Istraživanje emocionalnih i osobnih karakteristika
Vegetativni poremećaji, posebno na cerebralnoj razini, su psihovegetativni. Stoga je kod vegetativnih poremećaja potrebno ispitati mentalnu sferu. Jedna od metoda njezina proučavanja je detaljno proučavanje psihoanamneze, s naglaskom na prisutnost psiholoških trauma iz djetinjstva i aktualnih događaja. Klinička analiza emocionalnih poremećaja je važna. Psihološki pregled provodi se korištenjem različitih metoda: metode višestrukog proučavanja ličnosti (MIP) kako su je modificirali F. B. Berezina i M. I. Miroshnikov (1976.), Spielbergerovih, Eysenckovih, Cattellovih testova, kao i Rorschachovog projektivnog testa, testa tematske apercepcije (TAT), testa nedovršenih rečenica, Rosenzweigovog testa (test frustracije) itd. Najinformativniji testovi u proučavanju vegetativnih poremećaja su MIP, Spielbergerov, Cattell.
Elektrofiziološke studije
EEG se koristi ne samo za razjašnjenje lokalizacije procesa i, u nekim slučajevima, njegove prirode (epileptička hipersinkrona generalizirana pražnjenja), već i za proučavanje funkcionalnog stanja nespecifičnih aktivacijskih i deaktivacijskih sustava mozga tijekom spavanja, u opuštenoj i napetoj budnosti, što se modelira različitim opterećenjima: hiperventilacijom, svjetlošću, zvučnom stimulacijom, emocionalnim stresom, mentalnim opterećenjem itd.
Najčešća metoda testiranja nespecifičnih moždanih sustava je poligrafsko snimanje EEG-a, EKG-a, GSR-a, EMG-a i frekvencije disanja. Pomaci u tim pokazateljima odražavaju odnose između uzlaznih i silaznih aktivacijskih sustava-Mi. Odnos i stanje desinkronizirajućih (retikularna formacija moždanog debla) i sinkronizirajućih (talamokortikalni sustav) moždanih sustava procjenjuje se vizualnom i računalnom analizom EEG-a (izračun a-indeksa, indeksa trenutne sinkronizacije itd.). Tijekom spavanja, EEG podaci omogućuju dobivanje informacija o karakteristikama reprezentacije različitih faza spavanja, njihovim latentnim razdobljima, ciklusima spavanja i motoričkoj aktivnosti (SMA).
Posljednjih godina, korištenje računalne tehnologije značajno je povećalo mogućnosti neurofizioloških istraživanja. Korištenje metode usrednjavanja omogućilo je izolaciju potencijala povezanih s događajima iz spontanog EEG-a, uglavnom onih uzrokovanih senzornim i motoričkim podražajima.
Dakle, proučavanje somatosenzornih evociranih potencijala omogućuje učinkovitu i diferenciranu procjenu funkcionalnog stanja različitih razina specifičnih i nespecifičnih aferentacijskih sustava.
Proučavanje mehanizama organizacije akcije i efektorskih sustava omogućuje bilježenje motoričkog potencijala povezanog s izvršavanjem voljnih pokreta i odražavajući i opće procese organizacije akcije i donošenja odluka, kao i lokalne mehanizme aktivacije kortikalnih motornih neurona.
Registracija kontingentnog negativnog odstupanja (CND) koristi se za proučavanje mehanizama usmjerene pažnje, motivacije i probabilističkog predviđanja, što nam omogućuje procjenu stanja nespecifičnih moždanih sustava.
Proučavanje značajki mehanizama topografske organizacije moždane aktivnosti moguće je uz pomoć konstruiranja spektralnih mapa spontanog EEG-a.
Komprimirana spektralna analiza (CSA) korištenjem algoritma brze Fourierove transformacije omogućuje određivanje spektralne snage EEG ritmova i njihove reaktivnosti na različita funkcionalna opterećenja, što također pruža informacije o stanju nespecifičnih moždanih sustava. Osim toga, CSA EEG otkriva prirodu interhemisferne interakcije (interhemisferna asimetrija) uključene u adaptivne reakcije.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
Proučavanje hormonalnih i neurohumoralnih funkcija
Vegetativni poremećaji često se kombiniraju s neuroendokrino-metaboličkim poremećajima. Temelje se na promjenama neurohormonalnih i neurohumoralnih omjera (zbog promjena u posredovanju neurotransmitera), koji su, pak, pokazatelji adaptivnih sposobnosti tijela i stanja ergo- i trofotropnih sustava.
U nekim slučajevima potrebno je ispitati i hormonski profil i neurohumoralne odnose: funkciju štitnjače (bazalni metabolizam korištenjem metode kompleksne radioizotopske apsorpcije I), stanje sustava hipotalamus-hipofiza-kora nadbubrežne žlijezde (određivanje kortikosteroida i njihovih metabolita u krvi i mokraći), ispitivanje funkcije jajnika (rektalna temperatura, simptom zjenice, CII, hormonski profil), metabolizam ugljikohidrata, proteina, vode i soli itd.
Kako bi se proučilo stanje neurohumoralnih odnosa, u krvi, urinu i cerebrospinalnoj tekućini određuje se sadržaj kateholamina (adrenalin, noradrenalin, dopamin, DOPA i njihovi metaboliti), acetilkolina i njegovih enzima, histamina i njegovih enzima (diamin oksidaza), te histaminopeksički učinak (HPE) serotonina izlučivanjem 5-OIAC-a u urinu.
Istovremeno, ovi pokazatelji mogu se koristiti za procjenu stanja i specifičnih i nespecifičnih LRK sustava, kao i reakcije središnjih ergo- i trofotropnih aparata te perifernih vegetativnih sustava.
Humoralne (elektrolitne) studije natrija, kalija, ukupnog kalcija, anorganskog fosfora, klora, ugljikovog dioksida i magnezija pomažu u identificiranju latentne neurogene tetanije. Određuju se koeficijenti koji pokazuju omjer monovalentnih iona (natrij, kalij) prema dvovalentnim (kalcij, magnezij). Sindrom neurogene tetanije (NTS) uglavnom je normokalcemičan, ali postoji relativna sklonost hipokalcemiji. U bolesnika s NTS-om, koeficijent koji odražava prevlast monovalentnih iona nad dvovalentnim značajno je povećan.
Proučavanje funkcija segmentne podjele autonomnog živčanog sustava
Razvoj modernog učenja o patologiji autonomnog živčanog sustava zahtijevao je reviziju starih metodoloških pristupa i razvoj novih metoda istraživanja. Posebni zahtjevi nameću se metodama koje se danas razvijaju. Testovi za autonomna istraživanja moraju biti:
- dovoljno informativno u vezi s autonomnom disfunkcijom (kvantitativna procjena rezultata);
- specifičan, s dobro ponovljivim rezultatima u ponovljenim studijama (koeficijent varijacije ne smije prelaziti 20-25%); 3) fiziološki i klinički pouzdan (siguran);
- neinvazivno;
- jednostavno i brzo za izvođenje.
Još uvijek postoji malo testova koji zadovoljavaju te zahtjeve.
Metode razvijene za proučavanje autonomnog živčanog sustava u kardiovaskularnom, sudomotornom i pupilarnom sustavu u većoj mjeri od drugih ispunjavaju gore navedene zahtjeve i stoga brže ulaze u kliničku praksu.
Proučavanje segmentalnih vegetativnih poremećaja treba provoditi uzimajući u obzir ne samo lokalizaciju lezije, već i simptome koji ukazuju na gubitak ili iritaciju perifernih vegetativnih formacija. Potrebno je, ako je moguće, utvrditi njihovu prirodu (simpatičku ili parasimpatičku). Poželjno je razjasniti interes određenog dijela vegetativnog luka: aferentnog ili eferentnog.
Neke od korištenih metoda mogu pružiti informacije o suprasegmentalnim vegetativnim aparatima, bilježeći početni vegetativni tonus, vegetativnu reaktivnost i vegetativnu podršku aktivnosti; osim toga, moguće je dobiti informacije o stanju segmentalnih dijelova vegetativnog živčanog sustava.
Kardiovaskularni sustav
Metode za određivanje stanja simpatičkog eferentnog puta
- Određivanje promjena krvnog tlaka povezanih s prelaskom u vertikalni položaj. Izračunava se razlika sistoličkog krvnog tlaka u ležećem položaju i u 3. minuti nakon ustajanja.
Tumačenje: pad sistoličkog krvnog tlaka ne veći od 10 mm Hg je normalna reakcija, koja ukazuje na integritet eferentnih vazokonstriktornih vlakana; pad od 11-29 mm Hg je granična reakcija; pad od 30 mm Hg ili više je patološka reakcija, koja ukazuje na eferentnu simpatičku insuficijenciju.
- Određivanje promjena arterijskog tlaka tijekom izometrijskog opterećenja. Pomoću dinamometra odredite maksimalnu silu u jednoj ruci. Zatim, tijekom 3 minute, pacijent stišće dinamometar silom jednakom 30% maksimalne. Izračunajte razliku dijastoličkog arterijskog tlaka u 3. minuti stiskanja dinamometra i prije izvođenja opterećenja, u mirovanju.
Tumačenje: porast dijastoličkog krvnog tlaka za više od 16 mm Hg je normalna reakcija; porast za 10-15 mm Hg je granična reakcija; porast za manje od 10 mm Hg je patološka reakcija, koja ukazuje na eferentnu simpatičku insuficijenciju.
- Procjena stanja eferentnih vazokonstriktornih simpatičkih vlakana. U tu svrhu koriste se neki testovi koji se temelje na registraciji pletizmograma šake ili podlaktice:
- Pojava mentalnog stresa, bolnog podražaja ili iznenadnog zvuka obično uzrokuje smanjenje punjenja krvi u ruci i povećanje arterijskog tlaka zbog periferne vazokonstrikcije. Odsutnost promjena u punjenju krvlju i arterijskom tlaku ukazuje na oštećenje eferentnih simpatičkih vlakana koja idu u kožne žile;
- pri izvođenju Valsalvinog manevra ili rotacijskog testa na Baranyjevoj stolici, normalno dolazi do smanjenja punjenja krvlju zbog povećane vazokonstrikcije. Odsutnost promjena u punjenju krvlju ukazuje na oštećenje simpatičkih perifernih vazokonstriktora;
- Oštar duboki udah uzrokuje refleksno suženje krvnih žila podlaktica. U ovom testu reakcija se temelji na spinalnom refleksu, čiji aferentni putevi nisu poznati, a eferentni putevi sastoje se od simpatičkih vazokonstriktornih vlakana. Odsutnost smanjenja punjenja krvlju u ovom testu također ukazuje na simpatičku eferentnu insuficijenciju;
- Tijekom čučnjeva, pasivnog podizanja nogu u ležećem položaju, pletizmograf pokazuje povećanje punjenja krvlju zbog smanjenja vazokonstrikcije. Kada su simpatička vazokonstriktorna vlakna koja idu u žile skeletnih mišića oštećena, nema promjena u punjenju krvlju.
Treba napomenuti da gore navedeni testovi korištenjem pletizmografije nemaju jasne kvantitativne granice norme i patologije, te je stoga njihova upotreba u općoj praksi ograničena. Međutim, rezultati dobiveni u skupini ispitanika mogu se usporediti s podacima kontrolne skupine.
- Farmakološki testovi:
- Određivanje razine norepinefrina (NA) u plazmi: Razina norepinefrina u plazmi održava se oslobađanjem iz simpatičkih živčanih završetaka i nadbubrežne medule. Budući da je količina neurotransmitera oslobođenog u krv proporcionalna aktivnosti simpatičkog živčanog sustava, razina norepinefrina u plazmi može se koristiti kao indeks aktivnosti simpatičkog živčanog sustava. Vjeruje se da su smanjene razine norepinefrina u plazmi posljedica abnormalnog oslobađanja iz simpatičkih eferentnih završetaka u krvnim žilama, a ne promjena u njegovom unosu ili difuziji kroz krvno-moždanu barijeru ili druge membrane. Kod zdrave osobe, razina norepinefrina u plazmi ostaje konstantna u ležećem položaju i naglo se povećava kada pojedinac zauzme okomiti položaj. U središnjim položajima autonomnog živčanog sustava postoji određena razina norepinefrina u plazmi koja se ne mijenja kada pojedinac zauzme okomiti položaj. U perifernim lezijama (postganglijski simpatički neuron), razina norepinefrina u ležećem položaju je naglo smanjena i ne povećava se tijekom ortostatskog testa. Stoga je moguće razlikovati preganglionske lezije od postganglionskih:
- tiraminski test: tiramin oslobađa norepinefrin i dopamin iz postganglijskih presinaptičkih vezikula. Nedovoljno povećanje norepinefrina (kateholamina) u plazmi nakon primjene tiramina ukazivalo bi na nedostatak sposobnosti postganglijskog neurona da oslobađa norepinefrin, tj. distalni postganglijski simpatički defekt;
- norepinefrin test: intravenska primjena malih doza norepinefrina uzrokuje velik broj kardiovaskularnih učinaka kod zdrave osobe, uključujući porast sistemskog arterijskog tlaka. Kod nekih pacijenata s autonomnim oštećenjem dolazi do pretjeranog odgovora arterijskog tlaka zbog takozvane denervacijske preosjetljivosti koja se javlja uništavanjem presinaptičkih živčanih završetaka. Suprotno tome, potpuna denervacija dovodi do nižeg od normalnog odgovora arterijskog tlaka u ovom testu;
- Anaprilinski test: odsutnost usporavanja otkucaja srca uz intravensku primjenu Anaprilina (ne više od 0,2 mg/kg) ukazuje na oštećenje simpatičkih živaca koji idu u srce.
- Registracija akcijskih potencijala simpatičkih perifernih živaca koji idu u kožne žile, poprečno-prugaste mišiće i znojne žlijezde. Moderna elektrofiziološka metoda koja omogućuje, korištenjem najnovije tehnologije mikroelektroda, snimanje neuronske aktivnosti perifernih autonomnih živaca, određivanje latentnih razdoblja autonomnih odgovora za različite vrste podražaja i izračunavanje brzine provođenja pobude duž eferentnih simpatičkih vlakana.
Metode za određivanje stanja parasimpatičkog eferentnog puta
- Promjene u otkucajima srca pri ustajanju. Kod zdravih osoba, otkucaji srca se brzo povećavaju pri ustajanju (maksimalna vrijednost se opaža nakon 15. otkucaja srca), a zatim se smanjuju nakon 30. otkucaja. Omjer između RR intervala pri 15. otkucaju i RR intervala pri 30. otkucaju označava se kao "omjer 30:15" ili koeficijent "30:15". Normalno je jednak 1,04 ili više; 1,01-1,03 je granični rezultat; 1,00 je nedovoljan vagalni utjecaj na srce.
- Promjena otkucaja srca tijekom dubokog, sporog disanja - 6 puta u 1 min. Određivanje omjera maksimalno produženog RR intervala tijekom izdisaja prema maksimalno skraćenom RR intervalu tijekom udisaja. Kod zdravih osoba, zbog sinusne aritmije uzrokovane utjecajem vagusa, ovaj omjer je uvijek veći od 1,21. Pokazatelji od 1,11-1,20 su granični. Sa smanjenjem sinusne aritmije, tj. s insuficijencijom vagusa, ovaj pokazatelj neće biti veći od 1,10.
- Promjena otkucaja srca tijekom Valsalvinog manevra. Izračunava se Valsalvin koeficijent. Disanje se vrši u usnik spojen na manometar; tlak se održava na 40 mm Hg tijekom 15 s. Istovremeno se bilježi otkucaj srca pomoću EKG-a. Izračun Valsalvinog koeficijenta: omjer produljenog RR intervala u prvih 20 s nakon testa i skraćenog RR intervala tijekom testa. Normalno je jednak 1,21 ili više; granični rezultati su 1,11-1,20; koeficijent od 1,10 ili niži ukazuje na kršenje parasimpatičke regulacije srčanog ritma. Fiziološki, tijekom testa, u trenutku napetosti, pojavljuju se tahikardija i vazokonstrikcija, nakon čega dolazi do skoka krvnog tlaka, a kasnije i bradikardije.
- Farmakološki testovi:
- atropinski test. Potpuni parasimpatički blok srca nastaje uvođenjem atropina u dozi od 0,025-0,04 mg/kg, odnosno od 1,8 do 3 mg atropin sulfata. Učinak se postiže unutar 5 minuta, traje 30 minuta. Opaža se izražena tahikardija. Kod pacijenata s oštećenjem srčanih grana vagusa nema povećanja broja otkucaja srca.
Metode za određivanje stanja aferentnog simpatičkog puta
Valsalvin manevar: disanje se izvodi u usnik spojen na manometar; tlak u manometru se održava na 40 mm Hg tijekom 15 sekundi.
U ovom slučaju dolazi do porasta intratorakalnog tlaka, arterijskog tlaka i promjene otkucaja srca. Sve promjene normalno traju 1,5-2 minute i imaju četiri faze: Faza 1 - porast arterijskog tlaka zbog porasta intratorakalnog tlaka; Faza 2 - pad sistoličkog i dijastoličkog tlaka zbog promjene venskog dotoka; nakon 5 sekundi vraća se razina arterijskog tlaka, što je povezano s refleksnom vazokonstrikcijom; Broj otkucaja srca se povećava u prvih 10 sekundi; Faza 3 - nagli pad arterijskog tlaka na razinu kraja 2. faze, što je povezano s otpuštanjem aorte; ovo stanje traje 1-2 sekunde nakon nestanka intratorakalnog tlaka; Faza 4 - porast sistoličkog tlaka iznad razine mirovanja tijekom 10 sekundi, pulsni tlak se povećava, dijastolički tlak se ili povećava ili se ne mijenja. Faza 4 završava kada se arterijski tlak vrati na svoju prvobitnu razinu.
Kada je simpatički aferentni put oštećen, dolazi do blokade odgovora u 2. fazi, što se izražava padom sistoličkog i dijastoličkog tlaka te povećanjem srčanog ritma.
Ako se zna da vagusni živac normalno funkcionira (prema kliničkim podacima i rezultatima testova) i istovremeno nema promjene u otkucajima srca tijekom arterijske hipo- i hipertenzije, tada se može pretpostaviti da je oštećen aferentni dio simpatičkog luka, tj. put koji vodi do karotidnog sinusa kao dijela IX para kranijalnih živaca.
Suvremene metode proučavanja vegetativnog aparata u kardiovaskularnom sustavu su neinvazivno praćenje krvnog tlaka i analiza varijabilnosti srčanog ritma (spektralna analiza PC-a). Ove metode omogućuju integrativnu kvantitativnu procjenu vegetativne funkcije u različitim funkcionalnim stanjima te razjašnjavanje utjecaja i uloge simpatičkih i parasimpatičkih veza vegetativne regulacije u kardiovaskularnom sustavu.
Gastrointestinalni sustav
Metode koje se koriste za proučavanje vegetativnih funkcija u ovom sustavu temelje se na proučavanju pokretljivosti cijelog gastrointestinalnog trakta, koji je pod kontrolom parasimpatičkog i simpatičkog dijela autonomnog živčanog sustava.
Prije nego što prijeđemo na opis metoda, potrebno je upozoriti da se pozitivni rezultati mogu protumačiti kao vegetativna patologija u slučaju isključenja svih očitih uzroka gastrointestinalnih poremećaja (infekcija, upala, trauma, tumor, priraslice, patologija jetre i žučnog mjehura itd.).
Proučavanje ekskretorne funkcije. Metode za određivanje stanja parasimpatičkog eferentnog puta
- Želučana kiselost. Inzulin se primjenjuje u dozi od 0,01 U/kg, nakon čega slijedi određivanje želučane kiselosti. Kod zdrave osobe kiselost se povećava kao odgovor na hipoglikemiju zbog aktivnosti vagusnog živca. Odsutnost povećanja kiselosti ukazuje na oštećenje vagusnih grana koje idu do parijetalnih stanica želuca. Usput, ovo je standardni postupak za procjenu kirurške vagotomije. Ako su same parijetalne stanice oštećene ili odsutne, tada također neće biti povećanja želučane kiselosti kao odgovor na pentagastrin ili histamin.
- Gastrokromoskopija. Temelji se na sposobnosti želučane sluznice da luči boju - neutralno crvenu - nakon 12-15 minuta kod intramuskularne primjene i nakon 5 minuta kod intravenske primjene. Kod sekretorne insuficijencije, lučenje boje je značajno odgođeno, kod ahilije - uopće se ne javlja (pretežno simpatički utjecaj).
- Odgovor pankreasnih polipeptida na hipoglikemiju. Oslobađanje pankreasnih polipeptida iz gušterače događa se tijekom hipoglikemije, a posredovano je vagusom. Iz tog razloga, nedovoljno ili odsutno povećanje pankreasnih polipeptida kao odgovor na primjenu inzulina smatra se parasimpatičkom insuficijencijom.
Proučavanje motorno-evakuacijske funkcije želuca i crijeva
Opisane metode ukazuju na oštećenje preganglionskih parasimpatičkih vlakana ili simpatičku insuficijenciju.
Metode: scintigrafija, rendgenska kinematografija, manometrija. Moguće je otkriti usporavanje pokreta jednjaka, koje se javlja kod oštećenja preganglijskih parasimpatičkih vlakana vagusnog živca, te poremećaj ritma pokreta kod aksonske degeneracije ezofagealnih živaca.
Kontrastne metode ispitivanja želuca i crijeva, elektrogastrografija i ultrazvuk omogućuju otkrivanje poremećaja motoričke funkcije u obliku usporene peristaltike i evakuacije zbog oštećenja parasimpatičkih živaca (vagusa) i povećane motoričke funkcije zbog simpatičke insuficijencije.
- Balonsko-kimografska metoda. Bit leži u bilježenju intragastričnog tlaka, čije fluktuacije uvelike odgovaraju kontrakcijama želuca. Početna razina tlaka karakterizira tonus stijenki želuca. Gumeni balon napunjen zrakom spojen je sustavom cijevi i Mareyjeve kapsule na vodeni manometr. Fluktuacije tekućine u manometru bilježe se na kimografu. Pri analizi kimograma procjenjuje se ritam, snaga želučanih kontrakcija i učestalost peristaltičkih valova po jedinici vremena. Utjecaji koji dolaze iz simpatičkih živaca smanjuju ritam i snagu kontrakcije, kao i brzinu distribucije peristaltičkog vala u želucu te inhibiraju motilitet. Parasimpatički utjecaji stimuliraju motilitet.
- Metoda otvorenog katetera je modifikacija balonsko-kimografske metode. U ovom slučaju, tlak se osjeća meniskusom tekućine.
- Elektrogastrografija ima prednosti metode bez sonde za procjenu motoričke aktivnosti želuca. Biopotencijali želuca snimaju se s površine tijela pacijenta pomoću uređaja EGG-3 i EGG-4. Sustav filtera omogućuje identifikaciju biopotencijala u uskom rasponu koji karakteriziraju motoričku aktivnost želuca. Prilikom procjene gastrograma uzimaju se u obzir frekvencija, ritam i amplituda po jedinici vremena. Metoda uključuje postavljanje aktivne elektrode u projekcijsku zonu želuca na prednju trbušnu stijenku, što nije uvijek moguće.
- Registracija želučanih biopotencijala s udaljene točke [Rebrov VG, 1975] pomoću aparata EGS-4M. Aktivna elektroda je na desnom zapešću, a indiferentna na desnom gležnju.
- Pashelektografija je simultano proučavanje motoričke funkcije želuca i crijeva. Metoda se temelji na činjenici da je frekvencija mišićnih kontrakcija specifična za različite dijelove probavnog trakta i podudara se s frekvencijom glavnog električnog ritma [Shede H., Clifton J., 1961.; Christensen J., 1971.]. Odabirom ove frekvencije pomoću uskopojasnih filtera, prilikom postavljanja elektroda na površinu tijela, moguće je pratiti prirodu promjena ukupnog potencijala odgovarajućih dijelova probavnog trakta, uključujući tanko i debelo crijevo.
- Radiotelemetrija. Intragastrični tlak određuje se pomoću kapsule umetnute u želudac, koja uključuje senzor tlaka i radio odašiljač. Radio signale prima antena pričvršćena na tijelo pacijenta i prenosi se putem pretvarača do uređaja za snimanje. Krivulje se analiziraju na isti način kao i kod elektrogastrografije.
Još uvijek ne postoje jednostavni, pouzdani i informativni testovi za dijagnosticiranje autonomne insuficijencije u gastrointestinalnom sustavu.
Urogenitalni sustav
U ovom području još uvijek nedostaju jednostavni informativni testovi za proučavanje autonomnih živaca; korištene metode temelje se na proučavanju funkcija konačnih efektorskih organa.
Metode za određivanje stanja parasimpatičkih i simpatičkih eferentnih putova
- Miktiourometrija je kvantitativna metoda koja koristi posebne uređaje - uroflowmetre - za procjenu evakuacijske funkcije mjehura, koju kontrolira parasimpatički živčani sustav.
- Cistometrija je kvantitativna metoda koja procjenjuje motoričke i senzorne funkcije mjehura. Na temelju odnosa između intravezikalnog tlaka i volumena mjehura može se odrediti razina oštećenja: iznad spinalnih centara, preganglijskih parasimpatičkih vlakana, postganglijskih živaca.
- Uretralna presorska profilometrija je metoda za procjenu stanja uretre pomoću konstruiranog grafa - profila tlaka duž cijele njezine duljine tijekom evakuacije urina. Koristi se za isključivanje patologije donjeg mokraćnog sustava.
- Cistouretrografija je kontrastna metoda za otkrivanje disinergije unutarnjeg i vanjskog sfinktera.
- Ultrazvučna sonografija je moderna neinvazivna metoda ispitivanja funkcija mjehura koja omogućuje procjenu svih faza mokrenja i punjenja.
- Elektromiografija vanjskog analnog sfinktera je metoda koja se koristi za dijagnosticiranje disinergije vanjskog sfinktera mokraćnog mjehura, koji funkcionira na sličan način kao i vanjski analni sfinkter.
- Praćenje erekcija tijekom noćnog sna - koristi se za diferencijalnu dijagnostiku organske i psihogene impotencije. U slučaju organskog oštećenja parasimpatičkih vlakana, erekcije I su odsutne ujutro i tijekom noćnog sna, dok su kod zdravih osoba i u slučaju psihogene impotencije erekcije očuvane.
- Proučavanje evociranih kožnih simpatičkih potencijala s površine genitalija provodi se kako bi se procijenila funkcija simpatičkih eferentnih živaca. Kada su oštećeni, latentna razdoblja odgovora se produžuju, a njihove amplitude smanjuju.
Koža (znojenje, termoregulacija)
Metode za određivanje stanja eferentnog simpatičkog puta
- Proučavanje evociranih simpatičkih potencijala kože. Metoda se temelji na fenomenu GSR-a i sastoji se od snimanja biopotencijala kože kao odgovora na električnu stimulaciju medijalnog živca. Budući da je eferentna veza GSR-a simpatički živčani sustav, karakteristike rezultirajućeg odgovora počele su se koristiti za analizu ovog dijela autonomnog živčanog sustava. Četiri para površinskih elektroda (20x20x1,5 mm) postavljaju se na dlanove i stopala. Registracija se provodi pomoću elektroneuromiografa s osjetljivošću pojačala od 100 μV, u frekvencijskom rasponu od 1,0-20,0 Hz s epohom analize od 5 s. Kao električni podražaj koriste se pojedinačni nepravilni pravokutni impulsi trajanja 0,1 s. Jačina struje odabire se standardno na temelju pojave motoričkog odgovora palca tijekom stimulacije u području projekcije medijalnog živca na razini ručnog zgloba. Podražaji se daju nasumično s intervalom od najmanje 20 s nakon gašenja spontanog GSR-a. Kao odgovor na podražaj, usrednjavaju se 4-6 galvanskih kožnih odgovora, koji se označavaju kao evocirani simpatički potencijali kože (ESP). Određuju se latentni periodi i I amplitude ESP-a. Informativnost ove metode dokazana je nizom studija na pacijentima s različitim oblicima polineuropatija kod sistemskih, endokrinih i autoimunih bolesti. U ovom slučaju, povećanje LA i smanjenje AMP ESP-a procijenjeni su kao kršenje provođenja pobude duž autonomnih sudomotornih vlakana, a odsutnost odgovora - kao rezultat grubog kršenja funkcije znojnih vlakana. Međutim, pri analizi ESP-a uvijek treba uzeti u obzir da se parametri latencija i amplituda mogu mijenjati ne samo s poremećajima u perifernom, već i u središnjem živčanom sustavu. Pri tumačenju podataka VKSP-a s gledišta stupnja oštećenja VNS-a potrebno je uzeti u obzir rezultate kliničkih i drugih parakliničkih istraživačkih metoda (ENMG, EP, EEG, MRI itd.). Prednosti metode su neinvazivnost, potpuna sigurnost i kvantitativna procjena rezultata.
Druga informativna metoda je kvantitativni test sudomotornog aksonskog refleksa (QSART), u kojem se lokalno znojenje stimulira acetilkolinskom iontoforezom. Intenzitet znojenja bilježi se posebnim susceptometrom koji prenosi informacije u analognom obliku na računalo. Studija se provodi u posebnoj toplinski izoliranoj prostoriji u mirovanju i pod toplinskim opterećenjima (vrući čaj itd.). Potreba za posebnom prostorijom i tehničkom opremom za provođenje istraživanja ograničava široku primjenu ove metode.
Mnogo rjeđe danas se testovi s bojama koriste za procjenu funkcije znojenja. Neki od njih opisani su u nastavku. Zatajenje eferentnog dijela simpatičkog refleksnog luka određuje se odsutnošću znojenja na određenom području tijela. Lokalizacija se utvrđuje promatranjem znojenja pomoću jod-škrobnog testa Minora ili krom-kobaltnog testa Yuzhelevskyja. Znojenje se postiže različitim metodama:
-
- Aspirinski test: uzimanje 1 g acetilsalicilne kiseline s čašom vrućeg čaja uzrokuje difuzno znojenje kroz moždani aparat; u slučaju kortikalnih lezija češće se javlja monoplegični tip znojenja - njegov odsutnost ili smanjenje.
- Zagrijavanje ispitanika u kutiji sa suhim zrakom, komori za grijanje ili uranjanje dvaju udova u vruću vodu (43 °C) uzrokuje spinalne znojne reflekse putem stanica bočnih rogova leđne moždine. U slučaju oštećenja segmentalnih dijelova leđne moždine, postupci zagrijavanja, kao i test s aspirinom, otkrivaju odsutnost ili smanjenje znojenja u odgovarajućim područjima.
- Pilokarpin test: subkutana injekcija 1 ml 1%-tne otopine pilokarpina, djelujući na završna znojna žlijezde, normalno uzrokuje izlučivanje znoja na određenom području tijela. Odsutnost ili smanjenje znojenja u ovom testu opaža se u odsutnosti ili oštećenju znojnih žlijezda.
- Testiranje aksonskog refleksa: stimulacija faradskom strujom, intradermalna injekcija acetilkolina (5-10 mg) ili elektroforeza acetilkolina normalno uzrokuju lokalnu piloerekciju i znojenje nakon 5 minuta. Odsutnost piloerekcije, smanjeno ili potpuno odsutno znojenje ukazuju na oštećenje simpatičkih ganglija ili postganglijskih neurona.
- Proučavanje temperature površine kože pomoću termovizora: bilježi se intenzitet infracrvenog zračenja, što je bit dobivenih termograma. Izotermni efekti koriste se za kvantificiranje vrijednosti infracrvenog zračenja. Vrijednosti temperature bilježe se u stupnjevima. Interpretacija termograma temelji se na prisutnosti toplinske asimetrije, kao i vrijednosti longitudinalnog terminalnog gradijenta, koji odražava temperaturnu razliku između distalnih i proksimalnih područja kože. Proučavanje termograma i intenziteta temperature kože pokazalo je da je gornja polovica tijela toplija od donje, desni i lijevi udovi karakterizira simetrična slika, proksimalni dijelovi udova su topliji od distalnih, a razlika je beznačajna i postupna. Kod pacijenata s cerebralnim autonomnim poremećajima, raspodjela temperature kože termografskim pokazateljima predstavljena je sljedećim tipovima:
- bilateralna "termoamputacija" na razini donje trećine podlaktice s hipotermijom ruku i stopala, s naglim padom temperature od 2-4 °C;
- hipertermija ruku i stopala, češća kod pacijenata s hipotalamičkim sindromom;
- različite vrste asimetrija:
- jednostrana "termoamputacija" ruke;
- asimetrija "termoamputacija" ruku i stopala.
Kada su zahvaćeni segmentni dijelovi autonomnog živčanog sustava, uglavnom se opažaju različite vrste asimetrija.
Učenik
Poznato je da simpatički i parasimpatički sustav inerviraju mišiće koji šire i sužavaju zjenicu. Neurofarmakološka istraživanja omogućuju razlikovanje pre- i postganglijskih oštećenja autonomnih živaca koji inerviraju mišiće šarenice. Analiza omogućuje razlikovanje pojave ptoze i mioze zbog oštećenja simpatičkih vlakana mišića koji širi zjenicu od Hornerovog sindroma, koji se temelji na proksimalnijem oštećenju simpatičkih putova koji vode do ovog mišića, kao i Adijevog sindroma (tonična dilatacija zjenica), koji se trenutno povezuje s oštećenjem postganglijskih parasimpatičkih vlakana koja inerviraju mišić koji sužava zjenicu, kao i od midrijaze koja nastaje zbog oštećenja preganglijskih vlakana.
Neurofarmakološka metoda analize temelji se na fenomenu denervacijske preosjetljivosti postganglijskih simpatičkih i parasimpatičkih vlakana. Pokazalo se da ako postoji denervacijska preosjetljivost sužene zjenice u miozi ili ptozi, tada lezija nije lokalizirana u preganglijskim simpatičkim vlaknima, već u postganglijskim vlaknima u bazi lubanje ili duž unutarnje karotidne arterije. Ako postoji denervacijska preosjetljivost proširene zjenice u midrijazi, tada je oštećenje preganglijskih vlakana u moždanom deblu, kavernoznom sinusu ili vratnoj leđnoj moždini također malo vjerojatno. To je tipično za oštećenje simpatičkih postganglijskih vlakana bilo u cilijarnom gangliju ili u vanjskim slojevima oka.
Postoji nekoliko pravila pri pregledu učenika i provođenju neurofarmakoloških testova:
- 1 kap lijeka se ukapa u svako oko u intervalima od 2 minute;
- budući da se test provodi radi otkrivanja defekta, možda će biti potrebno ukapati kapi tri puta u razmacima od 10 minuta, tj. 6 kapi u svako oko;
- kod pacijenata s jednostranim abnormalnostima veličine zjenice treba pregledati obje zjenice;
- Denervacijska preosjetljivost smatra se otkrivenom ako se proširena zjenica skuplja, a druga ne reagira. Ako nema odgovora, koncentracija lijeka može se povećati, pod uvjetom da se pregledaju oba oka. Denervacijska preosjetljivost proširene zjenice može se isključiti samo ako se normalna zjenica počne skupljati u nedostatku jače kontrakcije proširene zjenice.
U slučaju bilateralne patologije zjenica, usporedba je nemoguća; treba pregledati samo jedno oko, a drugo će poslužiti kao kontrola.
Testovi preosjetljivosti na simpatičku denervaciju u miozi
- Primjena 0,1% adrenalina: normalna zjenica se ne širi kao odgovor na ukapavanje adrenalina. Kod denervacijske preosjetljivosti, adrenalin uzrokuje midrijazu. Maksimalna preosjetljivost javlja se kod oštećenja postganglionskog simpatičkog puta. Zjenica se širi za više od 2 mm. Adrenalin ne uzrokuje značajnu promjenu veličine zjenice kod oštećenja preganglionskih simpatičkih vlakana (osobito "prvog neurona"), tj. kod potpunog Hornerovog sindroma ovaj test je negativan.
- Test s 4%-tnom otopinom kokaina: kokain se rijetko koristi sam, jer ne omogućuje preciziranje mjesta oštećenja simpatičkog živca, češće se koristi u kombinaciji s adrenalinskim testom. Metodologija kombiniranog testa: primjenjuju se 2 kapi 4%-tne otopine kokaina, po potrebi se to ponavlja tri puta. Izrazita midrijaza s miozom ukazuje na oštećenje preganglionskih simpatičkih vlakana. Ako nema reakcije, nakon 30 minuta ukapa se 0,1%-tna otopina adrenalina: blago proširenje zjenice može ukazivati na moguće oštećenje preganglionskih vlakana, njegovog "drugog neurona"; izrazito proširenje zjenice dijagnostički je znak oštećenja postganglionskih simpatičkih vlakana.
Test preosjetljivosti na parasimpatičku denervaciju kod midrijaze
Koriste se 2,5%-tne meholil kapi. U svako oko se ukapa 1 kap otopine s ponovljenim ukapavanjem nakon 5 minuta. Tonički proširena zjenica reagira na meholil izraženom miozom. U intaktnoj zjenici nema reakcije. Ovaj test je informativan kod Adijevog sindroma.
Interna oftalmoplegija: identifikacija uzroka ne zahtijeva farmakološke testove, ali je potrebna neurološka topikalna analiza.
Osim farmakoloških testova, postoje i drugi.
- Vrijeme pupilarnog ciklusa. Pomoću prorezne lampe, uska traka svjetlosti propušta se kroz rub zjenice. Kao odgovor, opažaju se ritmičke kontrakcije i sužavanje zjenice. Vrijeme jednog takvog ciklusa (sužavanje - širenje) kod zdravih osoba iznosi 946 ±120 ms. Povećanje vremena pupilarnog ciklusa ukazuje na parasimpatičku insuficijenciju.
- Polaroidna fotografija zjenice elektroničkom bljeskalicom metoda je za određivanje veličine zjenice u mraku. Određivanje veličine zjenice prilagođene mraku u odnosu na vanjski promjer šarenice omogućuje procjenu stanja simpatičke inervacije. Nedovoljno širenje zjenice ukazuje na simpatičku insuficijenciju. Metoda je osjetljiva na minimalne promjene u simpatičnoj funkciji.
- Infracrvena televizijska pupilometrija je kvantitativna metoda koja omogućuje određivanje točnih dimenzija zjenice u mirovanju, kao odgovor na svjetlo i u mraku, što pruža opsežne informacije za procjenu autonomne inervacije zjenice.
- Heterokromija šarenice: simpatički živčani sustav utječe na stvaranje melanina i određuje boju šarenice. Poremećaj pigmentacije jedne šarenice ukazuje na oštećenje simpatičkih vlakana u ranom djetinjstvu. Depigmentacija u odraslih je izuzetno rijetka. Uzrok heterokromije u odraslih može biti lokalna bolest ili posljedica kongenitalne izolirane anomalije. Depigmentacija se može uočiti s drugim simptomima oštećenja simpatičke inervacije kod Hornerovog sindroma (obično kongenitalnog).
Što treba ispitati?

