Medicinski stručnjak članka
Nove publikacije
Artroskopija gležnja
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
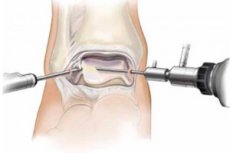
Prema domaćoj i stranoj literaturi, ozljede gležnja čine 6 do 21% ozljeda mišićno-koštanog sustava. Unatoč velikom arsenalu alata dostupnih modernim traumatolozima, visoka učestalost nezadovoljavajućih ishoda liječenja ove patologije konzervativnim liječenjem iznosi 17%, kirurškim liječenjem - 11%.
Oštećenje koštanih i mekotkivnih formacija dovodi do razvoja sekundarnih promjena u zglobu, degenerativno-distrofičnih procesa, strukturne reorganizacije oštećenih i netaknutih tkiva skočnog zgloba, što u konačnici dovodi do njegove funkcionalne insuficijencije i kontrakture.
Radiografska slika oštećenja kostiju dobro je proučena. Međutim, niz intraartikularnih poremećaja ne može se utvrditi samo radiografskim metodama. To uključuje uganuća ligamenata, ozljede zglobne hrskavice kod akutne traume, a kod kronične traume - hondromalaciju, ciste, intraartikularna tjelešca.
Kod otvorene intervencije povećava se rizik od progresije zglobne patologije: pojava upalnog procesa, postoperativna nestabilnost u gležnjačkom zglobu, sve veće ograničenje pokreta, bol u gležnju, sinovitis, kontraktura, a ponekad i razvoj ankiloze. Pacijenti s raznim ozljedama gležnja, u pravilu, imaju poremećaj hodanja, osjećaju bol pri dugotrajnom stajanju i ne mogu nositi običnu obuću.
Indikacije i kontraindikacije za artroskopiju gležnja
Indikacije za artroskopiju gležnja su sljedeće:
- bol nepoznate etiologije;
- sinovitis, hemartroza;
- blokade zglobova (intraartikularna tijela);
- transhondralne frakture i odvajanje hrskavice;
- početni simptomi deformirajuće artroze;
- disekcijski osteohondritis;
- promjene hrskavice kod sindroma impingementa;
- hondromatoza;
- artritis;
- prijelomi gležnja;
- nestabilnost zglobova;
- artrodeza.
Relativne kontraindikacije:
- infekcija kože;
- upalne bolesti u paraartikularnim tkivima;
- teški stadiji deformirajuće artroze;
- komplicirano somatsko stanje pacijenta.
Artroskopski pristupi
U dijagnostičkoj i operativnoj artroskopiji gležnja koriste se tri prednja i dva stražnja pristupa, koji se koriste u različitim kombinacijama za uvođenje artroskopa i instrumenata. Prednji pristupi nalaze se duž prednjeg zglobnog prostora.
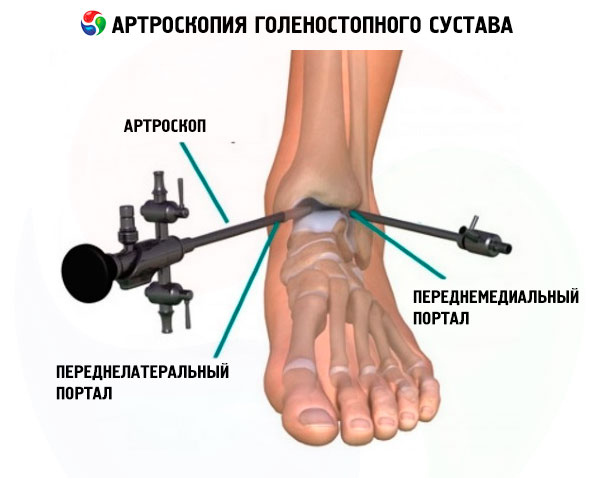
Anteromedijalni (anteriorno-unutarnji) pristup lokaliziran je 0,5 cm ispod zglobnog prostora, nešto medijalno od tetive prednjeg tibijalnog mišića, lateralno od medijalnog maleolusa, proksimalno od medijalnog ruba kupole talusa. Postoji rizik od oštećenja završnog ogranka n. saphenosa i v. saphenosa.
Anterolateralni (prednje-vanjski) pristup služi kao glavni portal za izvođenje artroskopije. Nalazi se 0,5 cm distalno od zglobnog prostora, blago lateralno od tetive petog prsta, medijalno od lateralnog maleolusa, proksimalno od lateralnog dijela kupole talusa. Moguće je oštećenje vanjske kožne grane peronealnog živca.
Anterocentralni pristup se nalazi 0,5 cm distalno od zglobnog prostora, između dugog ekstenzora velikog prsta i tetive prednjeg tibijalnog mišića. Postoji rizik od oštećenja dubokog peronealnog živca i prednje tibijalne arterije.
Posterolateralni (posterolateralni) pristup je jedini preporučeni stražnji portal. Nalazi se 1 cm ispod prednjih pristupa i 0,5 cm distalno od zglobnog prostora, uz Ahilovu tetivu. Moguće je oštećenje v. saphenous i n. surah.
Posteromedijalni (stražnje-unutarnji) pristup nalazi se 0,5 cm distalno od zglobnog prostora, blago medijalno od ruba Ahilove tetive na ovoj razini. Ovaj pristup se ne preporučuje zbog svoje neučinkovitosti i visokog rizika od oštećenja struktura tarzalnog kanala (stražnjeg tibijalnog živca i arterije).
Prilično potpun pogled na gležanj moguć je iz dva anterolateralna pristupa korištenjem artroskopa promjera 4,5 mm s kutom gledanja od 30°.
Korištenjem navedenih pristupa moguće je pregledati 95% zglobnog prostora: zglobne površine tibije i talusa, oba gležnja, talomaksilarne zglobove, deltoidni ligament, talofibularne ligamente, sinovijalne džepove.
Tehnika izvođenja artroskopije gležnja
Zahvat se izvodi u spinalnoj ili konduktivnoj anesteziji. Položaj pacijenta na operacijskom stolu je ležeći. Ud koji se operira fiksira se u razini srednje trećine potkoljenice i pričvršćuje za operacijski stol u posebnom nosaču na visini od 20 cm. Nakon obrade operacijskog polja, artroskopija gležnja se izvodi iz dva pristupa: anteromedijalnog i anterolateralnog. Istovremeno, asistent isteže zglobni prostor gležnja trakcijom na stopalu (metoda ručne distrakcije). Mogu se koristiti i druge metode distrakcije: distrakcija trakcijom manšete (pomoću utega) i uz pomoć uređaja i pribora (npr. štapni distraktor). Optimalna vrijednost distrakcije je 7-8 mm.
Prvo se pregledava prednji, a zatim stražnji dio zgloba. Nakon što se artroskop uvede u šupljinu gležnja, pregledavaju se zglobne površine tibije i talusa, oba maleola, talomaksilarni zglobovi, deltoidni ligament, talofibularni ligamenti i sinovijalni džepovi. U slučaju početnih znakova deformirajuće artroze provodi se visokofrekventna ablacija i brijanje zglobne površine; ako su prisutna intraartikularna tjelešca, ona se uklanjaju. U slučaju disecirajućeg osteohondritisa talusa koristi se visokofrekventna ablacija hrskavice talusa.


 [
[