Medicinski stručnjak članka
Nove publikacije
Endometritis
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
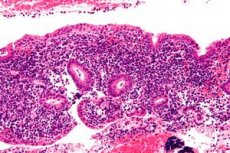
Endometritis je zarazna upala endometrija koja, ako se ne dijagnosticira i ne liječi pravilno, može uzrokovati teške dugoročne komplikacije kod žena. Dijagnoza endometritisa može biti teška i često se nedovoljno dijagnosticira zbog širokog raspona potencijalnih kliničkih značajki. Liječenje zahtijeva točno i brzo prepoznavanje stanja, odgovarajuće antibiotike i koordinaciju između multidisciplinarnih stručnjaka. [ 1 ]
Endometritis je upala lokalizirana u endometriju, unutarnjoj sluznici maternice, najčešće infektivne etiologije. [ 2 ] Infekcija koja se širi na jajovode, jajnike ili zdjelični peritoneum naziva se zdjelična upalna bolest (PID). [ 3 ] Endometritis se tradicionalno dijeli na 2 tipa: akutni i kronični. Postporođajni endometritis je podtip akutnog endometritisa povezanog s trudnoćom. [ 4 ], [ 5 ]
Epidemiologija
Akutni endometritis
Sama incidencija akutnog endometritisa predstavlja izazov jer se često javlja u kontekstu PID-a, čija je incidencija otprilike 8% u Sjedinjenim Državama (SAD) i 32% u zemljama u razvoju.[ 6 ] Slučajevi PID-a u SAD-u često su povezani s infekcijama Chlamydia trachomatis i Neisseria gonorrhoeae, što čini 50% takvih slučajeva.[ 7 ]
Kronični endometritis
S obzirom na općenito blagu prezentaciju, stvarnu prevalenciju kroničnog endometritisa teško je procijeniti. Neke studije su pokazale da je kod osoba s ponavljajućim pobačajima incidencija gotovo 30%. Međutim, incidencija varira čak i unutar iste studije ovisno o menstrualnoj fazi u kojoj je provedena biopsija endometrija. [ 8 ], [ 9 ]
Postporođajni endometritis
Postporođajni endometritis je vodeći uzrok babinje groznice u trudnoći.[ 10 ] Njegova incidencija kreće se od 1% do 3% kod pacijentica bez faktora rizika nakon normalnog spontanog vaginalnog porođaja, a povećava se na približno 5% do 6% u prisutnosti faktora rizika. [Carski rez je značajan faktor rizika, povezan s 5 do 20 puta većim rizikom od postporođajnog endometritisa u usporedbi sa spontanim vaginalnim porođajem. Ako se carski rez dogodi nakon puknuća amnionske membrane, rizik je još veći.[ 11 ],[ 12 ] Odgovarajuća antibiotska profilaksa može smanjiti rizik od postporođajnog endometritisa, pri čemu do 20% pacijentica razvije bolest bez antibiotske profilakse.[ 13 ] Ako se ne liječi, postporođajni endometritis može imati stopu smrtnosti do 17%.[ 14 ]
Uzroci endometritis
Endometritis prvenstveno nastaje ulaskom mikroorganizama iz donjeg genitalnog trakta (tj. cerviksa i vaginalnog svoda) u endometrijsku šupljinu. Specifični patogeni koji najčešće inficiraju endometrij razlikuju se ovisno o vrsti endometritisa i ponekad ih je teško identificirati.
Akutni endometritis
Kod akutnog endometritisa, više od 85% infektivnih etiologija uzrokovano je spolno prenosivim infekcijama (SPI). Za razliku od kroničnog i postporođajnog endometritisa, čija je uzročnost povezana s više mikroorganizama, primarni mikrobni uzrok akutnog endometritisa je Chlamydia trachomatis, nakon čega slijede Neisseria gonorrhoeae i bakterije povezane s BV-om.[ 15 ]
Čimbenici rizika za akutni endometritis uključuju dob <25 godina, povijest spolno prenosivih bolesti, rizično seksualno ponašanje poput više partnera i podvrgavanje ginekološkim postupcima poput intrauterinih uložaka ili biopsija endometrija. Ti čimbenici doprinose povećanoj osjetljivosti na stanje kod nekih ljudi.[ 16 ]
Kronični endometritis
Etiologija kroničnog endometritisa često je nepoznata. Neke studije su pokazale moguću upalu endometrija povezanu s neinfektivnim etiologijama (npr. intrauterini kontraceptivi, endometrijski polipi, submukozni leiomiomi). Međutim, kada se uzročnik identificira, često se radi o polimikrobnoj infekciji koja se sastoji od organizama koji se obično nalaze u vaginalnom svodu. Osim toga, genitalna tuberkuloza može dovesti do kroničnog granulomatoznog endometritisa, koji se najčešće javlja u zemljama u razvoju.[5] Za razliku od akutnog endometritisa, Chlamydia trachomatis i Neisseria gonorrhoeae nisu najčešći uzroci.[5] Glavni identificirani uzročnici uključuju:
- Streptokoke
- Enterococcus fecalis
- E. coli
- Klebsiella pneumonia
- Stafilokoki
- Mikoplazma
- Ureaplazma
- Gardnerella vaginalis
- Pseudomonas aeruginosa
- Vrste Saccharomyces cerevisiae i Candida [ 17 ]
Kronični endometritis povezan je s nekoliko čimbenika rizika, uključujući upotrebu intrauterinih uređaja, višestruke trudnoće u anamnezi, prethodne pobačaje i abnormalno krvarenje iz maternice. Ovi čimbenici važni su za razumijevanje potencijalnih uzroka i čimbenika koji doprinose kroničnom endometritisu.
Postporođajni endometritis
Tijekom trudnoće, amnionska vrećica štiti šupljinu maternice od infekcije, a endometritis je rijedak. Kako se cerviks širi i membrane pucaju, povećava se potencijal za kolonizaciju šupljine maternice mikroorganizmima iz vaginalnog svoda. Taj se rizik dodatno povećava korištenjem instrumenata i unošenjem stranih tijela u šupljinu maternice. Bakterije također češće koloniziraju tkivo maternice koje je devitalizirano ili na drugi način oštećeno. [ 18 ] Poput intraamnionskih infekcija, postpartalna infekcija endometrija je polimikrobna i uključuje i aerobne i anaerobne bakterije, uključujući:
- Gram-pozitivne koke: treptokoki skupine A i B, stafilokoki, enterokoki.
- Gram-negativne bakterije: Escherichia coli, Klebsiella pneumoniae, Proteus.
- Anaerobni mikroorganizmi: Bacteroides, Peptostreptococcus, Peptococcus, Prevotella i Clostridium.
- Ostalo: Mikoplazma, Neisseria gonorrhoeae [ 19 ],
Chlamydia trachomatis je rijedak uzrok postporođajnog endometritisa, iako je često povezana s kasnim početkom bolesti.[ 20 ] Iako rijetke, teške infekcije sa Streptococcus pyogenes, Staphylococcus aureus, Clostridium sordellii ili Clostridium perfringens povezane su s povećanim morbiditetom i mortalitetom.[ 21 ]
Postporođajni endometritis povezan je s višestrukim čimbenicima rizika, uključujući carski rez, intrapartalnu intraamnionsku infekciju (poznatu kao korioamnionitis), produljeno pucanje ovoja ili produljeni porođaj, strana tijela u maternici (npr. višestruki pregledi vrata maternice i invazivni uređaji za praćenje fetusa), ručno uklanjanje posteljice, operativni vaginalni porod i određene majčinske čimbenike poput HIV infekcije, dijabetesa melitusa i pretilosti. Prepoznavanje ovih čimbenika rizika ključno je za identifikaciju i liječenje postporođajnog endometritisa, jer mogu doprinijeti razvoju ovog stanja i voditi preventivne mjere i strategije liječenja.[ 22 ]
Patogeneza
Akutni endometritis nastaje zbog uzlazne infekcije iz cerviksa i vaginalnog svoda, a najčešće je uzrokuje Chlamydia trachomatis. Endocervikalne infekcije narušavaju barijernu funkciju endocervikalnog kanala, omogućujući infekciji da se širi.
Nasuprot tome, kronični endometritis karakterizira infekcija endometrija mikroorganizmima koji nisu nužno povezani s istodobnom kolonizacijom vrata maternice ili vagine. Mikrobna infekcija rezultira imunološkim odgovorom i kroničnom upalom sa značajnim infiltratima plazma stanica strome endometrija i razvojem mikropolipa.[ 23 ] Također postoji porast interleukina-1b i faktora tumorske nekroze-alfa, što povećava sintezu estrogena u žljezdanim stanicama endometrija. Ova povećana sinteza estrogena može biti povezana s mikropolipima, koji se često opažaju histeroskopskim pregledom kod pacijenata s dijagnozom kroničnog endometritisa.
Kod postporođajnog endometritisa, puknuće ovojnica omogućuje bakterijskoj flori iz cerviksa i vagine ulazak u endometrij.[4] Ove bakterije vjerojatnije će kolonizirati tkivo maternice koje je devitalizirano, krvari ili je na drugi način oštećeno (npr. tijekom carskog reza). Ove bakterije također mogu prodrijeti u miometrij, uzrokujući upalu i infekciju.
Simptomi endometritis
Klinička dijagnoza akutnog i postporođajnog endometritisa temelji se na karakterističnim simptomima i nalazima pregleda; kronični endometritis je često asimptomatski i obično zahtijeva histološku potvrdu. Kliničke anamneze i simptomi mogu se preklapati među različitim vrstama endometritisa i diferencijalnim dijagnozama; međutim, neke kliničke značajke su više povezane s jednom vrstom endometritisa nego s drugima. Stoga je temeljita anamneza ključna za postavljanje točne dijagnoze. Kliničari koji uzimaju anamnezu također bi trebali pokušati identificirati uobičajene čimbenike rizika za PID (npr. višestruki seksualni partneri, anamneza spolno prenosivih infekcija) i dokaze o diferencijalnoj dijagnozi na temelju temeljite opstetričke i spolne anamneze.
Akutni endometritis
Simptomi karakteristični za akutni endometritis uključuju iznenadnu pojavu boli u zdjelici, dispareuniju i vaginalni iscjedak, koji se najčešće javljaju kod spolno aktivnih osoba, iako pacijentice mogu biti i asimptomatske. Ovisno o težini bolesti, mogu biti prisutni i sistemski simptomi poput vrućice i malaksalosti, iako su oni često odsutni u blažim slučajevima. Dodatni simptomi uključuju abnormalno krvarenje iz maternice (npr. postkoitalno, intermenstrualno ili obilno menstrualno krvarenje), dispareuniju i disuriju.[ 24 ] Simptomi sekundarni perihepatitisu (npr. Fitz-Hugh-Curtisov sindrom), tubo-ovarijski apsces ili salpingitis mogu se pojaviti kod pacijenata s PID-om, uključujući bol u gornjem desnom kvadrantu i bol u donjem dijelu trbuha.
Kronični endometritis
Pacijenti s kroničnim endometritisom često imaju u anamnezi ponavljane spontane pobačaje, ponovljene neuspjehe implantacije i neplodnost. Kronični endometritis je često asimptomatski. Kada su simptomi prisutni, obično su nespecifični, s abnormalnim krvarenjem iz maternice, nelagodom u zdjelici i leukorejom kao najčešćim tegobama.
Postporođajni endometritis
Ključna klinička značajka postporođajnog endometritisa je vrućica nakon nedavnog poroda ili spontanog pobačaja. Bolest s ranim početkom javlja se unutar 48 sati od poroda, a bolest s kasnim početkom javlja se do 6 tjedana nakon poroda. Simptomi koji podupiru dijagnozu uključuju osjetljivost maternice, značajnu bol u donjem dijelu trbuha, gnojne lohije neugodnog mirisa i subinvoluciju maternice.[22] Mogu biti prisutni i generalizirani simptomi poput malaksalosti, glavobolje i zimice.
Komplikacije i posljedice
Akutni endometritis, posebno povezan s PID-om, može dovesti do neplodnosti, kronične zdjelične boli i izvanmaternične trudnoće. Osim toga, ascendentna infekcija može se razviti u tuboovarijalni apsces.[ 25 ] Komplikacije kroničnog endometritisa uključuju probleme s plodnošću (npr. ponovljeni pobačaj i ponovljeni neuspjeh implantacije) i abnormalno krvarenje iz maternice. Otprilike 1% do 4% pacijentica s postporođajnim endometritisom može imati komplikacije poput sepse, apscesa, hematoma, septičkog zdjeličnog tromboflebitisa i nekrotizirajućeg fasciitisa. Kirurški zahvat može biti potreban ako je infekcija rezultirala nakupljanjem tekućine u drenaži.
Dijagnostika endometritis
Studije 1, 2, 3, 5 provode se na svim pacijentima, 4, 6 - ako je tehnički moguće i ako postoji sumnja u dijagnozu.
- Termometrija. U blagom obliku tjelesna temperatura raste na 38–38,5 °C, u teškom obliku temperatura je iznad 39 °C.
- Klinički krvni test. U blagom obliku, broj leukocita je 9–12×10 9 /l, određuje se blagi neutrofilni pomak ulijevo u broju leukocita; ESR je 30–55 mm/h. U teškom obliku, broj leukocita doseže 10–30×10 9 /l, otkriva se neutrofilni pomak ulijevo, toksična granularnost leukocita; ESR je 55–65 mm/h.
- Ultrazvuk maternice. Izvodi se svim rodiljama nakon spontanog poroda ili carskog reza 3.-5. dana. Povećani su volumen maternice i njezina anteroposteriorna veličina. Utvrđuje se gusti fibrinski premaz na stijenkama maternice, prisutnost plina u njezinoj šupljini i u području ligatura.
- Histeroskopija. Postoje 3 varijante endometritisa prema stupnju intoksikacije tijela i lokalnim manifestacijama:
- endometritis (bjelkasti premaz na stijenkama maternice zbog fibrinozne upale);
- endometritis s nekrozom decidualnog tkiva (endometrijske strukture su crne, vlaknaste, blago strše iznad stijenke maternice);
- endometritis s retencijom placentnog tkiva, češći nakon poroda (grudasta struktura s plavkastim nijansama oštro se ocrtava i ističe na pozadini stijenki maternice).
Kod određenog broja pacijenata dijagnosticiran je defekt tkiva u obliku niše ili prolaza - znak djelomične divergencije šavova na maternici.
- Bakteriološki pregled aspirata iz šupljine maternice s određivanjem osjetljivosti na antibiotike. Prevladavaju anaerobi koji ne stvaraju spore (82,7%) i njihove asocijacije s aerobnim mikroorganizmima. Anaerobna flora je vrlo osjetljiva na metronidazol, klindamicin, linkomicin, aerobna flora - na ampicilin, karbenicilin, gentamicin, cefalosporine.
- Određivanje acidobazne ravnoteže lohija. Endometritis karakterizira pH < 7,0, pCO2 > 50 mm Hg, pO2 < 30 mm Hg. Promjene ovih parametara prethode kliničkim manifestacijama bolesti.
Probir
Kako bi se identificirale trudnice sa subinvolucijom maternice, koje su u riziku od razvoja postporođajnog endometritisa, ultrazvučni pregled se provodi 3. do 5. dana nakon poroda.
Što treba ispitati?
Diferencijalna dijagnoza
Uz akutni endometritis, diferencijalna dijagnoza zdjelične boli uključuje izvanmaterničnu trudnoću, hemoragičnu ili rupturiranu cistu jajnika, torziju jajnika, endometriozu, tuboovarijalni apsces, akutni cistitis, bubrežne kamence i gastrointestinalne uzroke (npr. upalu slijepog crijeva, divertikulitis, sindrom iritabilnog crijeva).
Uobičajeni simptomi kroničnog endometritisa često su abnormalno krvarenje iz maternice (AUB) ili problemi s plodnošću. Diferencijalna dijagnoza nepravilnog krvarenja je široka. Američki koledž opstetričara i ginekologa (ACOG) preporučuje klasifikaciju abnormalnog krvarenja iz maternice prema PALM-COEIN sustavu, što je akronim za polipe, adenomiozu, leiomiome, maligne bolesti, koagulopatiju, ovulacijsku disfunkciju, endometrijske uzroke (npr. akutni ili kronični endometritis), jatrogene (npr. antikoagulansi, hormonski kontraceptivi) i još neklasificirane uzroke.[ 26 ] Neplodnost također ima širok diferencijal koji uključuje faktore maternice, faktore jajovoda, ovulacijsku ili hormonsku disfunkciju, kromosomske probleme i etiologiju muškog faktora.[ 27 ]
Kod pacijenata s puerperalnom groznicom, diferencijalna dijagnoza uključuje infekciju mjesta kirurškog zahvata, infekciju mokraćnog sustava, pijelonefritis, mastitis, pneumoniju, sepsu, peritonitis i septički zdjelični tromboflebitis.
Tko se može obratiti?
Liječenje endometritis
Cilj liječenja endometritisa je uklanjanje patogena, ublažavanje simptoma bolesti, normalizacija laboratorijskih parametara i funkcionalnih poremećaja te sprječavanje komplikacija bolesti.
Akutni endometritis
CDC preporučuje nekoliko različitih antibiotskih režima.[ 28 ],[ 29 ] Sljedeći oralni režimi preporučuju se za blage do umjerene slučajeve koji se mogu liječiti ambulantno.
- Opcija 1:
- Ceftriakson 500 mg intramuskularno jednom.
- + doksiciklin 100 mg oralno dva puta dnevno tijekom 14 dana.
- + metronidazol 500 mg oralno dva puta dnevno tijekom 14 dana
- Opcija 2:
- Cefoksitin 2 g intramuskularno jednom s probenecidom 1 g oralno jednom
- + doksiciklin 100 mg oralno dva puta dnevno tijekom 14 dana.
- + metronidazol 500 mg oralno dva puta dnevno tijekom 14 dana
- Opcija 3:
- Drugi parenteralni cefalosporini treće generacije (npr. ceftizoksim ili cefotaksim)
- + doksiciklin 100 mg oralno dva puta dnevno tijekom 14 dana.
- + metronidazol 500 mg oralno dva puta dnevno tijekom 14 dana
- Alternativni režimi liječenja za pacijente s teškom alergijom na cefalosporine uključuju:
- Levofloksacin 500 mg oralno jednom dnevno ili moksifloksacin 400 mg oralno jednom dnevno (poželjno za infekcije M. genitalium) tijekom 14 dana
- + metronidazol 500 mg svakih 8 sati tijekom 14 dana
- Azitromicin 500 mg IV jednom dnevno tijekom 1-2 doze, zatim 250 mg oralno dnevno + metronidazol 500 mg oralno dva puta dnevno tijekom 12-14 dana [28]
Indikacije za hospitalizaciju u bolnici su:
- Tuboovarijski apsces
- Neuspjeh ambulantnog liječenja ili nemogućnost pridržavanja ili podnošenja ambulantnog liječenja
- Teška bolest, mučnina, povraćanje ili oralna temperatura >38,5 °C
- Potreba za kirurškom intervencijom (npr. upala slijepog crijeva) ne može se isključiti .
Parenteralni antibiotici se daju u bolnici dok pacijenti ne pokažu znakove kliničkog poboljšanja (npr. smanjenje temperature i osjetljivosti trbuha), obično tijekom 24 do 48 sati, nakon čega se može prijeći na oralni režim. Preporučeni parenteralni režimi uključuju:
- Cefoksitin 2 g IV svakih 6 sati ili cefotetan 2 g IV svakih 12 sati.
- + Doksiciklin 100 mg oralno ili intravenski svakih 12 sati
Alternativni parenteralni režimi:
- Ampicilin-sulbaktam 3 g IV svakih 6 sati + doksiciklin 100 mg oralno ili IV svakih 12 sati
- Klindamicin 900 mg IV svakih 8 sati + gentamicin IV ili IM 3-5 mg/kg svakih 24 sata
Kronični endometritis
Kronični endometritis se obično liječi doksiciklinom 100 mg oralno dva puta dnevno tijekom 14 dana. Za pacijentice kod kojih terapija doksiciklinom ne uspije, može se koristiti metronidazol 500 mg oralno dnevno tijekom 14 dana plus ciprofloksacin 400 mg oralno dnevno tijekom 14 dana.
Za kronični granulomatozni endometritis preporučuje se antituberkulozna terapija, uključujući:
- Izoniazid 300 mg dnevno
- + rifampicin 450–600 mg dnevno
- + etambutol od 800 do 1200 mg dnevno
- + pirazinamid 1200-1500 mg dnevno
Postporođajni endometritis
Većini pacijentica treba dati intravenske antibiotike, uključujući one s umjerenom do teškom bolešću, sumnjom na sepsu ili endometritis nakon carskog reza. Cochraneov pregled antibiotskih režima za postporođajni endometritis identificirao je sljedeći režim klindamicina i gentamicina kao najučinkovitiji:
- Gentamicin 5 mg/kg IV svakih 24 sata (poželjno) ili 1,5 mg/kg IV svakih 8 sati ili + klindamicin 900 mg IV svakih 8 sati
- Ako je streptokok skupine B pozitivan ili se znakovi i simptomi ne poboljšaju unutar 48 sati, dodajte bilo što od sljedećeg:
- Ampicilin 2 g intravenski svakih 6 sati ili
- Ampicilin 2 g intravenski uvodna doza, zatim 1 g svakih 4-8 sati.
- Ampicilin-sulbaktam 3 g intravenski svakih 6 sati
Za one koji se ne poboljšaju unutar 72 sata, kliničari bi trebali proširiti diferencijalnu dijagnozu kako bi uključili druge infekcije poput upale pluća, pijelonefritisa i zdjeličnog septičkog tromboflebitisa. Intravenske antibiotike treba nastaviti primjenjivati sve dok pacijent ne ostane afebrilan najmanje 24 sata, uz ublažavanje boli i povlačenje leukocitoze. Nema značajnih dokaza da nastavak oralne primjene antibiotika nakon kliničkog poboljšanja značajno poboljšava ishode usmjerene na pacijenta. [ 30 ] Oralni antibiotski režim može se pažljivo razmotriti kod pacijenata s blagim simptomima otkrivenim nakon otpusta iz bolnice (npr. kasni postporođajni endometritis).
Prognoza
Bez liječenja, stopa smrtnosti od postporođajnog endometritisa iznosi približno 17%. Međutim, u razvijenim zemljama prognoza je obično izvrsna uz odgovarajuće liječenje. Akutni endometritis sam po sebi ima izvrsnu prognozu; međutim, često je prisutan salpingitisom, koji značajno povećava rizik od neplodnosti jajovoda. Dokazi upućuju na to da se ishodi plodnosti mogu značajno poboljšati nakon liječenja kroničnog endometritisa. Na primjer, u studiji ciklusa prijenosa svježih embrija 3. dana, stope živorođenosti bile su značajno veće kod liječenih pacijentica u usporedbi s neliječenim pacijenticama, približno 60% do 65% u odnosu na 6% do 15%. Druga studija otkrila je da se kod pacijentica s ponavljanim pobačajima i kroničnim endometritisom stopa živorođenosti povećala sa 7% prije liječenja na 56% nakon liječenja.[ 31 ]

