Medicinski stručnjak članka
Nove publikacije
HPV tip 18: struktura, patogeneza, prognoza
Posljednji pregledao: 03.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
Pojava bradavica i papiloma na tijelu povezana je s prodiranjem papilomatoznog virusa u tijelo. Međutim, ne znaju svi da relativno bezopasne neoplazme na koži nisu jedina manifestacija ovog daleko od sigurnog virusa. Uostalom, ono što je ujedinjeno pod nazivom humani papiloma virus (HPV) je velika raznolikost tipova infekcija koje uzrokuju razne bolesti, uključujući rak, sa svojim karakterističnim simptomima. HPV tipovi 18 i 16 smatraju se posebno opasnima. I možemo samo poželjeti našim čitateljima da ih nikada ne upoznaju izbliza.
Struktura HPV tip 18
Kada su znanstvenici, nakon duge potrage za istinom, konačno uspjeli identificirati takav oblik života kao što su virusi, nisu bili iznenađeni što su te mikročestice tako dugo ostale nezapažene. Njihova mala veličina (do 500 nm) omogućila im je prolazak kroz razne filtere. Čak ni sijanje u povoljnom okruženju nije dalo rezultate, budući da je otkriveno da se virusi ne mogu razmnožavati izvan žive stanice.
Virusi su nestanični oblik žive materije. Iako je vrlo teško procijeniti koliko je ta materija živa. Imajući mikroskopske dimenzije i sposobnost prodiranja u živu stanicu, virusi su aktivni samo unutar ljudskog tijela ili drugih živih organizama, uključujući bakterije (bakterije imaju vlastite viruse koji uzrokuju bolesti i smrt mikroorganizama, nazivaju se bakteriofagi i koriste se u ljekovite svrhe). U okolišu oko nas virusi su neaktivni i ne pokazuju znakove života.
Papilomavirus uglavnom pogađa sisavce, koji su od drugih živih bića pogodniji za unošenje i život virusnih čestica zvanih virioni. Koža, a posebno nježna sluznica osobe, pokazala se lako propusnom za HPV virione, zbog čega postoji visok postotak nositelja virusa među ljudima. Štoviše, to su ljudi različite dobi, jer čak i novorođenče može dobiti infekciju papilomavirusom tijekom kretanja kroz majčin genitalni trakt, ako su na sluznici njezine maternice ili vagine postojali šiljasti kondilomi.
HPV 18 je jedan od 18 tipova papiloma virusa s visokim rizikom od razvoja raka. Njegovi virioni su okruglog oblika i vrlo sitne veličine (ne više od 30 nanometara). Po svojoj veličini bliski su velikim proteinskim molekulama.
Obično žive stanice, uključujući bakterijske, u svojoj strukturi imaju 2 vrste nukleinskih kiselina (DNK i RNA) koje nose genetske informacije o nasljednim svojstvima. Virusi sadrže samo jednu vrstu NC. Papilomavirus pripada klasi virusa koji sadrže DNK.
Genom HPV-a predstavljen je kao prstenasta molekula DNA koja se sastoji od 2 lanca, okružena proteinskom ljuskom (kapsidom). To je najjednostavnija čestica koja nema vlastitu izmjenu energije i nije sposobna za sintezu proteina. Jedino što može učiniti jest prodrijeti u tijelo živog bića slučajnim dospijećem na kožu i pričvrstiti se na stanicu domaćina, hraneći se njezinom energijom i postupno je uništavajući.
Genom humanog papiloma virusa kodira dvije vrste proteina:
- rano (karakteriziraju ih regulatorne i reproduktivne funkcije; kod HPV 18, isti ti proteini imaju kancerogeni učinak i izazivaju malignu degeneraciju stanica domaćina),
- kasno (to su proteini koji tvore virionsku membranu).
Ljudsko tijelo je složena struktura koja pruža zaštitu od raznih patoloških procesa. Dakle, rast i reprodukciju stanica kontroliraju određeni geni. Rani proteini E6 i E7 HPV 18 viriona uništavaju gene koji sprječavaju razvoj tumorskog procesa u živom organizmu.
Virioni ne prodiru duboko. Parazitiziraju u unutarnjim slojevima kože i sluznice, utječući na mlade i zrele keratinocite epiderme. Dok virusna čestica ne prodre u stanicu, nije sposobna za reprodukciju, njezino ponašanje je identično onome koje se opaža dok je virion izvan živog organizma. Ali, prodirući u živu stanicu, koja postaje izvor prehrane i energije za virion, on odbacuje svoju proteinsku ljusku i integrira se u stanični genom, mijenjajući njegova svojstva. To jest, informacija kodirana u virionskoj NC postaje vlastita genetska informacija stanice. A ta informacija kod visoko onkogenih tipova HPV-a ima destruktivnu prirodu, potičući stalnu diobu stanica, koju imunološki sustav više ne može kontrolirati.
U stanici zaraženoj virusom, nova DNK i kapside se sintetiziraju i kombiniraju u nove, potpuno formirane virione s istim svojstvima. Novi virioni hvataju druge stanice, mijenjajući njihove genetske informacije poput svojih predaka.
Životni ciklus HPV tip 18
Životni ciklus papiloma virusa vezan je uz faze razvoja glavnih stanica epiderme - keratinocita. Virionu je najlakše prodrijeti u mladu stanicu tijekom njezine aktivne diobe. Takve se stanice nalaze u blizini bazalne membrane, smještene ispod epiderme (ispod njezinih gornjih slojeva). Ali kako sazrijevaju, mladi keratinociti zaraženi virusom uzdižu se više, gdje se formiraju novi virioni.
Inkubacija HPV-a 18, koji uzrokuje anogenitalne bradavice, može trajati od 1 do 4 mjeseca ili više. To znači da osoba zaražena virusom neće sumnjati da nosi virus nekoliko tjedana ili mjeseci prije nego što se pojave prvi simptomi bolesti. Ali čak ni pojava bradavica neće ukazivati na rak. Trebat će još nekoliko godina da se benigni tumor uzrokovan virusom transformira u maligni.
Vrlo je teško predvidjeti koliko brzo će se to dogoditi, jer sve ovisi o ljudskom imunološkom sustavu i njegovoj sposobnosti suzbijanja rasta stanica. Kod nekih pacijenata, malignost stanica može se otkriti već 5 godina nakon infekcije, dok će drugima trebati 25-30 godina, a kod trećih će se tijelo moći nositi s virusom i ukloniti ga tijekom tog vremena, kao što se događa s nisko-onkogenim virusima (obično, unutar godine dana, gotovo svi takvi virioni prirodno umiru).
Patogeneza
Danas je poznato više od stotinu vrsta papilomavirusne infekcije. Oko 80 ih uzrokuje razne bolesti kod ljudi. Ali nisu svi jednako opasni, pa u virologiji postoji podjela HPV tipova na visoko- i nisko-onkogene. Prije HPV tipa 16 sve je bilo manje-više mirno, jer su od tipova 1 do 15 virusi uzrokovali samo bradavice na tijelu. Istina, tipovi 6, 11 i 13 također su odgovorni za pojavu genitalnih bradavica na sluznici unutarnjih spolnih organa kod žena, ali ne predstavljaju posebnu opasnost.
Ali počevši od HPV tipa 16, počinju problematični virusi s visokim rizikom od razvoja onkoloških patologija. Svi sljedeći virusi predstavljaju prijetnju onkologije. Osim tipa 16, 18, 31, 33, 39, 45 i neki drugi smatraju se visoko onkogenim (ukupno 18 tipova).
Kao što vidimo, ovaj popis uključuje i humani papiloma virus tipa 18 koji nas zanima. Štoviše, upravo se HPV 18 visokog onkogenog rizika, uz HPV 16, najčešće pojavljuje u ginekološkim kartonima kao uzročnik raka vrata maternice.
HPV 18 i rak
Postoji oko 40 vrsta papilomavirusne infekcije koje utječu na urogenitalne organe, uzrokujući pojavu šiljastih i ravnih kondiloma na sluznici. Ali ovisno o vrsti patogena, takve neoplazme mogu biti jednostavan kozmetički defekt ili kancerogeni tumor.
Šiljasti kondilomi su konveksne izrasline na koži u obliku papila, koje se po boji mogu gotovo ne razlikovati od kože ili biti nešto svjetlije od nje. Kada su zaražene virusom, na sluznicama se mogu vidjeti i pojedinačni kondilomi i višestruki koji se sastoje od nekoliko blisko smještenih izraslina. Takve se neoplazme mogu naći u analnom području i perineumu, kao i na sluznici unutarnjih spolnih organa kod žena.
Ove su izrasline vrlo zarazne. S takvim "papilama" rizik prijenosa virusa približava se sto posto. Kako se HPV prenosi? Humani papiloma virus smatra se jednom od najčešćih urogenitalnih infekcija. Infekcija se obično događa tijekom spolnog odnosa, ali moguć je i kontaktni prijenos dodirom zahvaćenog područja.
Prisutnost šiljastih kondiloma ne znači da osoba može oboljeti od raka. To su neoplazme srednje onkogenosti, koje ne dovode često do onkologije. Ali pojava ravnih kondiloma, koji se nalaze u ravnini s okolnom površinom sluznice, već predstavlja stvarni rizik od smrtonosne bolesti.
Plosnati kondilomi su rjeđa pojava, koja se uglavnom nalazi kod žena u vagini i cerviksu. Liječnici za pojavu takvih neoplazmi krive visoko onkogene tipove virusa, uključujući HPV 18.
Pojava kondiloma na genitalijama žena i muškaraca još ne ukazuje na rak. Čak se i predispozicija za onkologiju otkriva u laboratoriju, kada se određuje vrsta virusa. Na primjer, otkrivanje HPV-a tipa 6, 43 ili 11 neće uzrokovati liječniku posebnu zabrinutost za zdravlje pacijenta, iako će predložiti uklanjanje izraslina na sluznici za svaki slučaj. Druga je stvar ako analiza pokaže prisutnost HPV-a tipa 18.
Što je toliko opasno kod HPV-a 18? Već smo rekli da je ova vrsta humanog papiloma virusa klasificirana kao visoko onkogena. Štoviše, to je prilično česta infekcija koja se može dugo skrivati u tijelu, uništavajući zdrave stanice, mijenjajući njihove genetske informacije i gurajući ih na nekontroliranu reprodukciju.
Prema različitim podacima, od 70 do 90% stanovnika planeta su nositelji različitih vrsta papilomavirusne infekcije. Među ženama kojima je dijagnosticiran rak maternice, 2/3 su bile nositeljice virusa tipova 18 i 16, što ukazuje na to da su te vrste HPV-a najopasnije.
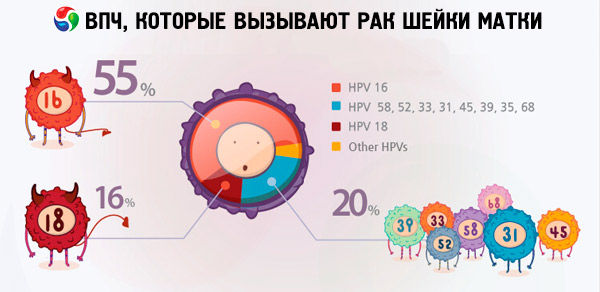
Upravo HPV tipovi 18 i 16 često uzrokuju razvoj kancerogenih tumora na pozadini bolesti koje ne uzrokuju takve komplikacije kod osoba bez virusa. Na primjer, erozija ili displazija vrata maternice mogu se neočekivano razviti u rak vrata maternice upravo zbog HPV tipova 16 i 18. Žene kojima nisu dijagnosticirani visoko onkogeni tipovi papiloma virusa mogu živjeti s tim patologijama dugi niz godina bez posebnog rizika za život.
Ali kakvi su to paraziti koji ne samo da žive na štetu ljudi, već ih i postupno ubijaju? Pokušajmo papiloma virus pogledati s biološkog gledišta.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Komplikacije i posljedice
Humani papiloma virus jedna je od najčešćih urogenitalnih infekcija. Ali dok bolest nema vanjske simptome, nemoguće ju je otkriti bez posebnih studija. Nemoguće je reći da je to loše, jer dok nema manifestacija, prerano je donositi zaključke o mogućim posljedicama. Postoji mogućnost da se bolest uopće ne manifestira, što znači da će njezino liječenje biti besmisleno, jer čak i papilomi koji se pojavljuju na tijelu i sluznicama mogu nakon nekog vremena nestati bez traga.
Pročitajte i:
Dijagnostika
Kada su se simptomi već pojavili i pacijent se obrati liječniku u vezi s njima ili u vezi s nekim drugim problemom, ginekolog ili urolog će tijekom fizikalnog pregleda svakako obratiti pozornost na pojavu izraslina na tako neobičnim mjestima kao što su genitalije i anus. Ako se takve neoplazme pojave u ustima (grkljan i glasnice), njihova pojava može zanimati i terapeuta ili ORL specijalista.
Prilikom pregleda žena, sumnja na papiloma virus može pasti kada se otkrije erozija cerviksa (osobito ako se dugo nije liječila), hiperplastični procesi na ulazu u cervikalni kanal, cistične formacije koje aktivno rastu. Kod muškaraca će urolog ili androlog obratiti pozornost na pojavu mrlja i plakova u području glave i tijela pacijentovog penisa.
Fizički pregled zahvaćenog područja omogućuje posumnjavanje (s dovoljnom točnošću) na infekciju papiloma virusom. Ali istovremeno, liječnik ne može okom utvrditi koji je soj virusa uzrokovao pojavu specifičnih vanjskih simptoma. Obično se kod HPV tipa 18 ili 16 na sluznici pojavljuju ravni kondilomi, ali u većini slučajeva kod jednog pacijenta odjednom se otkrije nekoliko sojeva virusa, što znači da se na sluznici mogu pojaviti i šiljasti kondilomi (pojedinačni ili višestruki) i anogenitalne bradavice.
U takvim uvjetima vrlo je teško utvrditi koje tipove virusa ima određeni pacijent. Ali to se mora učiniti, jer se osim sigurnih nisko-onkogenih sojeva mogu otkriti i tipovi sa srednjom ili visokom onkogenošću, koji mogu bezopasnu neoplazmu pretvoriti u kancerogeni tumor.
Dijagnostika HPV-a nije ograničena samo na vanjski pregled. Za otkrivanje virusa u tijelu i određivanje njegovog tipa primjenjuje se sljedeće:
- Proučavanje tkiva sluznice unutarnjih genitalnih organa pomoću posebnog mikroskopa (kolposkopija). Ova metoda omogućuje vam pažljivo ispitivanje lezija i identifikaciju ne samo šiljastih kondiloma (obično su vidljivi golim okom), već i ravnih. Pomoću kolposkopije liječnici mogu pažljivo proučavati tkiva s displastičnim procesima i njihovu reakciju na posebne reagense (Schillerov test): Lugolovu otopinu ili ocat (3% vodenu otopinu). Ako postoje maligne stanice, zahvaćeno područje dobiva bjelkastu nijansu.
- Mikroskopija razmaza (citološki pregled biomaterijala uzetog s površine vaginalne sluznice, cervikalnog kanala ili uretre). Citologija u slučaju infekcije papiloma virusom ne igra odlučujuću ulogu u dijagnosticiranju bolesti. Međutim, omogućuje identifikaciju modificiranih stanica (koilocita i diskeratocita) i procjenu stupnja razvoja malignog procesa na temelju njihovog broja.
- Histološki pregled je također mikroskopija tkiva, ali biomaterijal više nije sluz, već mali komadić zahvaćene epiderme i dubljih tkiva uzet tijekom ginekološkog ili urološkog pregleda (biopsije). Takva se analiza provodi ako citologija pokaže upitan ili pozitivan rezultat. Ovo je najtočnija metoda za otkrivanje onkoloških bolesti.
- Krvni test na antitijela. Ovaj test je indikativan čak i kada još nema vanjskih manifestacija virusne infekcije, ali virus je već ušao u ljudsko tijelo i može cirkulirati hematogeno (kroz krv). Test vam omogućuje identifikaciju humanog papiloma virusa, ali ne može izravno odrediti stupanj infekcije (kvantitativni pokazatelji viriona) i vrstu virusa sa 100% točnošću.
- PAP test. Ovaj test je relevantan ne samo za žene sa sumnjom na rak vrata maternice, već i za otkrivanje HPV-a 18 kod muškaraca. Poput žarišta displazije, neoplazme na penisu se podmazuju 3%-tnom otopinom octene kiseline. Pozitivan test na HPV 18 pokazat će ispravnu vaskularnu mrežu u području primjene reagensa.
- HPV Digene test ili hibridna metoda hvatanja. Inovativna tehnika koja omogućuje razlikovanje visoko onkogenih sojeva papiloma virusa od nisko onkogenih. Provode se dva testa. Jedan (395) identificira nisko onkogene tipove HPV-a, a drugi (394) identificira visoko onkogene tipove HPV-a, uključujući HPV 18 i 16.
Obično se ova studija provodi u kombinaciji s citološkom analizom razmaza.
- PCR analiza (lančana reakcija polimeraze, PCR test) nije nova, više puta dokazana metoda otkrivanja visoko onkogenih tipova humanog papiloma virusa: HPV 18, 16, 31, 33, 56 itd., koja omogućuje otkrivanje opasnih bolesti već u ranim fazama. Kao biomaterijal koristi se bris sluznice, rjeđe krv ili urin.
Danas je PCR testiranje najpopularnija i najtočnija analiza koja omogućuje izolaciju DNK virusa. Određuje ne samo vrstu i vrstu virusa, već i njegovu količinu.
Struktura PCR testa razlikuje:
- PCR HPV 16 i 18 kvalitativni (određivanje visoko onkogenih sojeva virusa)
- HPV PCR s genotipizacijom (određivanje genotipa virusa, što je potrebno za učinkovito liječenje, uzimajući u obzir otpornost identificiranog soja na lijekove),
- Kvantitativna PCR HPV 18 (određivanje stupnja infekcije ili broja viriona) i neke druge istraživačke mogućnosti, uključujući kombinirane.
Kvalitativna vrsta istraživanja omogućuje utvrđivanje samo prisutnosti određenog soja virusa u tijelu. Dekodiranje rezultata za HPV 18 ili drugu vrstu virusa sadržavat će jednu od riječi: "pozitivan" ili "negativan". Na primjer, HPV 16 18 pozitivan (+), ako su u biomaterijalu otkriveni fragmenti DNA virusa, ili HPV 16 18 negativan (-), ako nisu otkriveni.
Kako bi se utvrdilo koliko je ozbiljna situacija prilikom identificiranja visoko onkogenih sojeva virusa, potrebno je provesti dodatnu kvantitativnu analizu. Ovdje će sve ovisiti o imunitetu osobe (i općem i lokalnom). Što je imunološki sustav slabiji, to će se otkriti veći broj viriona u biomaterijalu.
Analizator tijekom PCR testiranja omogućuje detekciju više od 0,3 kopije HPV DNA po ml, što se smatra normom za HPV 18, budući da manji broj kopija više nema klinički značaj i nije sposoban uzrokovati ozbiljnu patologiju.
Samo otkrivanje minimalne količine DNA papiloma virusa ukazuje na dobar imunitet. No, također je moguće da se infekcija dogodila prilično nedavno (u ovom slučaju, rezultat PCR-a bit će proglašen sumnjivim), pa nakon nekog vremena, na preporuku liječnika, vrijedi napraviti ponovni test.
Kad je riječ o raku vrata maternice, najčešći tipovi papilomavirusne infekcije koji se pojavljuju u rezultatima istraživanja su 16 i 18. Koja je razlika između HPV-a 16 i HPV-a 18, budući da se oba tipa virusa smatraju visoko onkogenim i krive su za razvoj raka vrata maternice? Mora se reći da stupanj onkogenosti ovih sojeva virusa nije isti. Prema nekim internetskim izvorima, HPV 16 se smatra najopasnijim, čineći 50% slučajeva otkrivanja raka, dok je HPV 18 krivac za ovu opasnu bolest samo u 10% slučajeva.
Međutim, strani znanstvenici, nakon što su proveli niz studija, došli su do zaključka da je krivac za razvoj invazivnih adenokarcinoma (a upravo tu vrstu raka vrata maternice liječnici otkrivaju kod većine pacijenata) u većini slučajeva ipak HPV-18, a u onim slučajevima gdje se otkriju oba soja virusa, 18. tip doprinosi brzom napredovanju bolesti. U slučaju neinvazivnih vrsta raka žlijezda, koji zahvaćaju ne samo reproduktivni sustav, već i druge organe, vodeća uloga pripada HPV-16.
Pojava ranih displastičnih procesa u maternici tijekom studija u nekim slučajevima uočena je čak i prije uvođenja genoma HPV 16 u stanicu, a to ukazuje na to da integracija ove vrste virusa u stanice živog organizma nije nužan uvjet za razvoj bolesti. Patološki proces započinje čak i prije pojave prvih znakova.
No razvoj teške cervikalne displazije 3. stupnja, koja se često razvija u invazivni adenokarcinom, u većini slučajeva podrazumijeva integraciju HPV-a 18 i drugih vrsta papilomavirusne infekcije, uzrokujući patološke procese u maternici (visoko onkogeni HPV 31, 33, 52b, 58 i nisko onkogeni HPV 6 i 11), u stanicu. To je potrebno kako bi se na nju prenijele njezine genetske informacije, informacije koje će naknadno promijeniti njezina svojstva i pretvoriti je u kancerogeni tumor.
Ali čak ni unošenje visoko onkogenog virusa u stanicu ne uzrokuje uvijek rak. Samo 1 od 100 žena s displazijom naknadno dijagnosticira rak vrata maternice. Sve ovisi o trajanju prisutnosti virusa u tijelu i njegovoj sposobnosti ekspresije kancerogenih gena E6 i E7 (njihov unos u genom stanice domaćina i prijenos informacija koje uzrokuju mutacije), aktivaciji mehanizama transformacije ženskog spolnog hormona estradiola u 16α-OH steron, prisutnosti ili odsutnosti višestrukih mutacijskih oštećenja kromosoma žive stanice. Dakle, onkološke bolesti na pozadini infekcije papiloma virusom razvijaju se samo uz istovremenu interakciju nekoliko čimbenika koji stvaraju plodno tlo za pokretanje procesa maligne degeneracije stanica.
Prevencija HPV tip 18
Infekcija palilomomavirusom problem je koji je blizak mnogim ljudima. A to potvrđuju i relevantni internetski resursi, gdje oni kojima su dijagnosticirani visoko onkogeni tipovi virusa dijele svoje probleme i traže savjet što dalje učiniti, kako se boriti protiv ovog malog parazita koji može uzrokovati strašnu bolest.
Ništa manje zabrinuti nisu ni oni ljudi koji u obitelji ili među bliskim prijateljima imaju nositelje virusa. Njihove objave prenose zabrinutost za živote svojih voljenih, ali istovremeno su zabrinuti i za njihovo zdravlje, shvaćajući da je virus prilično zarazan. I premda se glavni put prijenosa virusa smatra seksualnim (osobito u prisutnosti vanjskih manifestacija), što znači da je opasnost uglavnom za seksualne partnere, ljudi razumiju da se HPV virioni mogu naći i u krvi ili drugim fiziološkim tekućinama i izlučevinama pacijenta. To je ono što mnoge plaši, prisiljavajući ih da ograniče komunikaciju s nositeljem virusa.
Zapravo, rizik prijenosa infekcije kontaktom je minimalan. Nema preciznih dokaza da je kontaktno-kućni put relevantan u ovom slučaju, pa ga liječnici uopće ne uzimaju u obzir. Prilikom ljubljenja, virus se može prenijeti samo ako jedan od partnera ima papilomavirusne neoplazme u grlu, ali čak i tamo obično završava kao posljedica oralnog seksa. To jest, sve se opet svodi na spolni kontakt: oralni, vaginalni i rektalni, koji može virus smjestiti u rektumu.
I opet, prisutnost virusa u tijelu nije pokazatelj da će osoba naknadno postati klijentica onkološke klinike. Vrijedi zapamtiti činjenicu da među ženama s HPV-om 16 ili 18 samo 1% obolijeva od raka vrata maternice, stoga se ne biste trebali previše uzrujavati zbog zaraze virusom i unaprijed prekinuti svoj život. Depresija i nepotrebne brige mogu samo pogoršati situaciju.
Mnogo je logičnije redovito posjećivati ginekologa ili dermatovenerologa, podvrgnuti se liječenju koje su im propisali i u budućnosti biti selektivniji u odabiru seksualnog partnera.
Koje preventivne mjere mogu se preporučiti onima kojima nije dijagnosticirana infekcija papiloma virusom, kako se ne bi otkrila u budućnosti:
- Jednom godišnje, ili još bolje, svakih šest mjeseci, potrebno je obaviti pregled kod ginekologa (žene) ili urologa/androloga (muškarci), čak i ako nema simptoma bolesti. Takav pregled je posebno važan za one koji su u obitelji imali slučajeve raka, što ukazuje na predispoziciju za njih.
- Preporučujemo da budete oprezniji pri odabiru seksualnog partnera. Neka to bude jedan, ali pouzdan partner koji neće bježati u stranu, nego mnogi sumnjivi. Potrebno je zapamtiti da osoba možda ni ne sumnja u svoju bolest, ali već je izvor opasnosti, budući da je nositelj virusa. Na primjer, žene ne mogu vizualizirati stanje sluznice unutarnjih genitalnih organa, što znači da čak i pojava unutarnjih kondiloma može dugo ostati nezapažena. A muškarac, čak i u nedostatku vanjskih manifestacija, trebao bi shvatiti da je za partnera s oslabljenim imunitetom i dalje faktor rizika za infekciju, jer je čak i 1 virion sposoban naknadno reproducirati ogroman broj klonova.
- Ako jedan od seksualnih partnera ima HPV 18 ili 16, ali tijekom pogoršanja infekcije, trebao bi ograničiti spolne kontakte dok znakovi bolesti ne nestanu. U budućnosti se preporučuje korištenje tako pouzdanog sredstva zaštite od raznih infekcija kao što je kondom. Ostaje pitanje može li kondom potpuno odgoditi širenje infekcije, ali rizik od infekcije je znatno manji, što je također važno.
- Intimna higijena prije i poslije spolnog odnosa također se smatra preventivnom mjerom protiv infekcije. A to se odnosi ne samo na viruse, već i na ne manje opasne infekcije koje uzrokuju spolno prenosive bolesti.
- Snažan imunitet glavni je uvjet za zdravlje tijela, jer nas naš imunološki sustav, ako ispravno funkcionira, može zaštititi od raznih nedaća. Čak i ako visoko onkogeni tipovi papiloma virusa uspiju prodrijeti duboko u tjelesna tkiva, imunološki sustav im neće dopustiti da se razmnožavaju i izazivaju patološke procese. Bilo koja infekcija može biti aktivna u tijelu samo na pozadini smanjenog imuniteta. To znači da se prije svega moramo brinuti o zdravlju imunološkog sustava.
Pravilna prehrana, zdrav i aktivan način života, odricanje od loših navika, postupci kaljenja, pravovremeno liječenje bilo kakvih bolesti kako bi se spriječilo njihovo kronično prerastanje, što ozbiljno utječe na imunološki sustav - to je ključ snažnog imuniteta i prevencije virusnih bolesti bilo koje etiologije.
- Budući da se stres smatra jakim faktorom koji slabi obrambene snage tijela, treba naučiti pravilno reagirati na stresne situacije. Ako se osoba ne može sama nositi sa svojim osjećajima i emocijama, nikada nije sramota potražiti pomoć od stručnjaka - psihologa, što se odavno prakticira u stranim zemljama, ali još uvijek nije postalo moderno u našoj domovini.
- Cijepljenje je jedan od najpouzdanijih načina sprječavanja mnogih infekcija. Danas su izumljena mnoga cjepiva za razne bolesti, a infekcija papiloma virusom nije iznimka. I ako je ranije cjepivo djelovalo uglavnom protiv HPV tipova 6 i 11, danas već postoji nekoliko cjepiva koja mogu spriječiti infekciju visoko onkogenim HPV tipovima 16 i 18.
Razgovarajmo detaljnije o cijepljenju, koje ne treba shvatiti kao terapijsku mjeru, već kao preventivnu mjeru protiv virusne infekcije. U stranim zemljama ova je praksa već široko prihvaćena. Primjerice, u Finskoj se cijepljenje protiv HPV-a smatra obveznim za sve djevojčice koje navrše 10 godina.
U našoj zemlji cijepljenje je dobrovoljno. Liječnici mogu ponuditi samo takvu preventivnu mjeru, a osoba sama odlučuje može li si priuštiti kupnju cjepiva, čija je cijena od 750 grivna i više.
Danas liječnici nude našim sunarodnjacima uglavnom 2 vrste cjepiva koja mogu spriječiti infekciju glavnim vrstama papiloma virusa, koji uzrokuju pojavu neoplazmi na sluznici genitalija (6, 11, 16 i 18). To su cjepiva "Gardasil" i njegov jeftiniji analog "Cervarix".
Preventivna kura sastoji se od 3 injekcije. Razmak između prvog i drugog cijepljenja je 1 mjesec. Treća injekcija daje se šest mjeseci nakon prve. Postupak traje oko sat vremena, tijekom kojeg liječnici daju injekciju i promatraju reakciju pacijenta. Cijepljenje djece mlađe od 18 godina provodi se samo u prisutnosti roditelja. Nakon potpunog cijepljenja, pacijent ostaje zaštićen 3-6 godina, bez obzira na dob.
Proizvođači cjepiva preporučuju početak cijepljenja u dobi od 9-10 godina, kako je navedeno u uputama za lijekove. No, liječnici vjeruju da će takva mjera biti relevantna za sve djevojčice, mlade žene i žene u dobi od 9 do 26 godina, kao i za dječake u dobi od 9 do 15-17 godina. Po želji, muškarci koji brinu o svom zdravlju također se mogu cijepiti u mladoj dobi (cjepivo Gardasil). Učinkovitost oba cjepiva je oko 99%.
Treba reći da ako je infekcija već prisutna u tijelu, cijepljenje neće biti od koristi, jer ne utječe na tijek bolesti. Liječenje virusne infekcije treba provoditi drugim lijekovima namijenjenim za tu svrhu. A cijepljenje je učinkovita preventivna mjera.
No ova mjera ima i svoje nedostatke. Tinejdžeri koji su cijepljeni počinju se osjećati neranjivo, zanemaruju osnovne kontracepcijske mjere (govorimo o kondomima), ne razmišljaju puno o zdravlju svog spolnog partnera, "skupljaju" spolne partnere itd., vjerujući da im ne prijeti opasnost. S vremenom takvo ponašanje može postati navika, ali cjepivo ima ograničeno trajanje djelovanja, a liječnici obično daju 99% jamstvo na 3 godine. Nadalje, takvo neselektivno spolno ponašanje može dovesti do infekcije papiloma virusom.
Prognoza
Prognoza bolesti uzrokovanih papilomavirusnom infekcijom ovisi o mnogim čimbenicima, a glavni su nasljedna predispozicija i hormonska pozadina. To je posebno važno za žene koje imaju poremećenu sintezu ženskog hormona estrogena i njegov metabolizam. Što se ranije otkrije infekcija, lakše je spriječiti neugodne i opasne posljedice njezine reprodukcije.
Ali čak i ako je pacijent već razvio vanjske simptome bolesti, to nije razlog za paniku. Prvo, u odsutnosti HIV infekcije, bolest se povlači čak i od uzimanja imunomodulatora, posebno ako se prethodno liječe formirani kondilomi i anogenitalne bradavice. Najgora prognoza je za osobe s imunodeficijencijom, jer njihovo tijelo jednostavno nije u stanju boriti se protiv infekcije, pa sve zarazne bolesti kod takvih pacijenata teku s komplikacijama.
Drugo, pojava kondiloma ili razvoj displastičnih procesa u samoj maternici ne ukazuje na onkologiju. Obično prođe najmanje 5 godina prije nego što se benigna neoplazma pretvori u malignu. Tijekom tog vremena možete uspješno proći više od jednog ciklusa liječenja, što može spriječiti takve opasne posljedice.
Druga je stvar ako žena ne posjeti liječnika 5-10 godina nakon što se zarazi papiloma virusom, a bolest napreduje. Ali ovdje postoji jedna stvar, opasnost od raka vrata maternice često se precjenjuje. Ako se bolest otkrije u prvoj fazi, stopa preživljavanja u ovom slučaju je 90-92%, što je znatno više od mnogih drugih vrsta raka. Međutim, u trećoj fazi vjerojatnost uspješnog liječenja već se trostruko smanjuje.
Treba reći da žene (a da ne spominjemo muškarce) imaju vremena spriječiti moguće komplikacije HPV-a 18. Proces se ne razvija brzo, što znači da uvijek postoji mogućnost da se zaustavi prije početka tužnih posljedica. I premda je vrlo problematično ukloniti virus iz tijela, uvijek postoji način da se smanji njegov negativni utjecaj.
Malo povijesti
Do kraja 19. stoljeća čovječanstvo je bilo u nedoumici. Ljudi su bili bolesni i umirali, ali liječnici nisu mogli shvatiti što uzrokuje sve više novih bolesti koje se nisu mogle liječiti lijekovima koji su tada postojali. Neki su ljudi umrli od gripe, dok su se na tijelima drugih pojavljivale čudne šiljaste izrasline. A liječnici nisu mogli odgovoriti što je uzrokovalo te patologije, jer laboratorijske studije tog vremena nisu mogle identificirati patogen.
I takav neuhvatljiv patogen pokazao se kao virusi. Ova riječ korištena je za opis mikroskopskih čestica, čija se veličina pokazala sto puta manjom od veličine bakterijske stanice. Otkrio ih je ruski znanstvenik Dmitrij Josifovič Ivanovski 1892. godine, iako je ime novom obliku života dano nešto kasnije.
Od tada se aktivno počinju pojavljivati razvoji znanosti, koja se u 20. stoljeću već nazivala virologijom. Upravo tijekom ovog stoljeća otkriveni su mnogi virusi koji su se pokazali uzročnicima žute groznice, malih boginja, poliomijelitisa, akutnih respiratornih virusnih infekcija i gripe, HIV infekcije, raka itd.
Treba reći da je čovječanstvo saznalo za infekciju papiloma virusom još od 19. stoljeća. Spominjanja kondiloma i bradavica mogu se naći u djelima starogrčkih liječnika (prvo stoljeće prije Krista). Tamo je također navedeno da se bolest prenosi spolnim putem. Ali sam uzročnik kondiloma nije mogao biti pronađen još dva desetljeća.
Tek sredinom 20. stoljeća postalo je poznato da je uzrok bradavicastih izraslina na koži i sluznicama virus, kada su te mikroskopske čestice izolirane iz bradavica, a kasnije i iz papiloma koji su se formirali na sluznici genitalija. No, papiloma virus je prvi put izoliran 1933. godine zahvaljujući američkom virologu Richardu Shopeu.
Daljnji razvoj virologije kao znanosti pokazao je da ne postoji jedan, već nekoliko tipova HPV-a. Zovu se HPV 6, HPV 18, HPV 35, HPV 69 itd. Neki tipovi, nakon što uđu u ljudsko tijelo, ukorijene se, ali se ni na koji način ne manifestiraju. Gotovo svi ih imamo, ali ne sumnjamo da smo nositelji virusa. Druge tipove možemo nazvati ne samo parazitima, već i neprijateljima čovjeka, budući da su sposobni uzrokovati najopasnije bolesti.

