Medicinski stručnjak članka
Nove publikacije
Prijelom gležnja s dislokacijom
Posljednji pregledao: 29.06.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
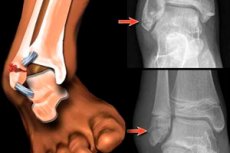
Dislokacijski prijelom gležnja definira se kada postoji dislokacija slomljenih koštanih fragmenata. [ 1 ]
Epidemiologija
Prijelomi gležnja su česti i čine do 10% svih ozljeda kostiju, a njihova učestalost raste posljednjih desetljeća. Prema stranim stručnjacima, godišnja učestalost prijeloma gležnja iznosi približno 190 prijeloma na 100 000 ljudi, a većina oboljelih su starije žene i mladi muškarci (tjelesno aktivni i sportaši). [ 2 ] Prema nacionalnoj populacijskoj studiji u Švedskoj, zatvoreni prijelomi bi- ili tri-gležnja imali su godišnju stopu incidencije od 33 na 100 000 osoba-godina i 20 do 40 na 100 000 osoba-godina u Danskoj. [ 3 ] Zanimljivo je da je vrhunac incidencije trimaleolarnih prijeloma između 60 i 69 godina starosti, što ih čini drugim najčešćim tipom prijeloma gležnja u ovoj dobnoj skupini.
Na prvom mjestu su ozljede supinacije-rotacije (do 60%) i supinacije-addukcije (više od 15%), a slijede ozljede s pretjeranim okretanjem stopala prema unutra i istovremenom retrakcijom ili vanjskom rotacijom stopala.
U ovom slučaju, gotovo 25% slučajeva su prijelomi oba gležnja (vanjski i unutarnji), a 5-10% su trostruki prijelomi. [ 4 ]
Uzroci prijeloma dislokiranog gležnja
Zglobne površine distalnih epifiza (donjih zadebljanih dijelova) tibije i fibule (kao i hrskavicom prekrivene konveksne površine tijela talusa) tvore gležanjski zglob. Distalna epifiza tibije tvori medijalni (unutarnji) gležanj, a donji dio fibule tvori lateralni (vanjski) gležanj. Također, stražnji dio distalnog kraja tibije smatra se stražnjim gležnjačem.
Glavni uzroci prijeloma gležnja s pomakom su traume različitog podrijetla (tijekom trčanja, skakanja, pada, jakog udara). Postoje takve vrste kao što su supinacijski prijelomi - s prekomjernim odstupanjem stopala prema van; pronacijski prijelomi - s unutarnjim okretanjem stopala, koje prelazi prirodnu amplitudu pokreta; rotacijski (okretni), kao i fleksijski prijelomi - s prekomjernom adukcijom i/ili abdukcijom stopala tijekom njegove prisilne fleksije.
Najčešći prijelomi medijalnog gležnja, praćeni pomakom fragmenta njegovog dijela, rezultat su everzije ili vanjske rotacije. Prijelom lateralnog gležnja s pomakom može biti prijelom fibule neposredno iznad gležnja. Ovo je najčešći tip prijeloma gležnja koji se može dogoditi ako je stopalo uvučeno ili uvrnuto.
Može postojati bimaleolarni ili dvostruko dislokirani prijelom gležnja - prijelom i lateralnog i medijalnog gležnja. Dislokirani prijelom oba gležnja ortopedi smatraju najtežim slučajem. Trostruki prijelom gležnja (trimaleolarni) ili trostruki prijelom gležnja s dislokacijom zahvaća ne samo unutarnji i vanjski gležanj, već i donji dio stražnjeg gležnja tibije. [ 5 ]
Faktori rizika
Faktori rizika za prijelome gležnja uključuju:
- Smanjena gustoća kostiju kod osteopenije, osteoporoze ili hipertireoze;
- Povećano fizičko opterećenje zglobova gležnja;
- Prekomjerna tjelesna težina;
- Menopauza (za žene);
- Bolesti gležnja, posebno osteoartritis, deformirajući osteoartritis ili tenovaginitis gležnja;
- Slabljenje ligamenata koji povezuju donji dio tibije i fibule (distalna intertibijalna sindesmoza) povezano s čestim savijanjem stopala i ozljedama gležnja;
- Kronična nestabilnost gležnja, koja se razvija s disfunkcijom stražnje tibijalne tetive (i dovodi do stečenih ravnih stopala kod odraslih), u prisutnosti dijabetičke periferne neuropatije - s mišićnom slabošću u gležnjačkom zglobu i deformacijom stopala (što dovodi do čestog gubitka ravnoteže);
- Nepravilan položaj stopala i deformiteti stopala kod sistemskih bolesti.
Patogeneza
Bez obzira na lokalizaciju prijeloma, patogeneza kršenja integriteta kostiju posljedica je deformirajućeg učinka površinske energije udara (ili drugog mehaničkog djelovanja) na njih, čija je snaga veća od biomehaničke čvrstoće koštanog tkiva. Više detalja o mehanizmu nastanka prijeloma u publikaciji - prijelomi: opće informacije
Simptomi prijeloma dislokiranog gležnja
Klinički simptomi prijeloma gležnja isti su kao i simptomi prijeloma gležnja. Prvi znakovi su slični - u obliku akutne boli, prolivenog hematoma, deformacije gležnja i promjene položaja stopala, oštrog ograničenja pokreta stopala s potpunom nemogućnošću oslanjanja na ozlijeđenu nogu.
Masivni edem se također vrlo brzo razvija nakon frakture gležnja s dislokacijom koja zahvaća meka tkiva cijelog stopala i dijela potkoljenice. [ 6 ]
Ako kršenje integriteta koštanih struktura nije popraćeno rupturom mekog tkiva, dijagnosticira se zatvoreni prijelom gležnja s pomicanjem fragmenata.
Kada pomaknute fragmente probije meko tkivo i kožu te izađe u šupljinu nastale rane, definira se otvoreni prijelom gležnja s pomakom fragmenata. Kod takvog prijeloma opaža se unutarnje krvarenje i krvarenje različitog intenziteta.
A kršenje integriteta kosti s više od tri fragmenta bez rupture mekog tkiva je zatvoreni splintarni prijelom gležnja s pomakom, a s rupturom mekog tkiva je splintarni otvoreni prijelom.
Obrasci
Trimaleolarni prijelom gležnja obično zahvaća distalni dio fibule (lateralni gležanj), medijalni gležanj i stražnji gležanj. Prvi sustav klasifikacije prijeloma gležnja, koji je razvio Percival Pott, razlikovao je jednostruke, dvostruke i trostruke prijelome gležnja. Iako je bio reproducibilan, sustav klasifikacije nije razlikovao stabilne i nestabilne prijelome. [ 7 ], [ 8 ] Laughe-Hansen razvio je sustav klasifikacije prijeloma gležnja na temelju mehanizma ozljede. [ 9 ] Opisuje položaj stopala u trenutku ozljede i smjer deformirajuće sile. [ 10 ] Ovisno o težini ozljede gležnja, razlikuju se različiti stadiji (I-IV). Pružajući dodatne informacije o stabilnosti ozljede, Laughe-Hansenova klasifikacija postala je široko korišten sustav klasifikacije za ozljede gležnja. Prema Laughe-Hansenovoj klasifikaciji, trimaleolarni prijelom gležnja može se klasificirati kao SE IV ili PE IV. No, Laughe-Hansenov klasifikacijski sustav doveden je u pitanje zbog slabe ponovljivosti i niske pouzdanosti unutar i unutar eksperimenta. [ 11 ]
Jedna od najčešće korištenih klasifikacija prijeloma gležnja je Weberova klasifikacija, koja razlikuje peronealne prijelome povezane s tibijalno-maleolarnom sindesmozom.40 Iako Weberov klasifikacijski sustav ima visoku pouzdanost među promatračima i unutar promatrača, nije adekvatan za višestruke prijelome gležnja. [ 12 ]
Biomehaničke i kliničke studije dovele su do razvoja klasifikacijskih sustava za medijalni i posteriorni gležanj. Prijelomi medijalnog gležnja mogu se klasificirati prema Herscoviciju i suradnicima, koji razlikuju četiri tipa (AD) prijeloma na temelju anteroposteriornih rendgenskih snimaka. [ 13 ] Ovo je trenutni standardni sustav za medijalni gležanj, ali nije adekvatan za višestruke prijelome gležnja. [ 14 ] Indikacije za kirurško liječenje prijeloma medijalnog gležnja ovise o stupnju pomaka i o tome je li riječ o dijelu nestabilnog prijeloma gležnja.
Stražnji gležanj može se klasificirati prema Haraguchiju, Bartoniceku ili Masonu. Prvi je razvio klasifikacijski sustav temeljen na kompjuteriziranoj tomografiji (CT) za prijelome stražnjeg gležnja na temelju CT transverzalnih presjeka. [ 15 ] Mason i sur. modificirali su Haraguchijevu klasifikaciju specificirajući težinu i patomehanizam prijeloma. [ 16 ] Bartoníček i sur. predložili su specifičniji klasifikacijski sustav temeljen na CT-u koji također uzima u obzir stabilnost tibijalno-tibijalnog zgloba i integritet peronealnog ureza. [ 17 ] Ovi klasifikacijski sustavi stražnjeg gležnja mogu odrediti daljnje operativno ili konzervativno liječenje, ali ne mogu u potpunosti karakterizirati vrstu prijeloma tricepsa.
AO/OTA klasifikacija razlikuje peronealne prijelome tipa A (infrasindesmotički), B (transsindesmotički) i C (suprasindesmotički). [ 18 ] Osim toga, prijelomi AO/OTA tipa B2.3 ili B3.3 su transsindesmotički prijelomi fibule s prijelomom posterolateralnog ruba i medijalnog gležnja. Isto vrijedi i za prijelome AO/OTA tipa C1.3 i C2.3 koji zahvaćaju sva tri gležnja. Mogu se dodati dodatna poboljšanja kako bi se razjasnila stabilnost sindesmoze ili pridruženih lezija (npr. Le For-Wagstaffeova kvrga). U AO/OTA klasifikaciji nema opisa konfiguracije prijeloma medijalnog i stražnjeg gležnja. To je važno jer su veličina i pomak stražnjeg fragmenta čimbenici koje treba uzeti u obzir pri odabiru liječenja. [ 19 ]
Idealno bi bilo da klasifikacijski sustav ima visoku pouzdanost među istraživačima i unutar njih, da bude široko priznat, relevantan za predviđanje i primjenjiv u istraživanju i klinici. Najopsežniji klasifikacijski sustav je AO/OTA klasifikacija. Široko je priznata, jednostavna za korištenje u kliničkoj praksi i pruža informacije o vrsti prijeloma tricepsa s naglaskom na fibulu. Međutim, važan čimbenik, konfiguracija stražnjeg fragmenta gležnja, nije zastupljen u AO/OTA klasifikaciji.
Komplikacije i posljedice
Moguće komplikacije i posljedice ove vrste prijeloma kao što su:
- Infekcija rane (u slučaju otvorenog prijeloma);
- Kontraktura gležnja;
- Deformacija gležnja zbog netočnog premještanja fragmenata s razvojem posttraumatske artroze;
- Poremećaj reparativne regeneracije koštanog tkiva što dovodi do stvaranja takozvanog lažnog zgloba;
- Posttraumatska habitualna uganuća stopala;
- Nepravilno srastanje prijeloma (npr. naginjanje talusa prema van), što otežava hodanje;
- Razvoj sindroma impeachmenta gležnja s poremećajem njegove normalne mehanike.
Dijagnostika prijeloma dislokiranog gležnja
Dijagnoza prijeloma gležnja praćenog dislokacijom postavlja se kliničkim pregledom.
Njegova glavna komponenta je instrumentalna dijagnostika, uključujući rendgensko snimanje gležnja u različitim projekcijama. U slučaju nedovoljne jasnoće rendgenskih snimaka, koristi se kompjuterizirana tomografija. Osim toga, izvodi se Doppler snimanje za procjenu protoka krvi u stopalu i magnetska rezonancija gležnja za procjenu oštećenja ligamenata i stanja zglobnih površina.
Diferencijalna dijagnoza
Diferencijalna dijagnoza se provodi s uganućem gležnja, rupturom ligamenta gležnja, rupturom Ahilove tetive, prijelomom gležnja bez iščašenja i prijelomom talusa.
Tko se može obratiti?
Liječenje prijeloma dislokiranog gležnja
Izbor metode liječenja i vrijeme kirurške fiksacije ovise o složenosti prijeloma, integritetu mekog tkiva i stupnju edema.
Uz minimalno pomicanje dijelova kostiju u slučaju zatvorenog prijeloma, moguće je zatvoreno repozicioniranje koštanih fragmenata primjenom udlage ili gipsanog zavoja, a za imobilizaciju gležnja koristi se i pneumatska ortoza (čizma s napuhavajućom oblogom).
U većini slučajeva, međutim, potrebno je kirurško liječenje kako bi se osiguralo pravilno srastanje prijeloma s dislokacijom većom od 2 mm, koje se sastoji od repozicioniranja i fiksacije koštanih fragmenata metalnom osteosintezom - intraosealnom ili perkutanom osteosintezom korištenjem posebnih struktura od nehrđajućeg čelika ili titana. [ 20 ] Čak i kada je pomak minimalan, ne može se bez kirurške intervencije u slučaju radiološki potvrđene nestabilnosti gležnja. [ 21 ], [ 22 ]
Rehabilitacija
U slučaju prijeloma gležnja s pomaknutim položajem, vremenski okvir za spajanje kosti je mjesec i pol do dva, ali može potrajati i dulje - do tri do četiri mjeseca.
Budući da pacijenti ne smiju opteretiti ozlijeđenu nogu 4-6 tjedana i ne mogu se na nju oslanjati, bolovanje nakon dislokiranog prijeloma gležnja daje se za cijelo razdoblje njegovog liječenja.
Tijekom rehabilitacije, dok je gležanj u gipsu, preporučuje se držanje ozlijeđene noge u sjedećem položaju pod pravim kutom. Zacjeljivanje se potiče vježbama nakon loma gležnja s pomakom, koje se, prije skidanja gipsa ili fiksiranja fragmenata strukture, ograničavaju na statičku napetost mišića (list, bedro, glutealni mišići) i kompresiju-otpuštanje prstiju (što poboljšava cirkulaciju krvi i smanjuje oticanje).
Pod uvjetom da je kost dobro zacijelila, pacijenti bi trebali izvoditi sljedeće vježbe nakon prijeloma gležnja s dislokacijom:
- Dok sjedite, ispružite i savijte nogu u koljenskom zglobu, ispružajući je vodoravno;
- Stojeći na podu, naslonjeni na naslon stolice, pomaknite nogu u stranu i natrag.
Nakon skidanja gipsa, sjedeći podići prednji dio stopala, držeći pete na podu; podizati i spuštati pete oslanjajući se na prste; izvoditi rotacijske pokrete petama, cijelim stopalom, kao i kotrljanje stopala od prstiju do peta i natrag.
Prevencija
Je li moguće spriječiti prijelom gležnja? Jedan od načina je jačanje koštanog tkiva unosom dovoljne količine vitamina D, kalcija i magnezija te održavanje ligamentnog aparata u dobrom radnom stanju vježbanjem (ili barem većim hodanjem).
Prognoza
Do danas ne postoje dugoročne studije ishoda izoliranog prijeloma gležnja s pomakom, ali treba imati na umu da se radi o složenoj zglobnoj ozljedi čija je prognoza određena vrstom prijeloma, kvalitetom njegovog liječenja i prisutnošću/odsutnošću komplikacija.

