Mitralna stenoza
Posljednji pregledao: 23.04.2024

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
Mitralna stenoza je sužavanje mitralnog otvora koji sprječava protok krvi iz lijevog pretkomora u lijevu klijetku. Najčešći uzrok je reumatska groznica. Simptomi su isti kao kod zatajenja srca. Objektivno odrediti početni ton i dijastolički šum. Dijagnoza se postavlja fizikalnim pregledom i ehokardiografijom. Prognoza je povoljna. Liječenje mitralne stenoze uključuje diuretike, beta-blokatore ili blokatore kalcijevih kanala koji smanjuju brzinu otkucaja srca i antikoagulanse. Kirurško liječenje mitralne stenoze u težih slučajeva sastoji se od balon valvulotomy, commissurotomy ili ventil protetike.
Epidemiologija
Gotovo uvijek, mitralna stenoza posljedica je akutne reumatske groznice. Incidencija varira značajno: u razvijenim zemljama postoji 1-2 slučaja na 100.000 stanovnika, dok su u zemljama u razvoju (primjerice, Indija) reumatski defekti mitralnih sustava uočeni u 100-150 slučajeva na 100.000 stanovnika.
Uzroci mitralna stenoza
Mitralna stenoza je gotovo uvijek posljedica akutne reumatske groznice (RL). Izolirana, "čista" mitralna stenoza javlja se u 40% slučajeva među svim bolesnicima s reumatskom bolesti srca; u drugim slučajevima - kombinacija s kvarom i oštećenjem drugih ventila. Među rijetkim uzrocima mitralne stenoze su reumatske bolesti (reumatoidni artritis, sistemski eritematozni lupus) i kalcifikacija mitralnog prstena.
Patogeneza
U reumatskoj mitralnoj stenozi, pečatu, fibrozi i kalcifikaciji letaka ventila uočena je fuzija komisura s čestim zahvaćanjem akorda. Inače, područje mitralni otvora 4-6 cm 2, a tlak u lijevoj pretklijetki nije veća od 5 mm Hg Kada je suženje lijevog AV otvora 2,5 cm 2 mogu ometati normalan protok krvi s lijeve pretklijetke u lijevu klijetku i ventil počinje rasti gradijent tlaka. Zbog toga se u šupljini lijevog atrija povećava pritisak do 20-25 mm Hg. Nastali gradijent tlaka između lijevog pretkomora i lijeve klijetke potiče protok krvi kroz suženi otvor.

Kako napreduje stenoza, povećava se gradijent tlaka prijenosa, što omogućuje održavanje dijastoličkog protoka krvi kroz ventil. U skladu s Gorlinovom formulom, područje mitralnog zaliska (5 MK) određeno je vrijednostima transmitralnog gradijenta (DM) i mitralnog protoka krvi (MC):
BMK - MK / 37,7 • ΔDM
Glavna hemodinamska posljedica mitralnih oštećenja srca je stagnacija u plućnoj cirkulaciji (ICC). S umjerenim povećanjem tlaka u lijevom pretkomoru (ne više od 25–30 mm Hg) ometa se dotok krvi u ICC. Pritisak u plućnim venama raste i prenosi se kroz kapilare na plućnu arteriju, zbog čega se razvija venska (ili pasivna) plućna hipertenzija. S povećanjem tlaka u lijevom pretkomoru više od 25-30 mm. Hg povećava se rizik od pucanja plućnih kapilara i razvoja alveolarnog plućnog edema. Da bi se spriječile te komplikacije, javlja se zaštitni refleks plućnih arteriola. Kao rezultat, protok krvi u stanične kapilare iz desne klijetke se smanjuje, ali se pritisak u plućnoj arteriji naglo povećava (razvija se arterijska ili aktivna plućna hipertenzija).
U ranim stadijima krvarenja pritisak u plućnoj arteriji raste samo tijekom fizičkog ili emocionalnog stresa, kada treba povećati protok krvi u ICC-u.Kasne faze bolesti karakterizirane su visokim vrijednostima tlaka u plućnoj arteriji čak iu mirovanju i još većem povećanju tlaka. Dugo postojanje plućne hipertenzije popraćeno je razvojem proliferativnih i sklerotičnih procesa u zidu arteriola MKS-a, koji se postupno brišu. Iako se pojava plućne arterijske hipertenzije može promatrati kao kompenzacijski mehanizam, difuzni kapacitet pluća naglo opada zbog smanjenja kapilarnog protoka krvi, osobito tijekom vježbanja. Aktivira se progresija plućne hipertenzije zbog hipoksemije. Alveolarna hipoksija uzrokuje plućnu vazokonstrikciju izravnim i neizravnim mehanizmom. Izravni učinak hipoksije povezan je s depolarizacijom stanica glatkih mišića krvnih žila (posredovanih promjenom funkcije kalijevih kanala staničnih membrana) i njihovom kontrakcijom. Indirektni mehanizam je učinak na vaskularnu stijenku endogenih medijatora (kao što su leukotrieni, histamin, serotonin, angiotenzin II i kateholamini). Kronična hipoksemija dovodi do disfunkcije endotela, što je praćeno smanjenjem proizvodnje endogenih relaksirajućih čimbenika, uključujući prostaciklin, prostaglandin E2 i dušikov oksid. Zbog dugotrajnog postojanja endotelne disfunkcije javljaju se obliteracija plućnih žila i oštećenje endotela, što dovodi do povećanja zgrušavanja krvi, proliferacije glatkih mišićnih stanica s tendencijom tromboze in situ i povećanja rizika od trombotskih komplikacija s razvojem naknadne kronične post-trombotične plućne hipertenzije.
Uzroci plućne hipertenzije u mitralnim malformacijama, uključujući mitralnu stenozu, su:
- pasivni prijenos tlaka iz lijevog pretkomora u sustav plućne vene;
- spazam plućne arteriole kao odgovor na povišeni tlak u plućnim venama;
- oticanje zidova malih plućnih žila;
- brisanje plućnih žila s oštećenjem endotela.
Do danas, mehanizam progresije mitralne stenoze ostaje nejasan. Brojni autori smatraju da je glavni faktor trenutni valvulitis (često subklinički), dok drugi postavljaju vodeću ulogu traumatizirajućih struktura ventila na turbulentni protok krvi s trombotičkim masama na ventilima, što je temelj sužavanja mitralnog otvora.
Simptomi mitralna stenoza
Simptomi mitralne stenoze slabo koreliraju s ozbiljnošću bolesti, jer u većini slučajeva patologija polako napreduje, a pacijenti smanjuju svoju aktivnost bez da to primijete. Mnogi pacijenti nemaju kliničkih manifestacija sve dok se ne pojavi trudnoća ili se ne razvije fibrilacija atrija. Početni simptomi su obično znakovi zatajenja srca (nedostatak daha na naporu, ortopne, paroksizmalna dispneja noću, umor). Obično se pojavljuju 15–40 godina nakon epizode reumatske groznice, ali u zemljama u razvoju čak i djeca mogu imati simptome. Paroksizmalna ili perzistentna fibrilacija atrija povećava postojeću dijastoličku disfunkciju, uzrokujući plućni edem i akutnu kratkotrajnost daha ako je stopa ventrikularnih kontrakcija loše kontrolirana.
Atrijska fibrilacija se također može manifestirati kao lupanje srca; u 15% bolesnika koji ne primaju antikoagulantne lijekove, uzrokuje sustavnu emboliju s ishemijom udova ili moždanog udara.
Rijetki simptomi uključuju hemoptizu zbog rupture malih plućnih žila i plućni edem (osobito tijekom trudnoće, kada se povećava volumen krvi); disfonija zbog kompresije lijevog rekurentnog laringealnog živca dilatacijom lijevog atrija ili plućne arterije (Ortner sindrom); simptomi plućne arterijske hipertenzije i neuspjeha desne klijetke.
Prvi simptomi mitralne stenoze
Kada je područje mitralnog otvora> 1,5 cm2 , simptomi mogu biti odsutni, međutim, povećanje prijenosnog krvotoka ili smanjenje dijastoličkog vremena punjenja dovode do naglog porasta tlaka u lijevom pretkomora i pojave simptoma. Provokativni (okidački) faktori dekompenzacije: tjelesna aktivnost, emocionalni stres, atrijska fibrilacija (atrijalna fibrilacija), trudnoća.
Prvi simptom mitralne stenoze (otprilike 20% slučajeva) može biti embolični događaj, najčešće moždani udar s razvojem perzistentnog neurološkog deficita u 30-40% bolesnika. Jedna trećina tromboembolije razvija se unutar 1 mjeseca nakon razvoja atrijalne fibrilacije, dvije trećine tijekom prve godine. Izvor embolije su obično krvni ugrušci koji se nalaze u lijevom atriju, osobito u uhu. Osim moždanog udara, moguća embolija u slezeni, bubrezima, perifernim arterijama.
S sinusnim ritmom rizik od embolije određen je:
- dob;
- tromboza lijevog atrija;
- područje mitralnog otvora;
- popratna aortna insuficijencija.
S konstantnim oblikom atrijalne fibrilacije, rizik od embolije se značajno povećava, osobito ako je pacijent već imao slične komplikacije u povijesti. Spontano kontrastiranje lijevog atrija tijekom provođenja želuca s ekoCG jednjaka također se smatra čimbenikom rizika za sustavnu emboliju.
S povećanjem tlaka u ICC-u (posebno u fazi pasivne plućne hipertenzije) javljaju se pritužbe na nedostatak daha tijekom vježbanja. Kod progresije stenoze dolazi do kratkog daha pri nižim opterećenjima. Treba imati na umu da pritužbe zbog kratkog daha mogu biti odsutne čak i kod nesumnjive plućne hipertenzije, budući da pacijent može voditi sjedilački način života ili podsvjesno ograničavati dnevnu tjelesnu aktivnost. Paroksizmalna noćna dispneja javlja se kao posljedica stagnacije krvi u ICC-u kada pacijent leži kao manifestacija intersticijskog plućnog edema i naglog porasta krvnog tlaka u ICC posudama. Zbog povećanja tlaka u plućnim kapilarama i znojenja plazme i eritrocita u lumen alveola, može se razviti hemoptiza.
Pacijenti se često žale i na povećanu umornost, palpitacije, prekide u radu srca. Može se pojaviti prolazna promuklost (Ortner-ov sindrom). Ovaj sindrom je rezultat kompresije povratnog živca povećanim lijevim pretkomjerom.
Bolesnici s mitralnom stenozom često imaju bolove u prsima nalik angini napora. Njihovi najvjerojatniji uzroci su plućna hipertenzija i hipertrofija desne klijetke.
Kod teške dekompenzacije mogu se uočiti facies mitralis (plavkasto ružičasto rumenilo na obrazima, koje je povezano sa smanjenjem ejekcijske frakcije, sistemske vazokonstrikcije i desnog-stranog zatajenja srca), epigastrična pulsacija i znakovi desnog ventrikularnog zatajenja srca.

 [21],
[21],
Pregled i auskultacija
Pri pregledu i palpaciji mogu se otkriti srčani tonovi koje određuju I (S1) i II (S2). S1 je najbolje opipljiv na vrhu, a S2 na lijevom gornjem rubu prsne kosti. Pulmonarna komponenta S3 (P) odgovorna je za impuls i rezultat je plućne arterijske hipertenzije. Vidljiva pulsacija gušterače, opipljiva na lijevom rubu prsne kosti, može pratiti oticanje jugularnih vena ako postoji plućna arterijska hipertenzija i razvija se dijastolička disfunkcija desne klijetke.
Apikalni impuls u mitralnoj stenozi najčešće je normalan ili smanjen, što odražava normalnu funkciju lijeve klijetke i smanjenje njenog volumena. Palpirani I ton u prekordijalnom području ukazuje na očuvanu pokretljivost prednjeg mitralnog ventila, au položaju lojne strane osjeća se dijastolički tremor. S razvojem plućne hipertenzije duž desne granice prsne kosti bilježi se srčani impuls.
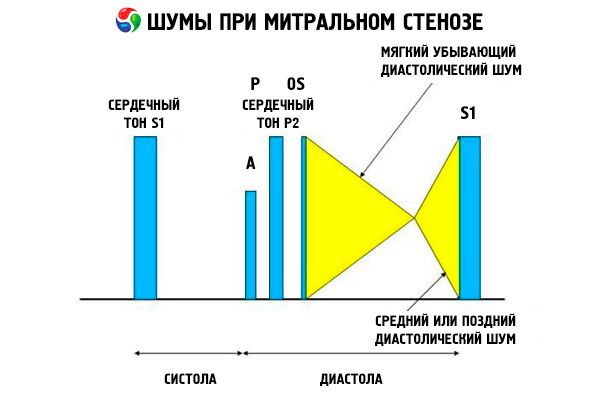
Slika auskultacije s mitralnom stenozom vrlo je karakteristična i uključuje sljedeće znakove:
- pojačan (pljesak) I ton, čiji se intenzitet smanjuje s progresijom stenoze;
- ton otvaranja mitralnog ventila nakon II tona, nestaje pri kalcifikaciji ventila;
- dijastolička buka s maksimumom na vrhu (mezodiastolički, presistolički, pandijastolički), koji se mora čuti u položaju na lijevoj strani.
Auskultativno odredite glasni S1 uzrokovan zaliscima stenotičnog mitralnog ventila, naglo se zatvarajući, poput "napuhujućeg" jedra; Ovaj fenomen najbolje se čuje na vrhu. Obično se čuje podjela S s povišenim P zbog plućne arterijske hipertenzije. Najistaknutiji je rani dijastolički klik otvora ventila u lijevoj klijetki (LV), koji je najglasniji na lijevom donjem rubu prsne kosti. Prati ga niska, opadajuća dijastolička buka koja se najbolje čuje kroz stetoskop s lijevkom na vrhu srca (ili iznad opipljivog apikalnog impulsa) na kraju izdisaja, kada pacijent leži na svojoj lijevoj strani. Ton otvaranja može biti mekan ili odsutan ako je mitralni ventil skleroziran, fibroziran ili zbijen. Klik se pomiče bliže P (povećavajući trajanje buke) kako se povećava ozbiljnost mitralne stenoze i povećava tlak u lijevom atriju. Dijastolna buka se povećava s Valsalvinim manevrom (kad krv teče u lijevi pretklijet), nakon vježbanja i čučnjeva i rukovanja. To može biti manje izraženo ako povećana desna komora pomiče lijevu klijetku posteriorno i kada drugi poremećaji (plućna arterijska hipertenzija, valvularne lezije desnog dijela, atrijska fibrilacija s čestim ventrikularnim ritmom) smanjuju protok krvi kroz mitralni ventil. Presistolička amplifikacija povezana je sa sužavanjem otvora mitralnog zaliska tijekom kontrakcije lijeve klijetke, koja se također javlja tijekom atrijalne fibrilacije, ali samo na kraju kratke dijastole, kada je pritisak u lijevom pretkomora još uvijek visok.
Sljedeći dijastolički šumovi mogu se kombinirati s mitralnom stenozom:
- Buka Grahama Stilla (blaga, smanjujuća dijastolička buka, čula se najbolje od svih duž lijevog ruba prsne kosti i uzrokovana regurgitacijom na ventilu plućne arterije zbog teške plućne hipertenzije);
- Buka Austina Flinta (srednji ili kasni dijastolički šum, čuje se na vrhu srca i uzrokovan je utjecajem aortne regurgitacije na letke mitralne zaklopke) u slučaju kada reumatski karditis utječe na mitralne i aortne ventile.
Poremećaji koji uzrokuju dijastoličke šumove koji oponašaju buku mitralne stenoze uključuju mitralnu regurgitaciju (zbog velikog protoka kroz mitralni otvor), aortnu regurgitaciju (koja uzrokuje buku Austina Flinta) i atrijski miksom (koji uzrokuje buku koja varira u volumenu i ovisno o s svakim otkucajima srca).
Mitralna stenoza može uzrokovati plućne simptome srca. Klasični znak facies mitralis (hiperemija kože s nijansom šljive u zigomatskoj kosti) javlja se samo u slučaju kada je funkcionalno stanje srca nisko i plućna hipertenzija izražena. Uzroci facies mitralis su dilatacija kožnih žila i kronična hipoksemija.
Ponekad su prvi simptomi mitralne stenoze manifestacija emboličnog udara ili endokarditisa. Potonji se rijetko javlja u mitralnoj stenozi, koja nije popraćena mitralnom regurgitacijom.
 [22], [23], [24], [25], [26], [27], [28]
[22], [23], [24], [25], [26], [27], [28]
Kliničke manifestacije plućne hipertenzije u mitralnoj stenozi
Prvi simptomi plućne hipertenzije nisu specifični, što uvelike otežava njegovu ranu dijagnozu.
Dispneja je uzrokovana i prisutnošću plućne hipertenzije i nesposobnošću srca da poveća srčani izlaz tijekom vježbanja. Kratkoća daha je obično inspiratorna u prirodi, na početku bolesti je povremena, javlja se samo s umjerenim naporom, a onda, kako pritisak raste u plućnoj arteriji, pojavljuje se s minimalnim naporom, može biti prisutan u mirovanju. Kod visoke plućne hipertenzije može doći do suhog kašlja. Treba imati na umu da pacijenti mogu podsvjesno ograničiti tjelesnu aktivnost, prilagođavajući se određenom načinu života, tako da su pritužbe kratkog daha ponekad odsutne čak i kod nesumnjive plućne hipertenzije.
Slabost, povećan umor - uzroci ovih pritužbi mogu biti fiksni srčani izlaz (količina krvi izbačena u aortu ne povećava se kao odgovor na fizički napor), povećana otpornost plućnih žila, kao i smanjenje perfuzije perifernih organa i skeletnih mišića, uzrokovane poremećenom perifernom cirkulacijom krvi.
Vrtoglavica i nesvjestica uzrokovana hipoksičnom encefalopatijom, u pravilu, izazvana vježbom.
Uporna bol iza prsne kosti i lijevo od nje uzrokovana je pretjeranim rastezanjem plućne arterije, kao i nedovoljnom opskrbom krvlju hipertrofiranog miokarda (relativna koronarna insuficijencija).
Prekidi u radu srca i srca. Ovi simptomi su povezani s čestom fibrilacijom atrija.
Hemoptiza nastaje zbog rupture plućno-bronhijalne anastomoze pod djelovanjem visoke venske plućne hipertenzije, a može biti i zbog povećanog pritiska u plućnim kapilarama i znojenja plazme i eritrocita u lumen alveola. Hemoptiza također može biti simptom plućne embolije i plućnog infarkta.
Kako bi se opisala težina plućne hipertenzije, korištena je funkcionalna klasifikacija koju je predložila SZO za bolesnike s nedostatkom opskrbe krvlju:
- klasa I - bolesnici s plućnom hipertenzijom, ali bez ograničenja tjelesne aktivnosti. Normalna tjelesna aktivnost ne uzrokuje kratkoću daha, slabost, bol u prsima, vrtoglavicu;
- klasa II - bolesnici s plućnom hipertenzijom, što dovodi do smanjenja tjelesne aktivnosti. U mirovanju se osjećaju ugodno, ali normalna tjelesna aktivnost popraćena je pojavom kratkog daha, slabosti, boli u prsima, vrtoglavice;
- III klasa - bolesnici s plućnom hipertenzijom, što dovodi do izraženog ograničenja tjelesne aktivnosti. U mirovanju se osjećaju ugodno, ali malo fizičke aktivnosti uzrokuje pojavu kratkog daha, slabosti, bolova u prsima, vrtoglavice;
- IV razred - bolesnici s plućnom hipertenzijom koji ne mogu obavljati nikakvu fizičku aktivnost bez navedenih simptoma. Dispneja ili slabost se ponekad pojavljuju čak iu mirovanju, nelagoda se povećava s minimalnim naporom.
Gdje boli?
Obrasci
Mitralna stenoza je klasificirana prema težini (ACC / AHA / ASE 2003 ažurirana smjernica za kliničku primjenu ehokardiografije).
Klasifikacija mitralne stenoze po stupnju
|
Stupanj stenoze |
Područje mitralni otvora, cm 2 |
Prijenosni gradijent, mm Hg. Čl. |
Sistolički tlak u plućnoj arteriji, mm. Hg. Čl. |
|
Lako |
> 1,5 |
<5 |
<30 |
|
Umjeren |
1,0-1,5 |
5-10 |
30-50 |
|
Teško |
<1 0 |
> 10 |
> 50 |
U mitralnoj stenozi, letke mitralnog zaliska postaju zadebljane i nepokretne, a mitralni otvor se sužava zbog spajanja komisura. Najčešći uzrok je reumatska groznica, iako se većina bolesnika ne sjeća bolesti. Rijetkiji uzroci uključuju kongenitalnu mitralnu stenozu, septički endokarditis, sistemski eritematozni lupus, atrijski miksom, reumatoidni artritis, maligni karcinoidni sindrom s atrijskom obilaznicom s desna na lijevo. Ako se ventil ne može potpuno zatvoriti, mitralna regurgitacija (MP) može postojati istovremeno s mitralnom stenozom. Mnogi pacijenti s mitralnom stenozom koji su posljedica reumatske groznice također imaju regurgitaciju aorte.
Normalno mitralne otvor ventila područje 4-6 cm 2. Područje od 1-2 cm 2 ukazuje na umjerenu ili tešku mitralnu stenozu i često uzrokuje kliničke simptome tijekom vježbanja. Područje <1 cm 2 predstavlja kritičnu stenoza i može uzrokovati simptome na miru. Veličina lijevog atrija i tlak u njemu postupno se povećavaju kako bi se kompenzirala mitralna stenoza. Plućni venski i kapilarni tlak također se povećavaju i mogu uzrokovati sekundarnu plućnu hipertenziju, što dovodi do zatajenja desnog ventrikula i regurgitacije tricuspidnog ventila i ventila plućne arterije. Stopa progresije patologije varira.
Patologija patenata s proširenjem lijevog atrija predisponira razvoj atrijske fibrilacije (AH) i tromboembolije.
Dijagnostika mitralna stenoza
Preliminarna dijagnoza postavlja se klinički i potvrđuje ehokardiografijom. Dvodimenzionalna ehokardiografija daje informacije o stupnju valvularne kalcifikacije, veličini lijevog atrija i stenozi. Dopplerova ehokardiografija daje informacije o gradijentu tlaka i pritisku plućne arterije. Transezofagealna ehokardiografija može se koristiti za otkrivanje ili isključivanje malih krvnih ugrušaka u lijevom pretkomori, osobito u uho, što se često ne može otkriti transtorakalnim pregledom.
Rendgenska snimka prsnog koša obično pokazuje izravnavanje lijeve granice srca zbog proširenog ušnog školjke lijevog atrija. Može se vidjeti glavni trup plućne arterije; ako je izražena plućna hipertenzija, promjer silazne desno plućne arterije prelazi 16 mm. Plućne vene gornjih režnjeva mogu biti proširene, jer su vene donjih režnjeva sužene, što uzrokuje da se gornji dijelovi popune. Može se otkriti dvostruka sjena proširenog lijevog atrija duž desne konture srca. Horizontalne linije u donjem stražnjem plućnom polju (Curly linije) ukazuju na intersticijalni edem povezan s visokim tlakom u lijevom pretkomoru.
Kateterizacija srca propisana je samo za preoperativno otkrivanje bolesti koronarnih arterija: može se procijeniti povećanje lijevog pretkomora, pritisak u plućnim arterijama i područje ventila.
Pacijentov EKG karakterizira pojava P-mitrale (široka, s PQ zarezom), devijacija električne osi srca udesno, osobito s razvojem plućne hipertenzije, kao i desna hipertrofija (s izoliranom mitralnom stenozom) i lijevom klijetkom (u kombinaciji s mitralnom insuficijencijom).
Ozbiljnost stenoze procjenjuje se pomoću dopler studija. Prosječni gradijent tlaka odašiljača i područje mitralnog ventila mogu se vrlo precizno odrediti pomoću tehnologije kontinuiranog vala. Od velike je važnosti procjena stupnja plućne hipertenzije, kao i popratna mitralna i aortna regurgitacija.
Dodatne informacije mogu se dobiti primjenom stresnog testa (stresna ehokardiografija) uz registraciju transmutalnog i tricuspidnog protoka krvi. Kada mitralni površine <1,5 cm 2 i gradijent tlaka> 50 mm. Hg. Čl. (nakon vježbanja) potrebno je razmotriti pitanje balonske mitralne valvuloplastike.
Osim toga, spontani echo kontrast tijekom transezofagealne ehokardiografije je neovisni prediktor embolijskih komplikacija u bolesnika s mitralnom stenozom.
Tranzofagealna ehokardiografija omogućuje razjašnjavanje prisutnosti ili odsutnosti tromba lijevog pretkomora, kako bi se razjasnio stupanj mitralne regurgitacije s planiranom balonskom mitralnom valvuloplastikom. Osim toga, transverzalno istraživanje dopušta točnu procjenu stanja ventilskog aparata i ozbiljnosti promjena u subvalvularnim strukturama, kao i vjerojatnost restenoze.
Kateterizacija srca i velikih krvnih žila provodi se u slučajevima kada se planira operacija, a podaci neinvazivnih testova ne daju jasan rezultat. Za izravno mjerenje tlaka u lijevom pretkomoru i lijevoj klijetki potrebna je transseptalna kateterizacija, povezana s pretjeranim rizikom. Neizravna metoda mjerenja tlaka u lijevom pretklijetku je određivanje pritiska plužne arterije.
Što treba ispitati?
Diferencijalna dijagnoza
Pažljivim ispitivanjem dijagnoza mitralne bolesti obično nije upitna.
Mitralna stenoza se također diferencira s myxomom lijevog atrija, drugim defektima ventila (mitralna insuficijencija, stenoza tricuspidnog ventila), atrijalnim septalnim defektom, plućnom stenozom, kongenitalnom mitralnom stenozom.

 [53], [54], [55], [56], [57], [58], [59]
[53], [54], [55], [56], [57], [58], [59]
Primjeri formulacije dijagnoze
- Reumatska bolest srca. Kombinirani mitralni defekt s prevalencijom stenoze lijevog atrioventrikularnog otvaranja III. Stupnja. Atrijalna fibrilacija, trajni oblik, tahisistola. Plućna hipertenzija umjerena. NC NC faza III FC.
- Reumatska bolest srca. Kombinirani mitralni defekt. Protetski mitralni ventil (Medineh - 23) od DD / MM / GG. NC IIA faza II FC.
Tko se može obratiti?
Liječenje mitralna stenoza
Glavni ciljevi liječenja pacijenata s mitralnom stenozom su poboljšanje prognoze i povećanje očekivanog trajanja života, ublažavanje simptoma bolesti.
Asimptomatskim pacijentima se savjetuje da ograniče intenzivan fizički napor. Kod dekompenzacije i simptoma kroničnog zatajenja srca preporuča se ograničiti natrij u hrani.
Liječenje mitralne stenoze
Liječenje lijekovima može se koristiti za kontrolu simptoma mitralne stenoze, na primjer, kada se pripremaju za operaciju, diuretici smanjuju pritisak u lijevom pretkomori i ublažavaju simptome povezane s kongestijom u ICC-u. U isto vrijeme, diuretici se moraju koristiti s oprezom, budući da se srčani volumen može smanjiti, beta-blokatori i blokatori ritma koji usporavaju kalcijeve kanale (verapamil i diltiazem) smanjuju broj otkucaja srca u mirovanju i pod opterećenjem, poboljšavajući punjenje lijeve klijetke zbog produljenja dijastole. Ovi lijekovi mogu ublažiti simptome povezane s tjelesnom aktivnošću, a njihova uporaba je posebno naznačena u sinusnoj tahikardiji i atrijskoj fibrilaciji.
Atrijska fibrilacija je česta komplikacija mitralne stenoze, osobito u starijih osoba. Rizik tromboembolije u prisutnosti atrijske fibrilacije značajno se povećava (10-godišnja stopa preživljavanja - 25% bolesnika u usporedbi s 46% u bolesnika s sinusnim ritmom).
Indirektni antikoagulansi (varfarin, početna doza 2,5-5,0 mg, pod kontrolom INR) su indicirani;
- svi bolesnici s mitralnom stenozom kompliciranom atrijskom fibrilacijom (paroksizmalna, trajna ili trajna forma);
- pacijenta s poviješću emboličnih događaja, čak i sa sačuvanim sinusnim ritmom;
- bolesnika s krvnim ugruškom u lijevom pretklijetku;
- u bolesnika s teškom mitralnom stenozom te u bolesnika s veličinom lijevog atrija> 55 mm.
Liječenje se provodi pod nadzorom INR, čije ciljne razine su od 2 do 3. Ako pacijent ima embolične komplikacije, unatoč kontinuiranom antikoagulantnom tretmanu, preporučuje se dodavanje acetilsalicilne kiseline u dozi od 75-100 mg / dan (alternativno dipiridamol ili klopidogrel). Treba napomenuti da randomizirane kontrolirane studije o primjeni antikoagulansa u bolesnika s mitralnom stenozom nisu provedene, preporuke su se temeljile na ekstrapolaciji podataka dobivenih u skupinama bolesnika s atrijskom fibrilacijom.
Budući da je pojava fibrilacije atrija kod bolesnika s mitralnom stenozom popraćena dekompenzacijom, primarno liječenje usmjereno je na usporavanje ventrikularnog ritma.Kao što je već spomenuto, beta-adrenoblokagora, verapamil ili diltiazem mogu biti lijek izbora. Također je moguće koristiti digoksin, međutim, uzak terapijski interval i najgori u usporedbi s beta-blokatorima, sposobnost da se spriječi povećanje ritma tijekom vježbanja ograničava njegovu uporabu. Električna kardioverzija također ima ograničenu primjenu u perzistentnoj fibrilaciji atrija, jer bez kirurškog liječenja atrijske fibrilacije vjerojatnost relapsa je vrlo visoka.
Kirurško liječenje mitralne stenoze
Glavna metoda liječenja mitralne stenoze je kirurška, budući da trenutno nema medicinskog tretmana koji može usporiti napredovanje stenoze.
Bolesnicima s težim simptomima ili znakovima plućne arterijske hipertenzije potrebna je valvulotomija, komisurotomija ili zamjena ventila.
Postupak odabira je perkutana balonska mitralna valvuloplastika. To je glavna metoda kirurškog liječenja mitralne stenoze, a koristi se i otvorena komisurotomija i zamjena mitralnih zalistaka.
Perkutana balonska valvulotomija je poželjna metoda za mlade pacijente; stariji pacijenti koji ne mogu biti podvrgnuti više invazivnim operacijama i pacijenti bez naglašene kalcifikacije ventila, subvalvularne deformacije, krvnih ugrušaka u lijevom pretkomora ili značajne mitralne regurgitacije. U ovom postupku, pod kontrolom ehokardiografije, balon se prolazi kroz interatrijalni septum s desna u lijevu pretklijetku i napuhuje kako bi se odvojio povezani mitralni ventil. Rezultati su usporedivi s učinkovitošću invazivnijih operacija. Komplikacije su rijetke i uključuju mitralnu regurgitaciju, emboliju, perforaciju lijeve klijetke, i atrijalni septalni defekt, koji će vjerojatno postojati ako je razlika tlaka između atrija velika.
Provođenje perkutane mitralni valvuloplasty balona prikazana u sljedećim skupinama bolesnika s mitralnog površinom otvora od manje od 1.5 cm 2 :
- dekompenzirani pacijenti s povoljnim karakteristikama za perkutanu mitralnu valvuloplastiku (klasa I, razina dokaza B);
- dekompenzirani bolesnici s kontraindikacijama za kirurško liječenje ili visokim operativnim rizikom (klasa I, razina dokaza! I C);
- u slučaju planirane primarne kirurške korekcije defekta u bolesnika s neodgovarajućom morfologijom ventila, ali sa zadovoljavajućim kliničkim značajkama (klasa IIa, razina dokaza C);
- “Asimptomatski” bolesnici s odgovarajućim morfološkim i kliničkim karakteristikama, visokim rizikom tromboembolijskih komplikacija ili visokim rizikom dekompenzacije hemodinamskih parametara;
- s emboličkim komplikacijama u povijesti (klasa IIa, razina dokaza C);
- fenomen spontanog kontrasta eha u lijevom pretkomori (klasa IIa, razina dokaza C);
- s perzistentnom ili paroksizmalnom fibrilacijom atrija (klasa IIa, razina dokaza C);
- sa sistoličkim tlakom u plućnoj arteriji većoj od 50 mm Hg. (klasa IIa, razina dokaza C);
- ako je potrebno, velike kardijalne kirurgije (klasa IIa, razina dokaza C);
- u slučaju planiranja trudnoće (klasa IIa, razina dokaza C).
Prikladna svojstva za perkutanu mitralnu valvuloplastiku - nema znakova navedenih u nastavku:
- klinička: uznapredovala dob, povijest komissurotomije, IV funkcionalna klasa zatajenja srca, atrijska fibrilacija, teška plućna hipertenzija;
- morfološki: kalcifikacija mitralnog zaliska bilo kojeg stupnja, određena fluorografijom, vrlo malo područje mitralnog zaliska, teška tricuspidna regurgitacija.
Pacijenti s teškim oštećenjem subvalvularnog aparata, kalcifikacijom ventila ili krvnim ugrušcima u lijevom pretkomori mogu biti kandidati za komisurotomiju, pri čemu su spojeni listovi mitralnog zaliska odvojeni pomoću ekspanzera kroz lijevu pretklijetku i lijevu klijetku (zatvorenu komisurotomiju) ili ručno (otvorena komisija) Obje operacije zahtijevaju torakotomiju. Izbor ovisi o kirurškoj situaciji, stupnju fibroze i kalcifikaciji.
Plastična kirurgija (otvorena komisurotomija) ili zamjena mitralnog zaliska obavlja se prema sljedećim indikacijama klase I.
U prisutnosti zatajenja srca III-IVFC i umjerene ili teške mitralne stenoze u slučajevima gdje:
- nemoguće je izvršiti valvuloplastiju mitralnog balona;
- mitralna balon valvuloplastika je kontraindicirana u vezi s trombom u lijevom pretkomora, unatoč uporabi antikoagulansa, ili u vezi s popratnom umjerenom ili teškom mitralnom regurgitacijom;
- morfologija ventila nije pogodna za valvuloplastiju mitralnog balona.
S umjerenom ili teškom mitralnom stenozom i istodobnom umjerenom ili teškom mitralnom regurgitacijom (indicirana je protetska ventilacija, ako plastika nije moguća).
Protetski ventil - ekstremna mjera. Propisuje se pacijentima s površinom mitralne zaklopke <1,5 cm 2, umjerenom ili teškom simptomatologijom i patološkim djelovanjem ventila (npr. Fibrozom), što sprječava korištenje drugih metoda.
Preporučuje se zamjena mitralnih zalistaka (indikacije klase IIa) kod teške mitralne stenoze i teške plućne hipertenzije (sistolički tlak u plućnoj arteriji je veći od 60 mmHg), simptomi srčane insuficijencije I-II FC, ako se ne očekuju mitralni balon valvuloplastika ili mitralni ventil Bolesnike s mitralnom stenozom koji nemaju simptome dekompenzacije treba pregledavati godišnje. Pregled uključuje prikupljanje pritužbi, anamnezu, pregled, rendgensko snimanje i EKG. Ako se stanje bolesnika promijenilo u prethodnom razdoblju ili prema rezultatima prethodnog pregleda, postoji ozbiljna mitralna stenoza, indicirana je echoCG. U svim drugim slučajevima godišnji ehokardiogram nije obavezan. Ako se pacijent žali na palpitacije, preporučuje se svakodnevno (holter) EKG praćenje radi otkrivanja paroksizama atrijske fibrilacije.
U trudnoći, bolesnici s blagom i umjerenom stenozom mogu primati samo lijekove. Uporaba diuretika i beta-blokatora je sigurna. Ako je potrebno antikoagulantno liječenje, pacijentima se propisuju injekcije heparina, jer je varfarin kontraindiciran.
Prevencija
Najvažnije pitanje taktike za daljnje liječenje bolesnika s mitralnom stenozom - prevencija recidiva reumatske groznice s penicilinskim lijekovima s produljenim djelovanjem propisana je za cijeli život, kao i za sve bolesnike nakon kirurške korekcije defekta (uključujući i prevenciju infektivnog endokarditisa). Benzatin benzilpenicilin propisan je u dozi od 2,4 milijuna IU odraslima i 1,2 milijuna IU djeci intramuskularno 1 put mjesečno.
Kod svih bolesnika s mitralnom stenozom indicirana je sekundarna prevencija recidiva reumatske groznice. Nadalje, svim pacijentima je pokazana prevencija infektivnog endokarditisa.
Bolesnici bez kliničkih manifestacija trebaju samo prevenciju recidiva reumatske groznice [na primjer, intramuskularne injekcije benzilpenicilina (penicilin G natrij sterilan) 1,2 milijuna IU svakih 3 ili 4 tjedna] do dobi od 25-30 godina i prevencije endokarditisa prije rizičnih postupaka.
Prognoza
Prirodni tijek mitralne stenoze može biti različit, ali vremenski interval između pojave simptoma i teške invalidnosti je približno 7-9 godina. Rezultat liječenja ovisi o dobi pacijenta, funkcionalnom statusu, plućnoj arterijskoj hipertenziji i stupnju fibrilacije atrija. Valvulotomijski i komisurotomski rezultati su ekvivalentni, obje metode omogućuju vraćanje funkcioniranja ventila u 95% bolesnika. Međutim, tijekom vremena, funkcije se pogoršavaju kod većine pacijenata, a mnoge se moraju ponoviti. Čimbenici rizika za smrt su atrijska fibrilacija i plućna hipertenzija. Uzrok smrti obično je zatajenje srca ili plućna ili cerebrovaskularna embolija.
Mitralna stenoza obično polako napreduje i nastavlja se s dugim razdobljem kompenzacije. Više od 80% bolesnika preživljava 10 godina u odsutnosti simptoma ili umjereno teških znakova CHF (I-II FC kod NUNA). Desetogodišnje preživljavanje dekompenziranih i neoperiranih bolesnika značajno je lošije i ne prelazi 15%. U nastanku teške plućne hipertenzije prosječno razdoblje preživljavanja ne prelazi 3 godine.
 [76]
[76]

