Medicinski stručnjak članka
Nove publikacije
Hipofizni nanizam (patuljastost)
Posljednji pregledao: 12.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
Izraz "hipofizni patuljasti rast" (od grčkog nanos - patuljak; sin.: patuljasti rast, nanosomija, mikrosomija) u apsolutnom smislu označava bolest čija je glavna manifestacija oštro zaostajanje u rastu, povezano s kršenjem lučenja hormona rasta prednjom hipofizom.
U širem smislu, patuljasti rast je poremećaj rasta i tjelesnog razvoja, čija pojava može biti uzrokovana ne samo apsolutnim ili relativnim nedostatkom somatotropnog hormona zbog patologije same hipofize, već i poremećajem hipotalamičke (cerebralne) regulacije njezinih funkcija, defektima u biosintezi somatotropnog hormona i poremećajima osjetljivosti tkiva na ovaj hormon.
Uzroci patuljastost
Većina oblika patuljastog rasta hipofize su genetske bolesti. Najčešći je panhipopituitarni patuljasti rast, koji se nasljeđuje uglavnom recesivnim putem. Pretpostavlja se da postoje 2 vrste prijenosa ovog oblika patologije - autosomni i putem X kromosoma. Kod ovog oblika patuljastog rasta, uz defekt u lučenju somatotropnog hormona, najčešće je poremećena i sekrecija gonadotropina i hormona koji stimulira štitnjaču. Sekrecija ACTH-a je rjeđe i u manjoj mjeri poremećena. Funkcionalne studije s hormonima koji oslobađaju, uključujući sintetski hormon koji oslobađa somatotropin (koji se sastoji od 29, 40 i 44 aminokiselinska ostatka), sličan polipeptidu gušterače, pokazale su da većina ovih pacijenata ima patologiju na razini hipotalamusa, a insuficijencija prednjeg režnja hipofize je sekundarna. Primarna patologija same hipofize je rjeđa.
Genetski patuljasti rast s izoliranim nedostatkom hormona rasta, s oštećenom biološkom aktivnošću i osjetljivošću na njega, sporadično se susreće u Rusiji i susjednim zemljama. Češći je na američkom kontinentu, u zemljama Bliskog i Srednjeg istoka te u Africi. Na temelju rezultata istraživanja sadržaja somatotropnog hormona u krvi i osjetljivosti pacijenata na egzogeni somatotropni hormon, razine imunoreaktivnog inzulina (IRI), faktora rasta sličnih inzulinu (IGF) tipa I (somatomedin C) i tipa II te odgovora IGF-1 na liječenje pripravcima somatotropnog hormona, identificirane su različite varijante klinički sličnih tipova patuljastog rasta.
Nedavno je dešifrirana patogeneza Laronovog patuljastog rasta, koji je uzrokovan nedostatkom IRF-1 i IRF-II, kao i patogeneza patuljastog rasta kod afričkih pigmeja, povezana s nedostatkom prvog.
Godine 1984. opisana je nova varijanta pseudohipofiznog patuljastog rasta s visokom razinom somatotropnog hormona i IGF-1; geneza patuljastog rasta objašnjava se defektom u njegovim receptorima, što je dokazano naglim smanjenjem vezanja kožnih fibroblasta na IGF-1.
Treba naglasiti da u suvremenim uvjetima, uz prisutnost malih obitelji, mnogi izolirani („idiopatski“, sporadični) slučajevi bolesti mogu biti i genetski.
U analizi 350 povijesti bolesti, etiologija patuljastog rasta bila je nejasna kod 228 pacijenata (65,2%). Ova skupina uključivala je pacijente iz 57 obitelji s ponovljenom pojavom patuljastog rasta (2-4 slučaja po obitelji), što je činilo 28% svih pacijenata. U 77% obitelji s etiološki nejasnim (uglavnom genetskim) oblicima patuljastog rasta utvrđena je nepobitna veza s nasljeđivanjem odsutnosti Rh faktora. Raspodjela Rh faktora u obiteljima pacijenata s patuljastim rastom razlikuje se od one uočene kod Rh sukoba između majke i fetusa i, u pravilu, nije popraćena hemolitičkom bolešću novorođenčeta (otac može biti Rh negativan, a u slučaju heterozigotnosti roditelja za Rh faktor - djeca itd.). Moguće je pretpostaviti vezu između aktivnosti gena odgovornih za sintezu somatotropnog hormona (ili hormona koji oslobađa somatotropin) i gena koji određuju Rh faktor, posebno zato što su većina oblika patuljastog rasta i odsutnost Rh faktora autosomno recesivne osobine. To ne objašnjava relativnu rijetkost patuljastog rasta u usporedbi s učestalošću Rh-negativnih osoba u populaciji. Vjerojatno su važni neki još nepoznati dodatni čimbenici, ali malo je vjerojatno da su značajke distribucije Rh faktora u obiteljima pacijenata s obiteljskim i sporadičnim patuljastim rastom slučajne.
Veliku skupinu pacijenata s patuljastim rastom (primarnim cerebralnim, cerebralno-hipofiznim) čine pacijenti s različitim vrstama organske patologije središnjeg živčanog sustava koja je nastala u maternici ili u ranom djetinjstvu. Anatomski supstrat koji uzrokuje ovu patologiju može biti nerazvijenost ili odsutnost hipofize, njezina distopija u patologiji formiranja turskog sedla, cistična degeneracija hipofize, njezina atrofija zbog kompresije tumorom (kraniofaringiom, kromofobni adenom, meningiom, gliom). Patuljasti rast može biti uzrokovan traumatskim ozljedama hipotalamičko-hipofizne regije (intrauterino, porođajno ili postnatalno), što se često javlja kod višestrukih trudnoća, kao i tijekom poroda u zatkoljenom položaju, prednožju stopala ili u poprečnom položaju s rotacijom na nozi (ovo je mehanizam poroda kod više od 1/3 pacijenata s patuljastim rastom). Važna su infektivna i toksična oštećenja (intrauterine virusne infekcije, tuberkuloza, sifilis, malarija, toksoplazmoza; bolesti u ranoj dobi, neonatalna sepsa, meningo- i arahnoencefalitis itd.). Ti procesi mogu oštetiti samu hipofizu, hipotalamičke centre koji reguliraju njezinu funkciju i poremetiti normalne funkcionalne veze u središnjem živčanom sustavu.
Intrauterine fetalne lezije mogu dovesti do rođenja pacijenata s „patuljastim rastom od rođenja“ s normalnim lučenjem hormona rasta (cerebralni primordijalni patuljasti rast, mikrocefalija, Silver-Russellov patuljasti rast s tjelesnom hemi-asimetrijom i visokim razinama gonadotropina itd.).
Dodatni čimbenici koji pogoršavaju kršenje fizičkog razvoja kod patuljastog rasta mogu biti neadekvatna prehrana, neuravnotežena u smislu esencijalnih sastojaka (nedostatak proteina) i mikroelemenata (nedostatak cinka), te nepovoljni uvjeti okoline, kao i razne kronične bolesti, poput glomerulonefritisa, kod kojeg azotemija utječe na aktivnost jetrenih receptora ili izravno utječe na metabolizam jetrenih stanica, uzrokujući smanjenje sinteze somatomedina, ili ciroza jetre, kada je stvaranje somatomedina poremećeno.
Patogeneza
Kod većine pacijenata s patuljastim rastom hipofize, promjene nisu ograničene samo na patologiju lučenja somatotropnog hormona i osjetljivost na njega, već se protežu i na druge tropne hormone hipofize, što uzrokuje različite kombinacije endokrinih i metaboličkih poremećaja.
Kod izoliranog nedostatka somatotropnog hormona, morfološke promjene u hipofizi su slabo proučene. U proučavanim slučajevima, patološki poremećaji su rijetko pronađeni (kraniofaringiom ili hiperostoza kranijalnih kostiju). Kod ove vrste patuljastog rasta može se uočiti kongenitalna nerazvijenost peptidergičnih stanica ili defekt u neurotransmiterskom sustavu u hipotalamusu. U takvim slučajevima, patuljasti rast se može kombinirati s displazijom ili hipoplazijom vidnih živaca. Intraselarne ciste, tumori hipofize i hipotalamusa dovode do nedostatka STH, uzrokujući kompresiju tkiva hipofize, posebno somatotrofa.
Patuljasti rast karakterizira stanjivanje kostiju, uglavnom zbog kortikalnog sloja, usporena diferencijacija i osifikacija kostura. Unutarnji organi su hipoplastični, ponekad atrofični, a mišići slabo razvijeni.
Simptomi patuljastost
Oštro zaostajanje u rastu i fizičkom razvoju glavne su manifestacije patuljastog rasta hipofize. Pacijenti se rađaju s normalnom tjelesnom težinom i duljinom te počinju zaostajati u rastu od 2. do 4. godine života.
Prije pojave aktivnog liječenja nanizma, patuljcima su se smatrali oni s visinom manjom od 120 cm za žene i 130 cm za muškarce. Trenutno se visina patuljka razlikuje za najmanje 2-3 sigma odstupanja od prosječne tablične norme za određeni spol, dob ili populaciju. Postoji i metoda za grafičku procjenu visine na temelju Gaussove krivulje distribucije. U ovom slučaju, patuljci po visini uključuju se u skupinu koja uključuje minimalni broj jedinki u odgovarajućoj populaciji s najvećim zaostajanjem od prosječne norme rasta.
Patuljasti rast hipofize karakterizira ne samo mala apsolutna veličina tijela, već i mala godišnja dinamika rasta i fizičkog razvoja. Građa tijela je proporcionalna, ali proporcije tijela pacijenata tipične su za dječju dob. Koža je blijeda, često sa žućkastim nijansom, suha, što je posljedica apsolutne ili relativne insuficijencije štitnjače, ponekad se opaža cijanoza - "mramoriranje" kože. Kod neliječenih pacijenata rano se pojavljuje staračka i naborana koža (geroderma). To je zbog insuficijencije anaboličkog djelovanja STH i spore promjene staničnih generacija.
Kosa na glavi može biti normalna ili suha, tanka, lomljiva; tipične su duge trepavice. Sekundarni rast kose često je odsutan. Veličina sella turcica kod većine pacijenata s patuljastim rastom (70-75%) nije promijenjena, ali sella često zadržava djetinjast oblik "stojećeg ovala", ima širok "juvenilni" naslon, sinus sfenoidne kosti zaostaje u smislu pneumatizacije. Međutim, postoje pacijenti s povećanom sella turcica, što je znak tumora; s područjima kalcifikacije na njezinoj pozadini ili u području ulaza (s kraniofaringiomom, rezidualnim posljedicama neuroinfekcije) ili njezinim smanjenjem (znakovi nerazvijenosti, mala veličina hipofize). Opažaju se simptomi intrakranijalne hipertenzije: stanjivanje kostiju lubanjskog svoda, povećan vaskularni uzorak, prisutnost otisaka prstiju itd. Najvažniji znak patuljastog rasta hipofize je kašnjenje u vremenu diferencijacije i osifikacije kostura. Značajke zubnog sustava također su usko povezane s diferencijacijom kostura: primjećuje se kasna zamjena mliječnih zuba. Najveće kašnjenje u razvoju koštanog sustava opaženo je kod pacijenata s patuljastim rastom sa spolnom insuficijencijom i hipotireozom.
Genitalije većine pacijenata su teško nerazvijene, iako su malformacije rijetke. Kriptorhizam smo uočili kod 5,8% muških pacijenata. Seksualnu insuficijenciju prati nerazvijenost sekundarnih spolnih karakteristika i smanjena seksualna želja, izostanak menstruacije. Normalan spontani spolni razvoj uočava se samo kod pacijenata s izoliranim nedostatkom hormona rasta i kod nekih pacijenata s cerebralnim patuljastim rastom.
Insuficijencija štitnjače prilično je čest simptom patuljastog rasta. Treba napomenuti da vanjske manifestacije hipotireoze ne odražavaju uvijek pravo funkcionalno stanje štitnjače. To je zbog relativne hipotireoze zbog kršenja prijelaza tiroksina (T4 ) u trijodtironin (T3 ) i stvaranja neaktivnog (reverzibilnog) T3 , što je karakteristično za somatotropnu insuficijenciju.
Adrenokortikotropna funkcija kod patuljastog rasta hipofize smanjuje se rjeđe i u manjoj mjeri od spolnih i tireostimulirajućih funkcija, te kod većine pacijenata ne zahtijeva posebnu korekciju.
U većini slučajeva intelekt nije oštećen. Susreću se emocionalne promjene u obliku mentalnog infantilizma; kod starijih pacijenata bez intelektualnog oštećenja ponekad se opažaju reaktivne neuroze.
Kod organske cerebralne patologije, posebno tumorske prirode, može se javiti patuljasti rast sa simptomima dijabetesa insipidusa, bitemporalne hemianopsije i intelektualnih teškoća.
Proučavanje razvoja bioelektrične aktivnosti mozga u bolesnika bez organskih simptoma središnjeg živčanog sustava pokazalo je da njihov EEG karakteriziraju značajke nezrelosti, dugotrajno očuvanje visokog "djetinjastog" EEG napona; neujednačenost alfa ritma u amplitudi i frekvenciji; nagli porast sadržaja sporih θ- i δ-ritmova, posebno u frontalnim i središnjim odvodima; jasna reakcija na hiperventilaciju; pomak raspona EEG ritmova nakon ritmova svjetlosne stimulacije prema niskim frekvencijama (dokaz smanjenja funkcionalne pokretljivosti živčanih struktura mozga). Otkriveno je da je kod starijih bolesnika nezrela priroda električne aktivnosti mozga posljedica spolne nerazvijenosti, a kod bolesnika svih dobnih skupina - hipotireoza.
Metabolizam ugljikohidrata kod pacijenata s patuljastim rastom karakterizira tendencija smanjenja razine glukoze u krvi natašte, povećanje tijekom fizičkog napora, nedostatak endogenog inzulina, povećana osjetljivost na egzogeni inzulin s čestim razvojem hipoglikemijskih stanja. Potonje se uglavnom objašnjava nedovoljnom razinom kontrainsularnih hormona u tijelu pacijenata.
Unutarnji organi pokazuju splanhnomikriju, tj. smanjenje njihove veličine. Nisu opisane funkcionalne promjene unutarnjih organa specifične za patuljasti rast. Često se opaža arterijska hipotenzija sa smanjenim sistoličkim i dijastoličkim tlakom te smanjenom amplitudom pulsa. Srčani zvukovi su prigušeni, čuju se funkcionalni šumovi različite tematike zbog trofičkih promjena u miokardu i autonomnih poremećaja. EKG karakterizira niska voltaža (osobito u prisutnosti hipotireoze), sinusna bradikardija ili bradiaritmija; PCG pokazuje smanjenje amplitude tonova, dodatnih tonova i funkcionalnih šumova. Podaci oksigemometrije ukazuju na hipoksemiju (početnu i tijekom fizičkog napora) i dug kisika. Stariji pacijenti ponekad razviju hipertenziju.
Dijagnostika patuljastost
Dijagnoza i diferencijalna dijagnoza patuljastog rasta temelji se na anamnetičkim podacima i sveobuhvatnom kliničkom, radiološkom, laboratorijskom i hormonskom pregledu. Osim apsolutne veličine tijela, za procjenu rasta pacijenata određuje se deficit rasta - razlika između visine pacijenta i njegove prosječne norme za odgovarajući spol i dob; dob rasta - usklađenost visine pacijenta s određenim standardima; pokazatelj normaliziranog odstupanja
I = M - Mcp / δ, gdje je M visina pacijenta, Mcp je prosječna normalna visina za određeni spol i dob, δ je kvadratno odstupanje od Mcp; I manje od 3 tipično je za nanizam, I više od 3 tipično je za gigantizam. Ovaj pokazatelj može se koristiti za procjenu dinamike razvoja.
Rendgenski pregled pacijenata s patuljastim rastom otkriva znakove intrakranijalne hipertenzije, rezidualne učinke neuroinfekcije, kalcifikacije i kraniosinostoze. Proučavanje veličine, oblika i strukture sella turcica smatra se neizravnim pokazateljem koji karakterizira veličinu hipofize. Jedna od najvažnijih manifestacija patološkog zaostajanja u rastu je kršenje diferencijacije kostura. Za procjenu stupnja zrelosti kostura određuje se koštana (radiografska) dob, koja odgovara diferencijaciji koštanog tkiva; nedostatak osifikacije je stupanj zaostajanja osifikacije od norme (u godinama), koeficijent osifikacije je kvocijent dijeljenja koštane dobi s kronološkim i drugim parametrima.
Suvremena dijagnostika patuljastog rasta nemoguća je bez proučavanja lučenja somatotropnog hormona, njegove bazalne razine, cirkadijalnog ritma i oslobađanja pri stimulaciji. Većinu pacijenata s patuljastim rastom hipofize karakterizira smanjeni sadržaj somatotropnog hormona u krvnom serumu. Kada se određuje radioimunološkom metodom, on se (prema različitim autorima) kreće od (0,87±0,09) do (1,50±0,64) ng/ml, s prosječnom normom od (3,81±0,29) ng/ml. Proučavanje dnevnih (cirkadijalnih) ritmova lučenja somatotropnog hormona pokazalo je da je njegova razina kod zdravih osoba maksimalna tijekom prva 2 sata sna i između 4 i 6 sati ujutro. Kod patuljastog rasta, sadržaj somatotropnog hormona je također smanjen tijekom tih sati.
Za proučavanje rezervi somatotropne funkcije koriste se različiti stimulansi, ispitujući sadržaj somatotropnog hormona prije i nakon njihove primjene. Krv za istraživanje uzima se svakih 30 minuta tijekom 2-3 sata. Oslobađanje somatotropnog hormona nakon stimulacije smatra se normalnim barem do 7-10 ng/ml, ponekad doseže 20-40 ng/ml. Ako nema reakcije u jednom od uzoraka, provode se ponovljeni testovi s drugim stimulansima. Nedostatak somatotropnog hormona smatra se dokazanim u odsutnosti oslobađanja somatotropnog hormona u 2-3 različita uzorka.
Najčešće korišteni stimulirajući testovi su: intravenskom primjenom 0,1 U (0,75-1,5 U) inzulina na 1 kg tjelesne težine pacijenta i postizanjem hipoglikemije (smanjenje razine glukoze u krvi za 50% u usporedbi s početnom razinom), serumski somatotropni hormon određuje se prema gornjoj shemi. Ako se razvije teška hipoglikemija, test se prekida, a pacijentu se intravenozno daje glukoza. Ovo je najčešća, klasična dijagnostička metoda.
TRH u dozi od 200-500 mcg intravenozno. Učinkovito identificira hormonske rezerve, ne uzrokuje komplikacije. U kombinaciji s inzulinskim testom omogućuje procjenu stupnja oštećenja hipotalamičko-hipofiznog sustava. Pozitivna reakcija na TRH u odsutnosti inzulinske hipoglikemije ukazuje na neoštećenost hipofize i oštećenje na hipotalamičkoj razini, negativne reakcije na TRH i hipoglikemija ukazuju na oštećenje same hipofize.
TRH, LH-RH u dozi od 300 mcg intravenozno je sličan prethodnom.
Ljudski SGH je sintetski analog biološki aktivnog spoja izoliranog iz tumora gušterače. Trenutno postoje 3 vrste sintetskog SGH: s 29, 40 i 44 aminokiselinska ostatka. Koristi se intravenozno u dozama od 1 do 3 μg/kg tjelesne težine pacijenta. Oslobađanje STH opaža se 15-20 minuta nakon primjene, test je učinkovitiji od drugih u otkrivanju rezervi endogenog hormona rasta. Pozitivna SGH reakcija ukazuje na hipotalamičku razinu oštećenja somatotropne funkcije i intaktnu hipofizu; s aminokiselinama (L-arginin monoklorid, ornitin, triptofan, glicin, leucin) intravenozno u dozi od 0,25-0,5 g na 1 kg tjelesne težine pacijenta. Učinkovit za proučavanje rezervi SGH. Može izazvati alergijske reakcije.
L-dopa oralno u dozi od 250-500 mcg. Učinkovito, pacijenti ga dobro podnose.
Također se koriste testovi s glukagonom, brom ergokriptinom (parlodel), lizin vazopresinom, klonidinom i doziranim biciklističkim ergometrijskim opterećenjem.
Proučavanje stanja somatotropne funkcije potrebno je ne samo za dijagnozu patuljastog rasta, već i za opravdan izbor metode terapije, budući da je liječenje somatotropinom racionalno samo u slučaju insuficijencije endogenog hormona rasta.
Za dijagnozu oblika patuljastog rasta vrlo je važno proučiti sadržaj inzulinu sličnih faktora rasta, odnosno somatomedina (posebno IGF-1, odnosno somatomedina C) - medijatora djelovanja somatotropnog hormona na razini tkiva. Poznato je da je sadržaj somatomedina C kod patuljastog rasta smanjen, a kod akromegalije - povećan u usporedbi s normom. Oblik patuljastog rasta koji opisuje Laron je vrsta bolesti s normalnom proizvodnjom STH, ali s kršenjem stvaranja IGF-1 i IGF-II. Liječenje takvih pacijenata somatotropinom je uzaludno.
Neizravni pokazatelji somatotropne funkcije hipofize su aktivnost alkalne fosfataze i sadržaj anorganskog fosfora u serumu. U hiposomatotropnim stanjima ovi su pokazatelji smanjeni. U panhipopituitarnom obliku patuljastog rasta smanjena je sekrecija gonadotropina, često TSH, što je popraćeno odgovarajućim smanjenjem funkcija spolnih žlijezda (nedostatak androgena ili estrogena), štitnjače (smanjenje razine T3 , T4 , joda vezanog za proteine - PBI, nakupljanje 131I od strane štitnjače) i nadbubrežnih žlijezda (smanjenje količine kortizola i 17-OCS u plazmi, izlučivanje 17-KC i 17-OCS u urinu, limfocitoza).
Sve vrste hipofiznog (hipotalamo-hipofiznog) genetskog patuljastog rasta karakteriziraju se ponovljenim oboljevanjem djece u obitelji s nasljeđivanjem autosomno recesivnim (češće) ili autosomno dominantnim tipom, zaostajanjem u rastu i fizičkom razvoju od 2-4 godine s kašnjenjem od najmanje 2-3° od prosječnih normi rasta za određeni spol, dob, populaciju, s niskom spontanom godišnjom dinamikom rasta, odgođenom osifikacijom. Uz nisku razinu somatotropnog hormona (u 2-3 stimulirajuća testa ispod 7 ng/ml), terapija somatotropnim hormonom je vrlo učinkovita (daje povećanje visine od najmanje 7 cm godišnje). Uz normalnu ili visoku razinu somatotropnog hormona (s njegovom biološkom neaktivnošću), osjetljivost na hormon može se sačuvati. Ne opažaju se promjene u inteligenciji.
Kod genetskog patuljastog rasta s neosjetljivošću tkiva na somatotropni hormon, klinička slika je slična izoliranom nedostatku hormona rasta, ali terapija somatotropinom je neučinkovita. U ovoj skupini mogu se razlikovati sljedeći glavni oblici prema razini IRF-a: s normalnim sadržajem (defekt IRF receptora) i smanjenim - patuljasti rast tipa Laron (nedostatak IRF-1 i IRF-II) i tip koji se nalazi kod afričkih pigmeja (nedostatak IRF-1).
Cerebralni patuljasti rast karakteriziraju izolirane bolesti u obitelji povezane s intrauterinim ili postnatalnim oštećenjem središnjeg živčanog sustava, uz prisutnost očitih organskih promjena u središnjem živčanom sustavu, često u kombinaciji s patologijom vidnog organa, prisutnošću dijabetesa insipidusa, očuvanjem gonadotropnih funkcija i promjenama u inteligenciji.
Neke vrste gonadalne disgeneze i ageneze popraćene su izraženim niskim rastom, posebno Shereshevsky-Turnerov sindrom i "Turneroidni" (mozaični) oblik sindroma testikularne disgeneze. Citogenetske studije (spolni kromatin, kariotip) pomažu u diferencijalnoj dijagnozi, otkrivajući kromosomske defekte, kao i karakteristične defekte somatskog i spolnog razvoja, normalne ili povišene razine endogenog somatotropnog hormona i neosjetljivost na liječenje somatotropinom.
Među endokrinim poremećajima koji se javljaju kod niskog rasta, treba izdvojiti primarni hipotireoidizam, uzrokovan kongenitalnom hipoplazijom ili aplazijom štitnjače, njezinom distopijom, enzimskim defektima u biosintezi hormona štitnjače, ranim autoimunim oštećenjem štitnjače. U svim tim stanjima dominiraju znakovi hipotireoze s visokom razinom TSH, smanjenjem T4 i T3 u serumu . Kod miksedema autoimune geneze u krvi se otkrivaju antitijela na tireoglobulin, mikrosomalne i nuklearne frakcije tkiva štitnjače, a razina somatotropnog hormona je normalna ili smanjena. Klinički učinak može se postići kompenzacijom samo hipotireoze.
Nizak rast prati preuranjeni spolni razvoj i adrenogenitalni sindrom zbog ranog zatvaranja zona rasta; Itsenko-Cushingova bolest, koja se javlja u djetinjstvu zbog inhibitornog učinka glukokortikoida na lučenje somatotropnog hormona i njihovog kataboličkog učinka; Mauriacov sindrom - nizak rast i infantilizam pacijenata s teškim inzulin-ovisnim dijabetesom melitusom.
Patuljasti rast hipofize treba razlikovati od somatogenog zastoja u fizičkom razvoju uzrokovanog kroničnim metaboličkim poremećajima (kod bolesti jetre, bubrega, gastrointestinalnog trakta), kroničnom hipoksijom (kod bolesti kardiovaskularnog i respiratornog sustava, kod anemije); sa sistemskim bolestima mišićno-koštanog sustava (hondrodistrofija, nesavršena osteogeneza, egzostoza) itd.
Funkcionalno (konstitucijsko) zaostajanje u rastu ponekad se opaža s kasnim početkom puberteta kod naizgled zdravih adolescenata; otkrili smo da je prvenstveno povezano s prolaznom insuficijencijom gonadotropne aktivnosti. Izlučivanje somatotropnog hormona obično nije poremećeno ili je blago smanjeno. Stimulacija gonadotropina može ubrzati i spolni razvoj i rast.
Nizak rast obiteljske prirode treba smatrati varijantom fiziološkog razvoja.
Što treba ispitati?
Kako ispitati?
Koji su testovi potrebni?
Tko se može obratiti?
Liječenje patuljastost
Liječenje patuljastog rasta je dugotrajan proces. To prisiljava liječnika da rasporedi sredstva koja utječu na rast tijekom vremena kako bi se postigao najveći klinički učinak, uz poštivanje 2 osnovna načela:
- maksimalno približavanje razvoja izazvanog tretmanom fiziološkim uvjetima;
- štedeći epifizne zone rasta.
Dugogodišnje iskustvo u liječenju patuljastog rasta omogućuje nam da sljedeći plan etapne terapije smatramo prikladnim. Dijagnoza patuljastog rasta kod odraslih pacijenata obično ne izaziva sumnje. Kod male djece, ako je klinička slika nejasna, potrebno je dijagnostičko razdoblje: 6-12 mjeseci pod promatranjem bez hormonske terapije. Tijekom tog vremena propisuje se složeno opće jačanje tijela; adekvatna prehrana s povećanjem sadržaja životinjskih proteina, povrća i voća u prehrani, vitamina A i D, pripravaka kalcija i fosfora. Odsutnost dovoljnih promjena u rastu i fizičkom razvoju u tom kontekstu i otkrivanje endokrinih poremećaja tijekom pregleda osnova su za početak hormonske terapije.
Glavna vrsta patogenetske terapije za patuljasti rast hipofize je primjena ljudskog hormona rasta, budući da pojava većine slučajeva patuljastog rasta nesumnjivo ovisi o jednom ili drugom obliku njegovog nedostatka. Zbog specifičnosti vrste ovog hormona, samo je ljudski i primatski somatotropin aktivan za ljude. Lijek izoliran iz hipofize ljudi koji su umrli od neinfektivnih i neneoplastičnih bolesti široko se koristi u klinici. Ljudski somatotropin dobiva se bakterijskom sintezom pomoću Escherichia coli genetskim inženjeringom. Ljudski somatotropin se također sintetizira kemijski, ali je izuzetno skup i praktički se ne koristi u klinici. Za liječenje somatotropinom odabiru se pacijenti s dokazanim nedostatkom endogenog hormona rasta, s diferencijacijom skeleta koja ne prelazi razinu tipičnu za 13-14 godina. Nema dobnih ograničenja za liječenje.
Minimalne učinkovite doze koje se mogu koristiti u prvom razdoblju liječenja su 0,03-0,06 mg/kg tjelesne težine. Najučinkovitije doze su 2-4 mg 3 puta tjedno. Povećanje pojedinačne doze na 10 mg nije bilo popraćeno odgovarajućim povećanjem učinka rasta, ali je uzrokovalo brzo stvaranje antitijela na somatotropin.
U našoj zemlji, rad na proučavanju ljudskog hormona rasta provodi se od 1960. godine. Testirana su dva režima liječenja: kontinuirani i intermitentni s ciklusima od 2-3 mjeseca i istim intervalima između njih. Prosječni porast visine pacijenata tijekom 1. godine liječenja bio je 9,52±0,39 cm, porast tjelesne težine bio je 4,4±0,14 kg. Kod dugotrajnog kontinuiranog liječenja, prosječni porast visine bio je 0,82 cm/mjesečno, tjelesne težine - 0,38 kg/mjesečno; kod intermitentnog - 0,75 cm/mjesečno odnosno 0,4 kg/mjesečno. Kontinuirano liječenje osiguralo je brži porast visine s naglim smanjenjem učinka nakon 1-1,5 godina, dok je kod intermitentnog liječenja učinkovitost održana 3-4 godine, što nam omogućuje da režim liječenja u ciklusu smatramo prikladnijim. Određivanje razine IGF-I (somatomedina C) može poslužiti kao pouzdan pokazatelj osjetljivosti pacijenta na liječenje somatotropinima. Povećanje sadržaja IGF-I nakon uvođenja somatotropnog hormona omogućuje predviđanje pozitivnog učinka terapije. Važna prednost liječenja somatotropinom je odsutnost ubrzanja osifikacije skeleta na njegovoj pozadini.
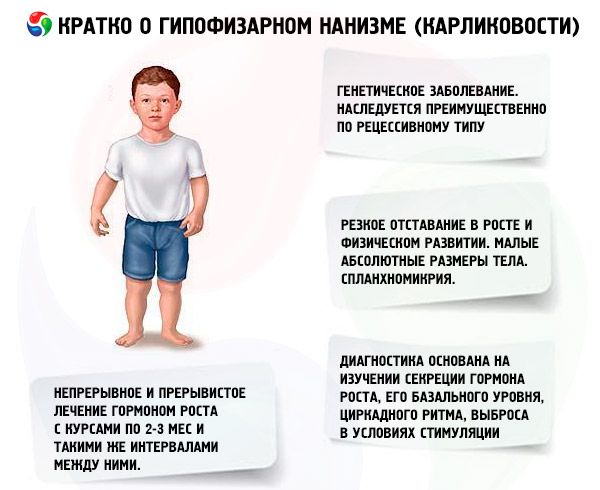
Najvažnije sredstvo liječenja patuljastog rasta je primjena anaboličkih steroida, koji potiču rast pojačavanjem sinteze proteina i povećanjem razine endogenog somatotropnog hormona. Liječenje se provodi nekoliko godina, uz postupnu zamjenu nekih lijekova drugima, od manje aktivnih do aktivnijih spojeva. Promjena anaboličkih lijekova indicirana je kada se učinak rasta smanji nakon 2-3 godine, što dovodi do dodatnog povećanja rasta. Liječenje se provodi u kurama (razdoblje odmora treba biti polovica razdoblja liječenja). U slučaju ovisnosti, indicirane su i dulje pauze (do 4-6 mjeseci). Istovremeno se propisuje samo jedan od anaboličkih steroida. Kombiniranje 2 ili više lijekova nije prikladno, jer to ne pojačava njihove metaboličke i učinke na rast. Potonje prvenstveno ovisi o dobi pacijenata i stupnju diferencijacije skeletnih kostiju na početku liječenja. Najbolji učinak opažen je kod pacijenata mlađih od 16-18 godina s osifikacijom skeleta koja ne prelazi razinu karakterističnu za 14-godišnjaka. Preporučljivo je započeti liječenje odmah nakon dijagnoze, obično u dobi od 5-7 godina. Prije liječenja potrebno je izbjegavati propisivanje gonadotropina i spolnih hormona koji, iako potiču rast, istovremeno ubrzavaju diferencijaciju kostura. Princip doziranja anaboličkih steroida je od minimalnih učinkovitih doza do postupno povećavajućih. Preporučene doze najčešćih lijekova: nerobol (metandrostenol, dianabol) - 0,1-0,15 mg na 1 kg tjelesne težine dnevno oralno; nerobolil (durabolin) - 1 mg na 1 kg tjelesne težine mjesečno intramuskularno, mjesečna doza se primjenjuje u 2-3 doze, odnosno nakon 15 ili 10 dana; retabolil (deka-durabolin) - 1 mg na 1 kg tjelesne težine jednom mjesečno intramuskularno. Prekoračenje navedenih doza može dovesti do androgenizacije. U fiziološkim dozama ovi spojevi ne utječu značajno na stanje genitalija i diferencijaciju skeletnih kostiju, što im omogućuje dugotrajnu primjenu kod pacijenata oba spola. Djevojke bi trebale biti pod nadzorom ginekologa, jer u slučaju predoziranja ili povećane individualne osjetljivosti, neke pacijentice mogu razviti znakove virilizacije, koji se brzo povlače nakon prekida liječenja. Oralni lijekovi metilirani do etiliranih na 17. položaju ponekad mogu uzrokovati kolestatski učinak, stoga kod bolesti jetre treba dati prednost parenteralnim anaboličkim spojevima ili oralne lijekove kombinirati s kolereticima. Vrlo rijetko liječenje anaboličkim steroidima može uzrokovati alergijske reakcije (svrbež, osip). U nedostatku komplikacija, anabolički steroidi se koriste sve dok se opaža učinak rasta (do 16-18 godina, a ponekad i dulje). Liječenje se provodi uz pozadinu opće terapije jačanja.
Ako pacijenti imaju znakove hipotireoze, lijekovi za štitnjaču (tiroksin, tireoidin, tireotom) propisuju se istovremeno u individualno odabranim dozama.
U liječenju dječaka sljedeći korak je primjena humanog korionskog gonadotropina. Ovaj lijek se koristi najranije u 15-16. godini, a često i u kasnijoj dobi radi stimulacije Leydigovih stanica, što ubrzava i spolni razvoj i rast (zbog anaboličke aktivnosti vlastitih androgena). Doze od 1000 do 1500 IU koriste se 1-2 puta tjedno intramuskularno u 2-mjesečnim kurama ne više od 2-3 puta godišnje. Ako je učinak nepotpun, liječenje humanim korionskim gonadotropinom kod dječaka u dobi od 16 godina i starijih izmjenjuje se s primjenom malih doza androgena (metiltestosteron u dozi od 5-10 mg/dan sublingvalno).
Djevojke starije od 16 godina mogu započeti liječenje malim dozama estrogena, simulirajući normalan spolni ciklus. Liječenje se provodi 3 tjedna svakog mjeseca, nakon čega slijedi pauza. U 2. fazi ciklusa, od 3. tjedna, može se propisati korionski gonadotropin u dozi od 1000-1500 IU 3-5 puta tjedno ili lijekovi s gestagenim učinkom (pregnin, progesteron).
Završna faza liječenja (nakon zatvaranja zona rasta) je stalna primjena terapijskih doza spolnih hormona koje odgovaraju spolu pacijenta, kako bi se u potpunosti razvili genitalije, sekundarne spolne karakteristike, osigurali libido i spolna potencija. Kombinirani estrogensko-progestagenski pripravci (non-ovlon, bisekurin, infekundin, rigevidon) prikladni su za liječenje pacijentica, a androgeni pripravci s produljenim oslobađanjem (testenat, sustanon-250, omnadren-250) prikladni su za liječenje muških pacijenata.
Provodi se opći tretman jačanja (režim, proteinsko-povrćna prehrana, vitaminska terapija, biostimulansi). Indicirana je upotreba cinkovih pripravaka, u čijoj mehanizmu djelovanja glavnu ulogu igra povećanje aktivnosti IGF-1 (inzulinu sličan faktor rasta I).
U prisutnosti organske patologije središnjeg živčanog sustava primjenjuje se protuupalna, resorptivna i dehidracijska terapija. Ciljana sustavna terapija daje ohrabrujući učinak. Kao rezultat dugotrajnog etapnog liječenja, 148 (80,4%) od 175 pacijenata s patuljastim rastom oba spola uspjelo je postići visinu preko 130 cm, 92 (52,5%) - preko 140 cm, a 32 (18,3%) - 150-160 cm ili više. Istovremeno, 37 pacijenata (21,2%) povećalo je svoju visinu za 30 cm, 107 (61,1%) za 31-50 cm, a 31 (17,7%) za 51-60 cm ili više.
Prognoza
Prognoza ovisi o obliku patuljastog rasta. Kod genetskih tipova patuljastog rasta prognoza za život je povoljna. U prisutnosti tumora hipofize i organskog oštećenja središnjeg živčanog sustava, određena je dinamikom razvoja glavnog patološkog procesa. Suvremene metode terapije značajno su povećale fizičke sposobnosti i radnu sposobnost pacijenata te produžile njihov životni vijek. Tijekom razdoblja aktivnog liječenja, pacijente treba pregledati liječnik svaka 2-3 mjeseca, a uz terapiju održavanja - svakih 6-12 mjeseci.
Zapošljavanje pacijenata koje odgovara njihovim intelektualnim i fizičkim sposobnostima od presudne je važnosti za njihovu socijalnu adaptaciju.
Preporučljivo je odabrati profesije koje nisu povezane s teškim fizičkim naporom, ali vam omogućuju demonstraciju intelektualnih sposobnosti, sposobnosti preciznog rada i jezika.


 [
[