Medicinski stručnjak članka
Nove publikacije
Mitralna stenoza
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
Mitralna stenoza je suženje mitralnog otvora koje sprječava protok krvi iz lijevog atrija u lijevu klijetku. Najčešći uzrok je reumatska groznica. Simptomi su isti kao i kod zatajenja srca. Uvodni ton i dijastolički šum objektivno se određuju. Dijagnoza se postavlja fizikalnim pregledom i ehokardiografijom. Prognoza je povoljna. Liječenje mitralne stenoze lijekovima uključuje diuretike, beta-blokatore ili blokatore kalcijevih kanala koji snižavaju broj otkucaja srca i antikoagulanse. Kirurško liječenje težih slučajeva mitralne stenoze sastoji se od balonske valvulotomije, komisurotomije ili zamjene zaliska.
Epidemiologija
Mitralna stenoza gotovo uvijek je posljedica akutne reumatske groznice. Incidencija značajno varira: u razvijenim zemljama opaža se 1-2 slučaja na 100 000 stanovnika, dok se u zemljama u razvoju (na primjer, u Indiji) reumatski defekti mitralne valvule opažaju u 100-150 slučajeva na 100 000 stanovnika.
Uzroci mitralna stenoza
Mitralna stenoza gotovo je uvijek posljedica akutne reumatske groznice (RF). Izolirana, "čista" mitralna stenoza javlja se u 40% slučajeva kod svih pacijenata s reumatskom bolešću srca; u drugim slučajevima kombinirana je s insuficijencijom i oštećenjem drugih zalistaka. Rijetki uzroci mitralne stenoze uključuju reumatske bolesti (reumatoidni artritis, sistemski eritemski lupus) i kalcifikaciju mitralnog prstena.
Patogeneza
Kod reumatske mitralne stenoze dolazi do zbijanja, fibroze i kalcifikacije valvula, fuzije duž komisura s čestim zahvaćanjem akorda. Normalno, površina mitralnog otvora je 4-6 cm 2, a tlak u lijevom atriju ne prelazi 5 mm Hg. Kada se lijevi atrioventrikularni otvor suzi na 2,5 cm 2, nastaje prepreka normalnom protoku krvi iz lijevog atrija u lijevu klijetku i gradijent tlaka u zalistku počinje rasti. Kao rezultat toga, tlak u lijevom atriju raste na 20-25 mm Hg. Rezultirajući gradijent tlaka između lijevog atrija i lijeve klijetke potiče kretanje krvi kroz suženi otvor.

Kako stenoza napreduje, gradijent transmitralnog tlaka se povećava, što pomaže u održavanju dijastoličkog protoka krvi kroz zalistak. Prema Gorlinovoj formuli, površina mitralne valvule (5MC) određena je vrijednostima transmitralnog gradijenta (MG) i mitralnog protoka krvi (MBF):
BMK - MK/37.7 • ∆DM
Glavna hemodinamska posljedica defekata mitralne valvule je zagušenje u plućnoj cirkulaciji (PK). Umjerenim porastom tlaka u lijevom atriju (ne više od 25-30 mm Hg) otežan je protok krvi u PK. Tlak u plućnim venama raste i prenosi se kroz kapilare u plućnu arteriju, što rezultira razvojem venske (ili pasivne) plućne hipertenzije. Povećanjem tlaka u lijevom atriju za više od 25-30 mm Hg povećava se rizik od rupture plućnih kapilara i razvoja alveolarnog plućnog edema. Kako bi se spriječile ove komplikacije, dolazi do zaštitnog refleksnog spazma plućnih arteriola. Kao rezultat toga, protok krvi u stanične kapilare iz desne klijetke se smanjuje, ali tlak u plućnoj arteriji naglo raste (razvija se arterijska ili aktivna plućna hipertenzija).
U ranim fazama bolesti, tlak u plućnoj arteriji raste samo tijekom fizičkog ili emocionalnog stresa, kada bi se protok krvi u ICC trebao povećati. Kasne faze bolesti karakteriziraju visoke vrijednosti tlaka u plućnoj arteriji čak i u mirovanju te još veći porast pod stresom. Dugotrajno postojanje plućne hipertenzije prati razvoj proliferativnih i sklerotičnih procesa u stijenci arteriola ICC, koji postupno obliteriraju. Unatoč činjenici da se pojava arterijske plućne hipertenzije može smatrati kompenzacijskim mehanizmom, zbog smanjenja kapilarnog protoka krvi, difuzijski kapacitet pluća također naglo pada, posebno pod stresom, tj. aktivira se mehanizam progresije plućne hipertenzije zbog hipoksemije. Alveolarna hipoksija uzrokuje plućnu vazokonstrikciju izravnim i neizravnim mehanizmima. Izravni učinak hipoksije povezan je s depolarizacijom glatkih mišićnih stanica krvnih žila (posredovanom promjenom funkcije kalijevih kanala u staničnim membranama) i njihovom kontrakcijom. Neizravni mehanizam uključuje djelovanje endogenih medijatora (poput leukotriena, histamina, serotonina, angiotenzina II i kateholamina) na krvožilnu stijenku. Kronična hipoksemija dovodi do endotelne disfunkcije, koju prati smanjenje proizvodnje endogenih relaksirajućih faktora, uključujući prostaciklin, prostaglandin E2 i dušikov oksid. Dugotrajna endotelna disfunkcija dovodi do obliteracije plućnih žila i oštećenja endotela, što pak dovodi do povećanog zgrušavanja krvi, proliferacije stanica glatkih mišića s tendencijom stvaranja tromba in situ i povećanog rizika od trombotičkih komplikacija s razvojem naknadne kronične posttrombotske plućne hipertenzije.
Uzroci plućne hipertenzije kod defekata mitralne valvule, uključujući mitralnu stenozu, su:
- pasivni prijenos tlaka iz lijevog atrija u plućni venski sustav;
- spazam plućnih arteriola kao odgovor na povećani tlak u plućnim venama;
- oticanje stijenki malih plućnih žila;
- obliteracija plućnih krvnih žila s oštećenjem endotela.
Mehanizam progresije mitralne stenoze do danas ostaje nejasan. Brojni autori smatraju glavnim faktorom trenutni valvulitis (često subklinički), dok drugi vodeću ulogu pripisuju traumatizaciji struktura zalistaka turbulentnim protokom krvi s trombotičnim masama taloženim na zalistcima, što je temelj sužavanja mitralnog otvora.
Simptomi mitralna stenoza
Simptomi mitralne stenoze slabo koreliraju s težinom bolesti, budući da u većini slučajeva patologija sporo napreduje, a pacijenti smanjuju svoju aktivnost, a da to ne primjećuju. Mnogi pacijenti nemaju kliničke manifestacije sve do trudnoće ili razvoja atrijske fibrilacije. Početni simptomi su obično simptomi zatajenja srca (dispneja pri naporu, ortopneja, paroksizmalna noćna dispneja, umor). Obično se pojavljuju 15-40 godina nakon epizode reumatske groznice, ali u zemljama u razvoju simptomi se mogu pojaviti čak i kod djece. Paroksizmalna ili perzistentna atrijska fibrilacija pogoršava postojeću dijastoličku disfunkciju, uzrokujući plućni edem i akutnu dispneju ako je ventrikularna frekvencija slabo kontrolirana.
Atrijalna fibrilacija može se manifestirati i palpitacijama; u 15% pacijenata koji ne primaju antikoagulanse, to uzrokuje sistemsku emboliju s ishemijom udova ili moždanim udarom.
Manje uobičajeni simptomi uključuju hemoptizu zbog rupture malih plućnih žila i plućni edem (osobito tijekom trudnoće kada se povećava volumen krvi); disfoniju zbog kompresije lijevog rekurentnog laringealnog živca povećanim lijevim atrijem ili plućnom arterijom (Ortnerov sindrom); simptome plućne arterijske hipertenzije i zatajenja desne klijetke.
Prvi simptomi mitralne stenoze
S površinom mitralnog otvora >1,5 cm2 , simptomi mogu biti odsutni, ali povećanje transmitralnog protoka krvi ili smanjenje vremena dijastoličkog punjenja dovode do naglog porasta tlaka u lijevom atriju i pojave simptoma. Čimbenici koji izazivaju dekompenzaciju: fizički napor, emocionalni stres, fibrilacija atrija, trudnoća.
Prvi simptom mitralne stenoze (u otprilike 20% slučajeva) može biti embolijski događaj, najčešće moždani udar s razvojem perzistentnog neurološkog deficita u 30-40% pacijenata. Trećina tromboembolija razvija se unutar 1 mjeseca nakon razvoja atrijske fibrilacije, dvije trećine - unutar prve godine. Izvor embolije obično su trombi smješteni u lijevom atriju, posebno u njegovom dodatku. Osim moždanih udara, moguće su embolije slezene, bubrega i perifernih arterija.
U sinusnom ritmu, rizik od embolije određen je:
- dob;
- tromboza lijevog atrija;
- područje mitralnog otvora;
- istodobna aortna insuficijencija.
U slučaju trajne atrijske fibrilacije, rizik od embolije značajno se povećava, posebno ako pacijent ima slične komplikacije u anamnezi. Spontano pojačanje kontrasta lijevog atrija tijekom transezofagealne ehokardiografije također se smatra faktorom rizika za sistemsku emboliju.
S porastom tlaka u ICC-u (osobito u fazi pasivne plućne hipertenzije) pojavljuju se pritužbe na kratkoću daha tijekom fizičkog napora. Kako stenoza napreduje, kratkoća daha se javlja i pri manjim opterećenjima. Treba imati na umu da pritužbe na kratkoću daha mogu biti odsutne čak i kod nesumnjive plućne hipertenzije, budući da pacijent može voditi sjedilački način života ili podsvjesno ograničavati dnevnu tjelesnu aktivnost. Paroksizmalna noćna dispneja nastaje kao posljedica stagnacije krvi u ICC-u kada pacijent leži kao manifestacija intersticijskog plućnog edema i naglog porasta krvnog tlaka u žilama ICC-a. Zbog porasta tlaka u plućnim kapilarama i izlučivanja plazme i eritrocita u lumen alveola, može se razviti hemoptiza.
Pacijenti se često žale na povećan umor, palpitacije i nepravilne otkucaje srca. Može se primijetiti prolazna promuklost glasa (Ortnerov sindrom). Ovaj sindrom nastaje kao posljedica kompresije rekurentnog živca povećanim lijevim atrijem.
Pacijenti s mitralnom stenozom često osjećaju bolove u prsima koji nalikuju angini. Najvjerojatniji uzroci su plućna hipertenzija i hipertrofija desne klijetke.
U teškoj dekompenzaciji mogu se uočiti facies mitralis (plavičasto-ružičasto rumenilo na obrazima koje je povezano sa smanjenom ejekcijskom frakcijom, sistemskom vazokonstrikcijom i zatajenjem desne strane srca), epigastrična pulsacija i znakovi zatajenja desne klijetke srca.

 [ 21 ]
[ 21 ]
Inspekcija i auskultacija
Inspekcijom i palpacijom mogu se otkriti različiti I (S1) i II (S2) srčani tonovi. S1 se najbolje palpira na vrhu srca, a S2 na gornjem lijevom sternalnom rubu. Plućna komponenta S3 (P) odgovorna je za impuls i rezultat je plućne arterijske hipertenzije. Vidljiva pulsacija desne komore, palpirana na lijevom sternalnom rubu, može pratiti distenziju jugularnih vena ako postoji plućna arterijska hipertenzija i razvije se dijastolička disfunkcija desne klijetke.
Apikalni impuls kod mitralne stenoze najčešće je normalan ili smanjen, što odražava normalnu funkciju lijeve klijetke i smanjenje njezina volumena. Palpabilan 1. ton u prekordijalnom području ukazuje na očuvanu pokretljivost prednjeg listića mitralnog zaliska. U položaju na fawn-side može se palpirati dijastolički tremor. S razvojem plućne hipertenzije, srčani impuls se primjećuje uz desni rub sternuma.
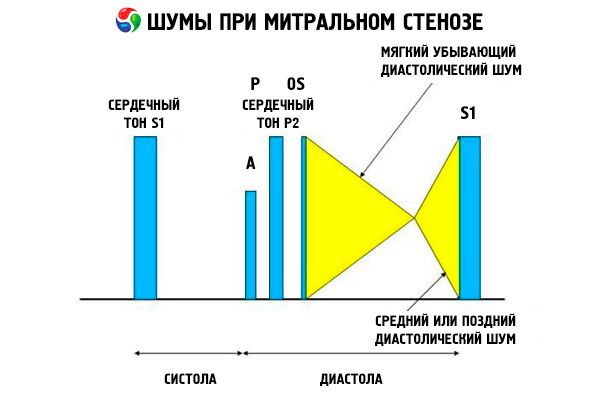
Auskultatorna slika mitralne stenoze je prilično karakteristična i uključuje sljedeće znakove:
- pojačani (pljeskajući) 1. ton, čiji se intenzitet smanjuje s napredovanjem stenoze;
- ton otvaranja mitralne valvule nakon drugog tona, koji nestaje s kalcifikacijom valvule;
- dijastolički šum s maksimumom na vrhu (mezodijastolički, presistolički, pandijastolički), koji se mora slušati u lijevom bočnom položaju.
Auskultacija otkriva glasan S 1 uzrokovan naglim zatvaranjem kuspusa stenotičnog mitralnog zaliska, poput "napuhavanja" jedra; ovaj se fenomen najbolje čuje na vrhu. Često se čuje i rascijepljeni S s povećanim P zbog plućne arterijske hipertenzije. Najistaknutiji je rani dijastolički škljocaj kuspusa koji se otvaraju u lijevu klijetku (LV), koji je najglasniji na lijevom donjem sternalnom rubu. Prati ga tihi, crescendo-tutnjavi dijastolički šum, koji se najbolje čuje stetoskopom u obliku lijevka na vrhu srca (ili preko palpabilnog apikalnog impulsa) na kraju izdisaja kada pacijent leži na lijevom boku. Zvuk otvaranja može biti tih ili odsutan ako je mitralni zalistak sklerotičan, fibrotičan ili zadebljan. Klik se pomiče bliže P (povećavajući trajanje šuma) kako se povećava težina mitralne stenoze i povećava tlak u lijevom atriju. Dijastolički šum se pojačava Valsalvinim manevrom (kada krv teče u lijevi atrij), nakon vježbanja te čučnjem i drhtanjem ruku. Može biti manje izražen ako povećana desna klijetka pomiče lijevu klijetku posteriorno i kada drugi poremećaji (plućna arterijska hipertenzija, bolest desnostrane klijetke, fibrilacija atrija s brzim ventrikularnim ritmom) smanjuju protok krvi kroz mitralni zalistak. Presistoličko povećanje posljedica je sužavanja otvora mitralne valvule tijekom kontrakcije lijeve klijetke, što se također javlja kod fibrilacije atrija, ali samo na kraju kratke dijastole, kada je tlak u lijevom atriju još uvijek visok.
Sljedeći dijastolički šumovi mogu biti povezani sa šumom mitralne stenoze:
- Graham Stillov šum (tihi, dekrescendo dijastolički šum koji se najbolje čuje na lijevom sternalnom rubu i uzrokovan je regurgitacijom plućne valvule zbog teške plućne hipertenzije);
- Austin-Flintov šum (srednji do kasni dijastolički šum koji se čuje na vrhu srca i uzrokovan je učinkom aortnog regurgitantnog protoka na listiće mitralne valvule) kada reumatski karditis zahvaća mitralnu i aortnu valvulu.
Poremećaji koji uzrokuju dijastolne šumove koji oponašaju šum mitralne stenoze uključuju mitralnu regurgitaciju (zbog velikog protoka kroz mitralni otvor), aortnu regurgitaciju (uzrokuje Austin-Flintov šum) i atrijski miksom (koji uzrokuje šum čija se glasnoća i položaj obično mijenjaju sa svakim otkucajem srca).
Mitralna stenoza može uzrokovati simptome plućne bolesti srca. Klasični znak facies mitralis (crvenilo boje šljive u području malarne kosti) javlja se samo kada je srčana funkcija smanjena, a plućna hipertenzija teška. Uzroci facies mitralis uključuju proširene kožne žile i kroničnu hipoksemiju.
Ponekad su prvi simptomi mitralne stenoze manifestacije embolijskog moždanog udara ili endokarditisa. Potonji se rijetko javlja kod mitralne stenoze koja nije praćena mitralnom regurgitacijom.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Kliničke manifestacije plućne hipertenzije kod mitralne stenoze
Prvi simptomi plućne hipertenzije su nespecifični, što znatno otežava njezinu ranu dijagnozu.
Dispneja je uzrokovana i prisutnošću plućne hipertenzije i nemogućnošću srca da poveća minutni volumen srca tijekom vježbanja. Dispneja je obično inspiratorne prirode, nepostojana je na početku bolesti i javlja se samo tijekom umjerenog tjelesnog napora, zatim, kako se tlak u plućnoj arteriji povećava, pojavljuje se tijekom minimalnog tjelesnog napora i može biti prisutna u mirovanju. Kod visoke plućne hipertenzije može se pojaviti suhi kašalj. Treba imati na umu da pacijenti mogu podsvjesno ograničiti tjelesnu aktivnost, prilagođavajući se određenom načinu života, pa su pritužbe na dispneju ponekad odsutne čak i kod nedvojbene plućne hipertenzije.
Slabost, povećan umor - uzroci ovih tegoba mogu biti fiksni srčani minutni volumen (količina krvi izbačena u aortu ne povećava se kao odgovor na fizički napor), povećani plućni vaskularni otpor, kao i smanjena perfuzija perifernih organa i skeletnih mišića zbog oštećene periferne cirkulacije.
Vrtoglavica i nesvjestica uzrokovane su hipoksičnom encefalopatijom i obično ih izaziva fizički napor.
Uporna bol iza sternuma i lijevo od nje uzrokovana je prekomjernim istezanjem plućne arterije, kao i nedovoljnom opskrbom krvlju hipertrofiranog miokarda (relativna koronarna insuficijencija).
Palpitacije srca i nepravilni otkucaji srca. Ovi simptomi povezani su s čestom pojavom fibrilacije atrija.
Hemoptiza nastaje kao posljedica rupture plućno-bronhijalnih anastomoza pod utjecajem visoke venske plućne hipertenzije, a može biti i posljedica povećanog tlaka u plućnim kapilarama i curenja plazme i eritrocita u lumen alveola. Hemoptiza može biti i simptom plućne embolije i plućnog infarkta.
Za karakterizaciju težine plućne hipertenzije koristi se funkcionalna klasifikacija koju je predložila WHO za pacijente s cirkulatornim zatajenjem:
- klasa I - pacijenti s plućnom hipertenzijom, ali bez ograničenja tjelesne aktivnosti. Normalna tjelesna aktivnost ne uzrokuje kratkoću daha, slabost, bol u prsima, vrtoglavicu;
- klasa II - pacijenti s plućnom hipertenzijom, što dovodi do određenog smanjenja tjelesne aktivnosti. U mirovanju se osjećaju ugodno, ali normalnu tjelesnu aktivnost prati pojava kratkoće daha, slabosti, bolova u prsima, vrtoglavice;
- klasa III - pacijenti s plućnom hipertenzijom, što dovodi do značajnog ograničenja tjelesne aktivnosti. U mirovanju se osjećaju ugodno, ali blaga tjelesna aktivnost uzrokuje kratkoću daha, slabost, bol u prsima, vrtoglavicu;
- klasa IV - pacijenti s plućnom hipertenzijom koji ne mogu obavljati nikakvu tjelesnu aktivnost bez navedenih simptoma. Kratkoća daha ili slabost ponekad su prisutni čak i u mirovanju, nelagoda se povećava s minimalnom tjelesnom aktivnošću.
Gdje boli?
Obrasci
Mitralna stenoza klasificira se prema težini (ažuriranje smjernica ACC/AHA/ASE 2003 za kliničku primjenu ehokardiografije).
Klasifikacija mitralne stenoze po stupnju
Stupanj stenoze |
Površina mitralnog otvora, cm2 |
Transmitralni gradijent, mmHg |
Sistolički tlak u plućnoj arteriji, mm Hg |
Lako |
>1,5 |
<5 |
<30 |
Umjereno |
1,0-1,5 |
5-10 |
30-50 |
Teško |
<1 0 |
>10 |
>50 |
Kod mitralne stenoze, listići mitralne valvule postaju zadebljani i nepokretni, a mitralni otvor se sužava zbog spajanja komisura. Najčešći uzrok je reumatska groznica, iako se većina pacijenata ne sjeća da su imali bolest. Rjeđi uzroci uključuju kongenitalnu mitralnu stenozu, infektivni endokarditis, sistemski eritematozni lupus, atrijski miksom, reumatoidni artritis i maligni karcinoidni sindrom s desno-lijevim atrijskim šantom. Mitralna regurgitacija (MR) može koegzistirati s mitralnom stenozom ako se valvula ne zatvori u potpunosti. Mnogi pacijenti s mitralnom stenozom zbog reumatske groznice također imaju aortnu regurgitaciju.
Normalna površina otvora mitralne valvule iznosi 4–6 cm² . Površina od 1–2 cm² ukazuje na umjerenu do tešku mitralnu stenozu i često uzrokuje kliničke simptome tijekom vježbanja. Površina < 1 cm² predstavlja kritičnu stenozu i može uzrokovati simptome u mirovanju. Veličina i tlak lijevog atrija progresivno se povećavaju kako bi se kompenzirala mitralna stenoza. Tlak u plućnim venama i kapilarama također se povećava i može uzrokovati sekundarnu plućnu hipertenziju, što dovodi do zatajenja desne klijetke te trikuspidalne i plućne regurgitacije. Brzina napredovanja patologije varira.
Patologija zalistaka s dilatacijom lijevog atrija predisponira razvoj atrijske fibrilacije (AF) i tromboembolije.
Dijagnostika mitralna stenoza
Preliminarna dijagnoza postavlja se klinički i potvrđuje ehokardiografijom. Dvodimenzionalna ehokardiografija pruža informacije o stupnju kalcifikacije zalistaka, veličini lijevog atrija i stenozi. Doppler ehokardiografija pruža informacije o transvalvularnom gradijentu i tlaku u plućnoj arteriji. Transezofagealna ehokardiografija može se koristiti za otkrivanje ili isključivanje malih tromba u lijevom atriju, posebno u lijevom atrijskom ušku, koji se često ne mogu otkriti transtorakalnim pregledom.
Radiografija prsnog koša obično pokazuje sužavanje lijevog srčanog ruba zbog proširenog lijevog atrijskog uška. Glavni dio plućne arterije može biti vidljiv; promjer silazne desne plućne arterije prelazi 16 mm ako je plućna hipertenzija teška. Plućne vene gornjih režnjeva mogu biti proširene jer su vene donjih režnjeva komprimirane, što uzrokuje kongestiju gornjeg režnja. Dvostruka sjena proširenog lijevog atrija može se vidjeti duž desnog srčanog obrisa. Horizontalne linije u donjim stražnjim plućnim poljima (Kerleyjeve linije) ukazuju na intersticijski edem povezan s visokim tlakom u lijevom atriju.
Kateterizacija srca propisuje se samo za preoperativno otkrivanje koronarne bolesti srca: moguće je procijeniti povećanje lijevog atrija, tlak u plućnim arterijama i područje ventila.
EKG pacijenta karakterizira pojava P-mitralnog (širokog, s PQ zarezom), odstupanje električne osi srca udesno, posebno s razvojem plućne hipertenzije, kao i hipertrofija desne (s izoliranom mitralnom stenozom) i lijeve (s kombinacijom s mitralnom insuficijencijom) ventrikula.
Ozbiljnost stenoze procjenjuje se Doppler ultrazvukom. Srednji gradijent transmitralnog tlaka i površina mitralne valvule mogu se prilično precizno odrediti korištenjem tehnologije kontinuiranog vala. Od velike je važnosti procjena stupnja plućne hipertenzije, kao i istodobne mitralne i aortne regurgitacije.
Dodatne informacije mogu se dobiti testom opterećenja (stres ehokardiografija) sa snimanjem transmitralnog i trikuspidalnog protoka krvi. Ako je površina mitralne valvule < 1,5 cm2 , a gradijent tlaka > 50 mmHg (nakon stresa), treba razmotriti balonsku mitralnu valvuloplastiku.
Osim toga, spontani ehokontrast tijekom transezofagealne ehokardiografije neovisni je prediktor embolijskih komplikacija u bolesnika s mitralnom stenozom.
Transezofagealna ehokardiografija omogućuje razjašnjenje prisutnosti ili odsutnosti tromba u lijevom atriju, razjašnjenje stupnja mitralne regurgitacije kod planirane balonske mitralne valvuloplastike. Osim toga, transezofagealni pregled omogućuje točnu procjenu stanja ventilskog aparata i težine promjena u subvalvularnim strukturama, kao i procjenu vjerojatnosti restenoze.
Kateterizacija srca i glavnih krvnih žila provodi se kada se planira kirurška intervencija, a podaci neinvazivnog testiranja ne daju konačan rezultat. Izravno mjerenje tlaka u lijevom atriju i lijevoj klijetki zahtijeva transseptalnu kateterizaciju, što je povezano s neopravdanim rizikom. Neizravna metoda za mjerenje tlaka u lijevom atriju je tlak u plućnoj arteriji.
Što treba ispitati?
Diferencijalna dijagnoza
Pažljivim pregledom, dijagnoza bolesti mitralne valvule obično je izvan svake sumnje.
Mitralna stenoza se također razlikuje od miksoma lijevog atrija, drugih mana zalistaka (mitralna insuficijencija, trikuspidalna stenoza), defekta atrijskog septuma, stenoze plućnih vena i kongenitalne mitralne stenoze.

 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Primjeri formulacije dijagnoze
- Reumatska bolest srca. Kombinirana bolest mitralne valvule s pretežnom stenozom lijevog atrioventrikularnog otvora III. stupnja. Atrijalna fibrilacija, trajni oblik, tahisistola. Umjerena plućna hipertenzija. NK PB stadij, III FC.
- Reumatska bolest srca. Kombinirani defekt mitralne valvule. Zamjena mitralne valvule (Medinzh - 23) od DD/MM/GG. NK stadij IIA, II FC.
Tko se može obratiti?
Liječenje mitralna stenoza
Glavni ciljevi liječenja pacijenata s mitralnom stenozom su poboljšanje prognoze i povećanje životnog vijeka te ublažavanje simptoma bolesti.
Asimptomatskim pacijentima preporučuje se ograničavanje intenzivne tjelesne aktivnosti. U slučajevima dekompenzacije i kroničnog zatajenja srca preporučuje se ograničenje unosa natrija u hrani.
Liječenje mitralne stenoze lijekovima
Terapija lijekovima može se koristiti za kontrolu simptoma mitralne stenoze, na primjer u pripremi za operaciju. Diuretici smanjuju tlak u lijevom atriju i ublažavaju simptome povezane s mitralnom stenozom. Međutim, diuretike treba koristiti s oprezom jer mogu smanjiti minutni volumen srca. Beta-blokatori i blokatori kalcijevih kanala (verapamil i diltiazem) smanjuju broj otkucaja srca u mirovanju i tijekom vježbanja, poboljšavajući punjenje lijeve klijetke produljenjem dijastole. Ovi lijekovi mogu ublažiti simptome povezane s tjelesnom aktivnošću i posebno su indicirani kod sinusne tahikardije i fibrilacije atrija.
Atrijalna fibrilacija je česta komplikacija mitralne stenoze, posebno kod starijih osoba. Rizik od tromboembolije u prisutnosti atrijske fibrilacije značajno se povećava (10-godišnje preživljavanje je 25% pacijenata u usporedbi s 46% kod pacijenata sa sinusnim ritmom).
Indicirani su indirektni antikoagulansi (varfarin, početna doza 2,5-5,0 mg, pod kontrolom INR-a);
- svi pacijenti s mitralnom stenozom kompliciranom atrijskom fibrilacijom (paroksizmalni, perzistentni ili trajni oblik);
- pacijenti s anamnezom embolijskih događaja, čak i s očuvanim sinusnim ritmom;
- pacijenti s trombom u lijevom atriju;
- pacijenti s teškom mitralnom stenozom i oni pacijenti čija je veličina lijevog atrija >55 mm.
Liječenje se provodi pod kontrolom INR-a, čije su ciljne razine od 2 do 3. Ako pacijent razvije embolijske komplikacije unatoč antikoagulantnoj terapiji, preporučuje se dodavanje acetilsalicilne kiseline u dozi od 75-100 mg/dan (alternative su dipiridamol ili klopidogrel). Treba napomenuti da randomizirana kontrolirana ispitivanja primjene antikoagulanata u bolesnika s mitralnom stenozom nisu provedena; preporuke se temelje na ekstrapolaciji podataka dobivenih u kohortama bolesnika s atrijskom fibrilacijom.
Budući da razvoj atrijske fibrilacije u bolesnika s mitralnom stenozom prati dekompenzacija, liječenje usmjereno na usporavanje ventrikularnog ritma od primarne je važnosti. Kao što je već spomenuto, beta-blokatori, verapamil ili diltiazem mogu biti lijekovi izbora. Digoksin se također može koristiti, ali njegov uski terapijski interval i lošija sposobnost sprječavanja ubrzanja srčanog ritma tijekom vježbanja ograničavaju njegovu upotrebu u usporedbi s beta-blokatorima. Električna kardioverzija također je ograničene upotrebe kod perzistentne atrijske fibrilacije, budući da je bez kirurškog liječenja atrijske fibrilacije vjerojatnost relapsa vrlo visoka.
Kirurško liječenje mitralne stenoze
Glavna metoda liječenja mitralne stenoze je kirurška, budući da danas ne postoji liječenje lijekovima koje može usporiti napredovanje stenoze.
Pacijentima s težim simptomima ili dokazima plućne arterijske hipertenzije potrebna je valvulotomija, komisurotomija ili zamjena valvule.
Postupak izbora je perkutana balonska mitralna valvuloplastika. Ovo je glavna metoda kirurškog liječenja mitralne stenoze. Osim toga, koriste se otvorena komisurotomija i zamjena mitralne valvule.
Perkutana balonska valvulotomija je preferirana tehnika za mlađe pacijente, starije pacijente koji ne mogu podnijeti invazivnije postupke i pacijente bez značajne valvularne kalcifikacije, subvalvularne deformacije, tromba u lijevom atriju ili značajne mitralne regurgitacije. U ovom postupku, pod ehokardiografskim nadzorom, balon se provlači kroz atrijski septum iz desnog u lijevi atrij i napuhuje kako bi se odvojili spojeni listići mitralne valvule. Ishodi su usporedivi s onima kod invazivnijih postupaka. Komplikacije su rijetke i uključuju mitralnu regurgitaciju, emboliju, perforaciju lijeve klijetke i defekt atrijskog septuma, koji će vjerojatno perzistirati ako je razlika u međuklijetničkom tlaku velika.
Perkutana balonska mitralna valvuloplastika indicirana je za sljedeće skupine pacijenata s površinom mitralnog otvora manjom od 1,5 cm2:
- dekompenzirani pacijenti s povoljnim karakteristikama za perkutanu mitralnu valvuloplastiku (klasa I, razina dokaza B);
- dekompenzirani pacijenti s kontraindikacijama za kirurško liječenje ili visokim kirurškim rizikom (klasa I, razina dokaza! IC);
- u slučaju planirane primarne kirurške korekcije defekta u bolesnika s neodgovarajućom morfologijom valvule, ali sa zadovoljavajućim kliničkim karakteristikama (klasa IIa, razina dokaza C);
- „asimptomatski“ pacijenti s odgovarajućim morfološkim i kliničkim karakteristikama, visokim rizikom od tromboembolijskih komplikacija ili visokim rizikom od dekompenzacije hemodinamskih parametara;
- s anamnezom embolijskih komplikacija (klasa IIa, razina dokaza C);
- s fenomenom spontanog eho kontrasta u lijevom atriju (klasa IIa, razina dokaza C);
- s trajnom ili paroksizmalnom atrijskom fibrilacijom (klasa IIa, razina dokaza C);
- sa sistoličkim tlakom u plućnoj arteriji većim od 50 mmHg (klasa IIa, razina dokaza C);
- kada su potrebni veći nekardijalni kirurški zahvati (klasa IIa, razina dokaza C);
- u slučaju planiranja trudnoće (klasa IIa, razina dokaza C).
Prikladne karakteristike za perkutanu mitralnu valvuloplastiku su odsutnost sljedećih značajki:
- klinički: starija dob, komisurotomija u anamnezi, zatajenje srca funkcionalne klase IV, fibrilacija atrija, teška plućna hipertenzija;
- Morfološki: kalcifikacija mitralne valvule bilo kojeg stupnja, procijenjena fluorografijom, vrlo mala površina mitralne valvule, teška trikuspidalna regurgitacija.
Pacijenti s teškom subvalvularnom bolešću, valvularnom kalcifikacijom ili trombima u lijevom atriju mogu biti kandidati za komisurotomiju, u kojoj se spojeni listići mitralne valvule odvajaju pomoću dilatatora koji se provodi kroz lijevi atrij i lijevu klijetku (zatvorena komisurotomija) ili ručno (otvorena komisurotomija). Oba postupka zahtijevaju torakotomiju. Izbor ovisi o kirurškoj situaciji i stupnju fibroze i kalcifikacije.
Plastična operacija mitralne valvule (otvorena komisurotomija) ili zamjena izvodi se za sljedeće indikacije klase I.
U prisutnosti zatajenja srca III-IV FC i umjerene ili teške mitralne stenoze u slučajevima kada:
- mitralna balonska valvuloplastika se ne može izvesti;
- Mitralna balonska valvuloplastika je kontraindicirana zbog tromba u lijevom atriju unatoč primjeni antikoagulansa ili zbog istodobne umjerene ili teške mitralne regurgitacije;
- Morfologija zaliska nije prikladna za mitralnu balonsku valvuloplastiku.
Kod umjerene do teške mitralne stenoze i istodobne umjerene do teške mitralne regurgitacije (zamjena zaliska je indicirana ako popravak zaliska nije moguć).
Zamjena mitralne valvule je krajnja opcija. Propisuje se pacijentima s površinom mitralne valvule < 1,5 cm2 , umjerenim do teškim simptomima i patologijom valvule (npr. fibrozom) koja sprječava upotrebu drugih metoda.
Zamjena mitralne valvule preporučuje se (indikacije klase IIa) kod teške mitralne stenoze i teške plućne hipertenzije (sistolički tlak u plućnoj arteriji iznad 60 mm Hg), simptoma zatajenja srca klase I-II, osim ako se ne predlaže mitralna balonska valvuloplastika ili zamjena mitralne valvule. Pacijente s mitralnom stenozom koji nemaju simptome dekompenzacije treba pregledavati jednom godišnje. Pregled uključuje prikupljanje tegoba, anamnezu, pregled, rendgensku snimku prsnog koša i EKG. Ako se stanje pacijenta promijenilo u prethodnom razdoblju ili rezultati prethodnog pregleda ukazuju na tešku mitralnu stenozu, indicirana je ehokardiografija. U svim ostalim slučajevima godišnja ehokardiografija nije potrebna. Ako se pacijent žali na palpitacije, preporučuje se 24-satno (Holter) praćenje EKG-a kako bi se otkrili paroksizmi fibrilacije atrija.
Tijekom trudnoće, pacijentice s blagom do umjerenom stenozom mogu primati samo liječenje lijekovima. Primjena diuretika i beta-blokatora je sigurna. Ako je potrebno antikoagulantno liječenje, pacijenticama se propisuju injekcije heparina, budući da je varfarin kontraindiciran.
Prevencija
Najvažnije pitanje taktike daljnjeg liječenja pacijenata s mitralnom stenozom je sprječavanje recidiva reumatske groznice lijekovima penicilina s produljenim oslobađanjem koji se propisuju doživotno, kao i svim pacijentima nakon kirurške korekcije defekta (uključujući i za sprječavanje infektivnog endokarditisa). Benzatin benzilpenicilin se propisuje u dozi od 2,4 milijuna U za odrasle i 1,2 milijuna U za djecu intramuskularno jednom mjesečno.
Svim pacijentima s mitralnom stenozom indicirana je sekundarna prevencija recidiva reumatske groznice. Osim toga, svim pacijentima je indicirana prevencija infektivnog endokarditisa.
Asimptomatskim pacijentima potrebna je samo profilaksa protiv rekurentne reumatske groznice [npr. intramuskularne injekcije benzilpenicilina (sterilna natrijeva sol penicilina G) 1,2 milijuna jedinica svaka 3 ili 4 tjedna] do dobi od 25-30 godina i profilaksa endokarditisa prije rizičnih postupaka.
Prognoza
Prirodni tijek mitralne stenoze varira, ali vrijeme između pojave simptoma i teškog invaliditeta je otprilike 7 do 9 godina. Ishod liječenja ovisi o dobi pacijenta, funkcionalnom statusu, plućnoj arterijskoj hipertenziji i stupnju atrijske fibrilacije. Rezultati valvulotomije i komisurotomije su ekvivalentni, pri čemu obje metode obnavljaju funkciju zaliska u 95% pacijenata. Međutim, funkcija se s vremenom pogoršava kod većine pacijenata, a mnogi zahtijevaju ponovljeni postupak. Čimbenici rizika za smrt uključuju atrijsku fibrilaciju i plućnu hipertenziju. Uzrok smrti je obično zatajenje srca ili plućna ili cerebrovaskularna embolija.
Mitralna stenoza obično sporo napreduje i ima dugo razdoblje kompenzacije. Više od 80% pacijenata preživi 10 godina bez simptoma ili umjerenih znakova kongestivnog zatajenja srca (I-II FC prema NUHA). Desetogodišnja stopa preživljavanja dekompenziranih i neoperiranih pacijenata značajno je lošija i ne prelazi 15%. S razvojem teške plućne hipertenzije prosječno razdoblje preživljavanja ne prelazi 3 godine.
 [ 74 ]
[ 74 ]

