Medicinski stručnjak članka
Nove publikacije
Mantouxov test
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
Indikacije za Mantoux test
U slučaju masovne tuberkulinske dijagnostike, Mantoux test s 2 TE provodi se svoj djeci i adolescentima cijepljenima BCG-om, bez obzira na prethodni rezultat, jednom godišnje. Dijete prvi Mantoux test prima u dobi od 12 mjeseci. Za djecu koja nisu cijepljena BCG-om, Mantoux test se provodi od 6 mjeseci jednom svakih šest mjeseci dok dijete ne primi BCG cijepljenje, a zatim prema općeprihvaćenoj metodi jednom godišnje.
Mantoux test može se koristiti i za individualnu tuberkulinsku dijagnostiku. Provodi se u uvjetima dječje poliklinike, somatskih i zaraznih bolnica za diferencijalnu dijagnostiku tuberkuloze i drugih bolesti, u prisutnosti kroničnih bolesti s torpidnim, valovitim tijekom, u slučaju neučinkovitosti tradicionalnih metoda liječenja i prisutnosti dodatnih čimbenika rizika za infekciju ili tuberkulozu (kontakt s pacijentom s tuberkulozom, nedostatak cijepljenja protiv tuberkuloze, socijalni čimbenici rizika itd.).
Osim toga, postoje skupine djece i adolescenata koji se podvrgavaju Mantoux testu dva puta godišnje u općoj mreži zdravstvene zaštite:
- pacijenti sa šećernom bolešću, ulkusom želuca i dvanaesnika, bolestima krvi, sistemskim bolestima. HIV-om zaraženi pacijenti koji primaju dugotrajnu hormonsku terapiju (više od 1 mjeseca);
- s kroničnim nespecifičnim bolestima (upala pluća, bronhitis, tonzilitis), subfebrilna temperatura nepoznate etiologije;
- nije cijepljeno protiv tuberkuloze, bez obzira na dob djeteta;
- djeca i adolescenti iz socijalno rizičnih skupina koji se nalaze u ustanovama (skloništima, centrima, prihvatnim centrima) i koji nemaju medicinsku dokumentaciju (pri prijemu u ustanovu, zatim dva puta godišnje tijekom 2 godine).
Prilikom provođenja individualne tuberkulinske dijagnostike određuje se prag osjetljivosti na tuberkulin - najniža koncentracija tuberkulina na koju tijelo reagira pozitivnom reakcijom. Za određivanje praga osjetljivosti na tuberkulin koristi se intradermalni Mantoux test s različitim razrjeđenjima suhog pročišćenog tuberkulina.
Kod djece sa sumnjom na specifično oštećenje oka, kako bi se izbjegla fokalna reakcija, preporučljivo je započeti tuberkulinsku dijagnostiku kožnim ili intradermalnim testovima s 0,01 i 0,1 TE.
Tuberkulinski kožni testovi (flaster, mast) trenutno imaju više povijesnog značaja, koriste se rijetko, češće za dijagnosticiranje tuberkuloze kože ili u slučajevima kada je iz nekog razloga nemoguće koristiti češće kožne i intradermalne tuberkulinske testove. Pirquetov test se također rijetko koristi.
Graduirani kožni test (GST) Grinchara i Karpilovskog provodi se kada je potrebna diferencijalna dijagnostika, kako bi se razjasnila priroda alergije na tuberkulin i procijenio propisani tretman.
Test s potkožnom primjenom tuberkulina indiciran je kada je potrebno utvrditi aktivnost tuberkuloze dišnih organa, kao i za etiološku dijagnozu i određivanje aktivnosti tuberkuloze na ekstrapulmonalnim mjestima.
Postupak Mantoux testa
Tuberkulinska ampula se pažljivo obriše gazom natopljenom 70%-tnim etilnim alkoholom, zatim se grlić ampule zaoštri nožem za otvaranje ampula i odlomi. Tuberkulin se iz ampule skuplja štrcaljkom i iglom, koje se zatim koriste za davanje Mantoux testa. U štrcaljku se uvuče 0,2 ml lijeka (tj. 2 doze), a zatim se otopina ispušta do oznake od 0,1 ml u sterilni pamučni štapić. Neprihvatljivo je ispuštati otopinu u zaštitnu kapicu igle ili u zrak, jer to može dovesti do alergijske reakcije medicinskog osoblja. Nakon otvaranja, tuberkulinska ampula je prikladna za upotrebu najviše 2 sata ako se čuva u aseptičnim uvjetima.
Intradermalni test se provodi samo u proceduralnoj sobi. Pacijent je u sjedećem položaju. Područje kože na unutarnjoj površini srednje trećine podlaktice tretira se 70%-tnom otopinom etilnog alkohola, osuši sterilnom vatom, tuberkulin se ubrizgava strogo intradermalno, za što se igla usmjerava rezom prema gore u gornje slojeve zategnute kože paralelno s njezinom površinom. Nakon umetanja rupice igle u kožu, iz štrcaljke se ubrizgava 0,1 ml otopine tuberkulina (tj. jedna doza). Mjesto ubrizgavanja se ne tretira ponovno alkoholom, budući da je rizik od infekcije mjesta ubrizgavanja nizak (PPD-L sadrži kinizol). Ispravnom tehnikom, u koži se formira papula u obliku "kore limuna" promjera najmanje 7-9 mm bjelkaste boje, koja ubrzo nestaje.
Mantoux test provodi posebno obučena medicinska sestra prema uputama liječnika. Odgovor procjenjuje liječnik ili obučena medicinska sestra nakon 72 sata. Rezultati se unose u sljedeće obrasce za evidenciju: Br. 063/u (kartona cijepljenja). Br. 026/u (medicinski karton djeteta). Br. 112/u (anamneza razvoja djeteta). Bilježi se proizvođač, broj serije, datum isteka tuberkulina, datum testiranja, primjena lijeka u desnu ili lijevu podlakticu i rezultat testa (veličina infiltrata ili papule u milimetrima, u odsutnosti infiltrata - veličina hiperemije).
Uz pravilnu organizaciju, 90-95% dječje i adolescentne populacije administrativnog područja trebalo bi godišnje biti obuhvaćeno tuberkulinskom dijagnostikom. U organiziranim skupinama, masovna tuberkulinska dijagnostika provodi se u ustanovama ili od strane posebno obučenog medicinskog osoblja ili timskom metodom, što je poželjnije. Kod timske metode, dječje klinike formiraju timove - dvije medicinske sestre i liječnik. Za neorganiziranu djecu, Mantoux test se provodi u uvjetima dječje klinike. U ruralnim područjima, tuberkulinsku dijagnostiku provode okružne seoske okružne bolnice i feldšersko-primaljske stanice. Metodološko vodstvo tuberkulinske dijagnostike provodi pedijatar antituberkuloznog dispanzera (ordinacije). U nedostatku antituberkuloznog dispanzera (ordinacije), posao obavlja voditelj dječje ambulante (okružni pedijatar) zajedno s okružnim ftiziologom.
Kao odgovor na uvođenje tuberkulina, u tijelu prethodno senzibilizirane osobe razvija se lokalna, opća i/ili žarišna reakcija.
- Lokalna reakcija nastaje na mjestu primjene tuberkulina i može se manifestirati kao hiperemija, papule, infiltrati, vezikule, bule, limfangitis i nekroza. Lokalna reakcija ima dijagnostičko značenje u slučaju kutane i intradermalne primjene tuberkulina.
- Opća reakcija karakterizirana je općim promjenama u ljudskom tijelu i može se manifestirati u obliku pogoršanja zdravlja, povišene tjelesne temperature, glavobolje, artralgije, promjena u krvnim pretragama (monocitopenija, disproteinemija, blago ubrzanje sedimentacije eritrocita itd.). Opća reakcija najčešće se razvija potkožnom primjenom tuberkulina.
- Fokalna reakcija razvija se kod pacijenata u žarištu specifične lezije - u tuberkuloznim žarištima različitih lokalizacija. Kod plućne tuberkuloze, fokalna reakcija može se manifestirati kao hemoptiza, pojačan kašalj i kataralni simptomi, povećanje količine sputuma, bol u prsima; kod ekstrapulmonalne tuberkuloze - povećanje upalnih promjena u zoni tuberkulozne lezije. Uz kliničke manifestacije, rendgenski pregled može pokazati povećanje perifokalne upale oko tuberkuloznih žarišta. Fokalna reakcija je izraženija kod potkožne primjene tuberkulina.
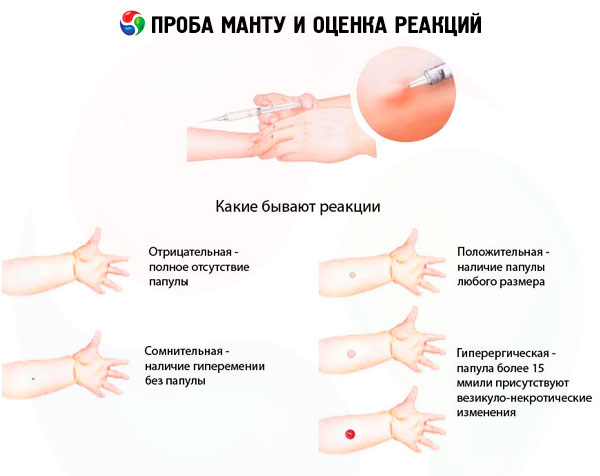
Rezultat Mantoux testa procjenjuje se nakon 72 sata. Promjer papule ili hiperemije u milimetrima mjeri se prozirnim ravnalom. Ravnalo se postavlja okomito na os podlaktice. Za ispravnu interpretaciju rezultata potrebna je ne samo vizualna procjena reakcije, već i palpacija mjesta ubrizgavanja tuberkulina, budući da se kod slabo izražene papule, blago povišene iznad razine kože, a u odsutnosti hiperemije, reakcija može procijeniti kao negativna. Kod hiperemije koja se proteže izvan papule, lagani pritisak palcem na područje reakcije omogućuje vam kratkotrajno uklanjanje hiperemije i mjerenje samo papule.
 [ 3 ]
[ 3 ]
Pirquetov test
Test je kožna primjena suhog pročišćenog tuberkulina razrijeđenog na sadržaj od 100 tisuća TE u 1 ml. Skarifikacija kože se provodi kapanjem ove otopine tuberkulina na kožu. Rezultat se procjenjuje nakon 48-72 sata.
Evaluacija rezultata Mantoux testa
Rezultati testa mogu se procijeniti na sljedeći način:
- negativna reakcija - potpuna odsutnost infiltrata (papule) i hiperemije, dopuštena je prisutnost ubodne reakcije od 0-1 mm;
- upitna reakcija - infiltrat (papula) veličine 2-4 mm ili hiperemija bilo koje veličine bez infiltrata;
- pozitivna reakcija - infiltrat (papula) veličine 5 mm ili više, kao i vezikule, limfangitis i lezije (nekoliko papula bilo koje veličine oko mjesta injekcije tuberkulina):
- slabo pozitivan - veličina papule 5-9 mm:
- srednji intenzitet - veličina papule 10-14 mm;
- izražena - veličina papule 15-16 mm;
- hiperergična - veličina papule 17 mm i više kod djece i adolescenata, 21 mm i više kod odraslih, kao i vezikularno-nekrotične reakcije, limfangitis i ljuštenje, bez obzira na veličinu papule.
U našoj zemlji, cijela dječja populacija podliježe cijepljenju protiv tuberkuloze u određeno vrijeme, prema kalendaru cijepljenja. Nakon uvođenja BCG cjepiva, u tijelu se razvija i DTH, zbog čega reakcije s 2 TE pročišćenog tuberkulina u standardnom razrjeđenju postaju pozitivne - razvija se tzv. postvakcinacijska alergija (PVA). Pojava pozitivne reakcije kao posljedica spontane infekcije tijela smatra se infektivnom alergijom (IA). Proučavanje rezultata Mantoux testova u dinamici u kombinaciji s podacima o vremenu i učestalosti BCG cijepljenja, u pravilu, u velikoj većini slučajeva omogućuje diferencijalnu dijagnostiku između PVA i IA.
Pozitivni rezultati Mantoux testa smatraju se PVA u sljedećim slučajevima:
- pojava pozitivnih i upitnih reakcija na 2 TE tijekom prve 2 godine nakon prethodnog cijepljenja ili revakcinacije s BCG-om;
- Korelacija veličine papule nakon primjene tuberkulina i veličine BCG znaka (ožiljka) nakon cijepljenja; papula do 7 mm odgovara ožiljcima do 9 mm, a papula do 11 mm - ožiljcima većim od 9 mm.
Rezultat Mantoux testa smatra se IA (GRT) u sljedećim slučajevima:
- prijelaz negativne reakcije u pozitivnu, nije povezan s BCG cijepljenjem ili revakcinacijom. - "konverzija" tuberkulinskih testova;
- povećanje veličine papule za 6 mm ili više tijekom jedne godine kod tuberkulin-pozitivne djece i adolescenata;
- postupno, tijekom nekoliko godina, povećanje osjetljivosti na tuberkulin s formiranjem reakcija umjerenog intenziteta ili teških reakcija;
- 5-7 godina nakon cijepljenja ili revakcinacije s BCG-om, perzistentna (3 godine ili više) osjetljivost na tuberkulin na istoj razini bez tendencije blijeđenja - monotona osjetljivost na tuberkulin;
- slabljenje osjetljivosti na tuberkulin nakon prethodne IA (obično kod djece i adolescenata koje je prethodno promatrao ftiziopedijatar i primili su puni tijek preventivnog liječenja).
Na temelju rezultata masovne tuberkulinske dijagnostike u dinamici među djecom i adolescentima razlikuju se sljedeći kontingenti:
- neinficirani - to su djeca i adolescenti koji imaju godišnje negativne rezultate Mantoux testa, kao i adolescenti koji imaju PVA;
- djeca i adolescenti zaraženi bakterijom Mycobacterium tuberculosis.
Za rano otkrivanje tuberkuloze i njezinu pravovremenu prevenciju važno je registrirati trenutak primarne infekcije tijela. To ne uzrokuje poteškoće kada negativne reakcije pređu u pozitivne, a nisu povezane s cijepljenjem ili revakcinom s BCG-om. Takvu djecu i adolescente treba uputiti ftizijatru na pravovremeni pregled i preventivno liječenje. Preventivno specifično liječenje tijekom 3 mjeseca u ranom razdoblju primarne infekcije sprječava razvoj lokalnih oblika tuberkuloze. Danas je udio tuberkuloze kod djece i adolescenata otkrivene u "prekretničkom" razdoblju od 15 do 43,2%.
Dokazan je razvoj tuberkuloze kod djece i adolescenata s porastom osjetljivosti na tuberkulin za 6 mm ili više godišnje. Predloženo je da se takva djeca i adolescenti također profilaktički liječe tijekom 3 mjeseca.
Povećanje osjetljivosti na tuberkulin kod zaraženog djeteta na hiperergiju ukazuje na visok rizik od razvoja lokalne tuberkuloze. Ovi pacijenti također podliježu konzultacijama s ftiziologom s dubinskim pregledom na tuberkulozu i odlukom o imenovanju preventivnog liječenja.
Djeca i adolescenti s monotonim reakcijama na tuberkulin u kombinaciji s dva ili više faktora rizika za razvoj tuberkuloze također podliježu konzultaciji s ftizijatrom s dubinskim pregledom na tuberkulozu.
Ako je teško protumačiti prirodu osjetljivosti na tuberkulin, djeca podliježu prethodnom promatranju u skupini 0 ambulantne registracije uz obvezno provođenje mjera liječenja i prevencije u pedijatrijskom području (hiposenzibilizacija, sanacija žarišta infekcije, dehelmintizacija, postizanje razdoblja remisije kod kroničnih bolesti) pod nadzorom dječjeg ftizijatra. Ponovni pregled u ambulanti provodi se nakon 1-3 mjeseca.
Proučavanje osjetljivosti na tuberkulin kod djece i adolescenata s aktivnim oblicima tuberkuloze, kao i kod zaraženih (na temelju masovne i individualne tuberkulinske dijagnostike u kombinaciji s kliničkim i radiološkim podacima) omogućilo je predlaganje algoritma za praćenje pacijenata ovisno o prirodi osjetljivosti na tuberkulin i prisutnosti čimbenika rizika za tuberkulozu.

