Medicinski stručnjak članka
Nove publikacije
Apsces slezene
Posljednji pregledao: 29.06.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
Stvaranje inkapsulirane šupljine u parenhimu slezene ispunjene gnojnim eksudatom definira se kao apsces slezene (od latinskog abscessus - pustula, apsces).
Epidemiologija
Apsces slezene je rijetka bolest (učestalost joj se kreće od 0,2% do 0,07%); oko 70% slučajeva razvija se kod pacijenata s istodobnim infekcijama; kod infektivnog endokarditisa, kod manje od 2% pacijenata. [ 1 ]
Polimikrobni apscesi čine više od 50% slučajeva, a gljivični apscesi 7% do 25% slučajeva.
Kod odraslih, oko dvije trećine apscesa slezene su solitarni (jednokomorni), a jedna trećina su multipli (višekomorni).
Uzroci apscesa slezene
Apsces slezene, perifernog organa imunološkog sustava i ekstramedularne hematopoeze, nastaje zbog upale njezinih tkiva, a uzroci mogu biti:
- Prisutnost bakterija u krvi - bakterijemija (uzrokovana kroničnim infekcijama različitih sustava i organa, uključujući mokraćni trakt i gastrointestinalni trakt);
- Septički (infektivni) infarkt slezene s poremećajem opskrbe krvlju, što dovodi do ishemije (gladovanja kisikom) dijela tkiva i njihove nekroze;
- Parazitarska infekcija slezene - s infekcijom i gnojenjem ehinokokne ciste slezene (nastaje infekcijom parazitom trakavice Echinococcus granulosus);
- Subakutni infektivni endokarditis streptokoknog ili stafilokoknog podrijetla (apsces je komplikacija kod gotovo 5% pacijenata s bakterijskom upalom unutarnje ovojnice srca);
- Tifus, uzrokovan bakterijom Salmonella typhi;
- Sistemska zoonotska zarazna bolest uzrokovana gram-negativnim bacilima iz porodice Brucellaceae - bruceloza;
- Širenje infekcije iz susjednih trbušnih organa, na primjer, iz upaljene gušterače kod akutnog pankreatitisa (etiološki povezanog s bakterijskom infekcijom ili parazitskom invazijom) ili upale peritonealne membrane gušterače s zahvaćanjem vrata slezene.
Apsces slezene može biti polimikrobni, kao i gljivični, uzrokovan vrstama Candide (najčešće Candida albicans). [ 2 ]
Faktori rizika
Čimbenici koji povećavaju rizik od apscesa slezene su tupa trauma slezene; dijabetes melitus i ekstrapulmonalni oblici tuberkuloze; [ 3 ] autoimuna hemolitička anemija i kronične hemoglobinopatije poput anemije srpastih stanica (sa strukturnim promjenama u crvenim krvnim stanicama); slabljenje imuniteta - imunosupresija [ 4 ] (uključujući HIV); Feltyjev sindrom (oblik reumatoidnog artritisa); amiloidoza; neoplazme i citostatska kemoterapija za rak; upotreba steroida; intravenski lijekovi. [ 5 ]
Patogeneza
Svaki apsces treba promatrati kao obrambeni odgovor tkiva kako bi se spriječilo širenje infekcije.
Infekcije povezane s nastankom apscesa slezene uključuju: gram-pozitivni β-hemolitički Streptococcus pyogenes skupine A; Staphylococcus aureus; Staphylococcus aureus; Pseudomonas aeruginosa (plavi bacil); Escherichia coli (Escherichia coli); Salmonella (salmonella) iz porodice Enterobacteriaceae; [ 6 ] Enterococcus spp; Klebsiella spp; [ 7 ] Proteus spp; Acinetobacter baumannii; Mycobacterium tuberculosis (Mycobacterium tuberculosis); Bacteroides fragilis bacteroides. [ 8 ]
Mikroorganizmi koriste svoje enzime za uništavanje stanica i pokretanje kaskade oksidativnih procesa, što dovodi do lučenja i oslobađanja proinflamatornih citokina. Citokinima izazvana upalna reakcija dovodi do povećanja regionalnog protoka krvi i propusnosti vaskularnog endotela, regrutiranja velikog broja leukocita u zaraženo područje i aktivacije stanica tkivnog imuniteta - mononuklearnih fagocita (makrofaga).
Kao rezultat upalnog procesa nastaje gnojni eksudat koji se sastoji od tekućeg dijela krvi bez formacijskih elemenata - plazme, aktivnih i mrtvih neutrofilnih granulocita (uništavajućih bakterija leukocita-neutrofila), proteina plazme fibrinogena i ostataka neživotnih stanica parenhima slezene koje su pretrpjele nekrozu.
U ovom slučaju, gnoj je zatvoren u kapsulu koju tvore susjedne zdrave stanice kako bi se lokalizirala infekcija i što više ograničilo njezino širenje.
Stručnjaci smatraju da su osobitost patofiziološkog mehanizma nastanka apscesa slezene kod hematogenog širenja bakterijske infekcije početne funkcije njezine crvene pulpe (koja čini oko 80% parenhima) - filtracija krvi od antigena, mikroorganizama i neispravnih ili istrošenih eritrocita. Osim toga, crvena pulpa slezene rezervoar za bijela krvna zrnca, trombocite i monocite. A u slezeni populacija monocita (od kojih se formiraju makrofagi) premašuje njihov ukupan broj u cirkulirajućoj krvi. Stoga se monociti u crvenoj pulpi vrlo brzo mobiliziraju kako bi se nosili s infekcijom.
Simptomi apscesa slezene
Prvi znakovi apscesa slezene su febrilna vrućica (s tjelesnom temperaturom do +38-39 °C) i sve veća opća slabost.
Kliničku sliku nadopunjuje bol u lijevom subkostalnom i rebrasto-vertebralnom području (koja se pojačava disanjem). Prilikom palpacije gornjeg lijevog kvadranta trbušne šupljine, aktivira se mišićna zaštita (napetost mišića), a meka tkiva koja ga prekrivaju su edematozna. [ 9 ]
Komplikacije i posljedice
Apsces slezene uzrokuje komplikacije u obliku: nakupljanja zraka u pleuralnoj šupljini (pneumotoraks); pleuralnog izljeva s lijeve strane; kolapsa plućnog tkiva (atelektaza); stvaranja subdijafragmalnog apscesa ili fistule gušterače; perforacije želuca ili tankog crijeva.
Posljedica spontane rupture kapsule apscesa je ulazak gnojnog eksudata u trbušnu šupljinu s razvojem peritonitisa.
Dijagnostika apscesa slezene
Dijagnoza apscesa slezene smatra se kliničkim izazovom, a instrumentalna dijagnoza - snimanje ultrazvukom slezene i/ili kompjuteriziranom tomografijom te pregledna rendgenska snimka prsnog koša - igra ključnu ulogu. [ 10 ]
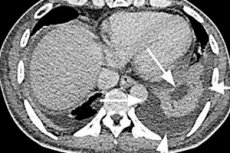
Apsces slezene na ultrazvuku obično pokazuje hipoehogeno područje ili anehogeno područje (tj. bez ehogenosti) i povećanje organa. [ 11 ], [ 12 ]
Pouzdanija metoda je kompjuterizirana tomografija (CT) trbušne šupljine, čija je osjetljivost u dijagnozi apscesa slezene 94-95%. Apsces slezene na CT-u izgleda kao hipodenzna (niske gustoće) zona, što odgovara gnojem ispunjenoj šupljini u parenhimu organa.
Potrebne su opće i biokemijske pretrage krvi, analiza upalnih markera (COE, C-reaktivni protein), bakteriološka hemokultura, Coombsov test (za antieritrocitna antitijela u krvi) itd.
Diferencijalna dijagnoza mora uzeti u obzir vrstu bakterijske infekcije, a također i razlikovati druga stanja koja mogu oponašati apsces: infarkt slezene, hematom, limfangiom i limfogranulomatoza slezene. [ 13 ]
Što treba ispitati?
Tko se može obratiti?
Liječenje apscesa slezene
Svim pacijentima sa spleničnim apscesom potrebna je hospitalizacija. Liječenje se provodi visokim dozama parenteralnih antibiotika širokog spektra (vankomicin, ceftriakson itd.) i transdermalnom aspiracijom gnoja pod ultrazvučnom kontrolom (ako je apsces jednokomorni ili dvokomorni, s dovoljno debelom stijenkom) ili otvorenom (abdominalnom intraperitonealnom) drenažom gnojnog eksudata. [ 14 ] Za više detalja vidi - liječenje apscesa antibioticima
Pacijenti s gljivičnim apscesima liječe se antifungalnim lijekovima (amfotericin B) i glukokortikoidima (kortikosteroidima).
Ako nema odgovora na antibiotike s drenažom, metoda posljednjeg izbora je kirurško liječenje - splenektomija (uklanjanje slezene), koja se kod mnogih pacijenata može izvesti laparoskopski. [ 15 ]
Osim toga, terapija bi trebala biti usmjerena na temeljni uzrok apscesa, poput bakterijskog endokarditisa.
Prevencija
Nemoguće je potpuno izbjeći stvaranje apscesa slezene, ali - kako bi se smanjila njegova vjerojatnost - potrebno je pravovremeno identificirati i liječiti sve zarazne bolesti, kao i ojačati imunološki sustav.
Prognoza
Neotkriveni i neliječeni apsces slezene gotovo je uvijek fatalan; stopa smrtnosti je visoka (više od 70% slučajeva) i varira ovisno o vrsti apscesa i imunološkom statusu pacijenta. Ali uz odgovarajuće liječenje, stopa smrtnosti ne prelazi 1-1,5%. [ 16 ]

