Medicinski stručnjak članka
Nove publikacije
Idiopatska plućna hemosideroza.
Posljednji pregledao: 04.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
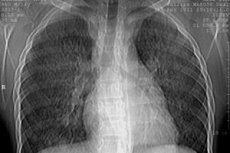
Idiopatska plućna hemosideroza je plućna bolest koju karakteriziraju ponovljena krvarenja u alveole i valoviti recidivni tijek, hipokromna anemija i valoviti recidivni tijek.
Etiologija i patogeneza bolesti nisu dovoljno proučene. Pretpostavlja se da postoji kongenitalni nedostatak elastičnih vlakana malih i srednjih plućnih žila, što dovodi do njihovog širenja, staze krvi i prodiranja eritrocita kroz stijenku žile. Većina istraživača smatra plućnu hemosiderozu imunoalergijskom bolešću. Kao odgovor na senzibilizirajući agens, stvaraju se autoantitijela, razvija se reakcija antigen-antitijelo, za koju su šokni organ pluća, što dovodi do širenja kapilara, staze i dijapedeze eritrocita u plućno tkivo s taloženjem hemosiderina u njemu.
Uzroci idiopatska plućna hemosideroza.
Uzrok nije poznat. Pretpostavlja se da postoji kongenitalni nedostatak elastičnih vlakana žila plućne cirkulacije, prvenstveno mikrocirkulacijskog sloja, što dovodi do dilatacije plućnih kapilara, izraženog usporavanja protoka krvi, dijapedeze eritrocita u alveole, plućni parenhim s naknadnim taloženjem hemosiderina u njemu. Postoji gledište o mogućoj ulozi kongenitalne anomalije vaskularnih anastomoza između bronhijalnih arterija i plućnih vena.
Međutim, u posljednje vrijeme teorija o nastanku bolesti uzrokovanoj imunološkim kompleksima postala je najraširenija. Moguće je da se antitijela stvaraju na komponente plućne vaskularne stijenke s naknadnim stvaranjem kompleksa antigen-antitijelo prvenstveno u mikrocirkulacijskom koritu pluća, što dovodi do nekroze vaskularne stijenke s krvarenjem u alveolama i parenhimu pluća. Također se ne isključuje glavna uloga citotoksičnog učinka imunoloških limfocita na vaskularnu stijenku.
Sljedeće geomorfološke promjene karakteristične su za idiopatsku plućnu hemosiderozu:
- punjenje alveola crvenim krvnim stanicama;
- otkrivanje u alveolama, alveolarnim kanalima i respiratornim bronhiolama, kao i u intersticijskom tkivu velikog broja alveolarnih makrofaga ispunjenih česticama hemosiderina;
- zadebljanje alveola i interalveolarnih septa;
- razvoj difuzne pneumoskleroze i degenerativnih promjena u elastičnom tkivu pluća kako bolest napreduje;
- poremećaj strukture bazalne membrane kapilara interalveolarnih septa (prema elektronsko-mikroskopskim studijama)
Simptomi idiopatska plućna hemosideroza.
Idiopatska plućna hemosideroza može biti akutna ili kronična s ponovljenim egzacerbacijama. Akutni tijek je tipičan uglavnom za djecu.
Pritužbe pacijenata tijekom akutnog ili pogoršanog tijeka bolesti prilično su tipične. Pacijente muči kašalj s iskašljavanjem krvavog ispljuvka. Hemoptiza je jedan od glavnih simptoma bolesti i može biti značajno izražena (plućno krvarenje). Slučajevi bez hemoptize su vrlo rijetki. Osim toga, pacijenti se žale na kratkoću daha (osobito pod opterećenjem), vrtoglavicu, tinitus, treperenje mušica pred očima. Ove pritužbe uglavnom su uzrokovane razvojem anemije zbog produljene hemoptize. Razvoj difuzne pneumoskleroze tijekom progresivnog tijeka bolesti također je važan u nastanku kratkoće daha. Mnogi pacijenti imaju bolove u prsima, zglobovima, trbuhu, tjelesna temperatura raste, moguć je značajan gubitak težine.
Kada nastupi remisija, zdravlje pacijenata se značajno poboljšava i oni se možda uopće ne žale ili njihove tegobe mogu biti beznačajne. Trajanje remisije varira, ali nakon svakog pogoršanja, u pravilu, smanjuje se.
Gdje boli?
Što vas muči?
Dijagnostika idiopatska plućna hemosideroza.
Pri pregledu pacijenata, pozornost se privlači na bljedilo kože i vidljivih sluznica, ikteričnu bjeloočnicu i cijanozu. Ozbiljnost bljedila ovisi o stupnju anemije, a cijanoza - o stupnju respiratornog zatajenja. Perkusija pluća otkriva tupost perkusionog zvuka (uglavnom u donjim dijelovima pluća). Kod opsežnih krvarenja u plućnom tkivu, tupost perkusionog zvuka je mnogo izraženija, a bronhijalno disanje se može čuti iznad zone tupog zvuka. Često se takvim pacijentima, posebno kod akutnog ili teškog pogoršanja bolesti, dijagnosticira bilateralna pneumonija. Auskultacija pluća otkriva važan znak idiopatske plućne hemosideroze - raširene krepitacije; mogu se čuti vlažno, fino mjehurićasto i suho piskanje. Razvojem bronhospastičnog sindroma, broj suhih piskavanja (zviždanje i zujanje) naglo se povećava. Tijekom auskultacije srca, pozornost se privlači na prigušene tonove; kod razvoja kronične plućne bolesti srca određuje se naglasak drugog tona na plućnoj arteriji; Kod dekompenzacije plućne bolesti srca, jetra se povećava. U 1/3 pacijenata, povećanje jetre se opaža čak i u odsutnosti dekompenzirane plućne bolesti srca. Slezena se može povećati.
Idiopatska plućna hemosideroza može biti komplicirana teškom infarktnom pneumonijom (može biti opsežna i praćena teškim respiratornim zatajenjem), rekurentnim pneumotoraksom i jakim krvarenjem. Ove komplikacije mogu uzrokovati smrt.
Laboratorijski podaci
- Opća krvna slika - tipična je hipokromna anemija. Manifestira se smanjenjem razine hemoglobina, broja eritrocita, indeksa boje, anizocitozom, poikilocitozom. Anemija može biti značajno izražena. Uočava se i retikulocitoza.
Kod teškog pogoršanja plućne hemosideroze, kao i kod razvoja infarktne pneumonije, pojavljuje se teška leukocitoza, leukocitna formula se pomiče ulijevo, a ESR se povećava. Eozinofilija se javlja kod 10-15% pacijenata.
- Opća analiza urina - nema značajnih promjena, ali ponekad se otkrivaju proteini i eritrociti.
- Biokemijski test krvi - povećava se sadržaj bilirubina, alanin aminotransferaze, alfa2- i gama-globulina, smanjuje se sadržaj željeza, povećava se ukupni kapacitet vezanja željeza u krvnom serumu.
- Imunološke studije - nisu otkrivene značajne promjene. Kod nekih pacijenata može doći do smanjenja broja T-limfocita, povećanja imunoglobulina i pojave cirkulirajućih imunoloških kompleksa.
- Analiza sputuma. Otkrivaju se eritrociti i siderofagi - alveolarni makrofagi opterećeni hemosiderinom. Analizu sputuma treba provoditi često, budući da jedno istraživanje može biti neinformativno.
- Proučavanje tekućine bronhijalnog ispirka - siderofagi se nalaze u vodama bronhijalnog ispirka.
- Analiza punkcije koštane srži - mijelogram karakterizira smanjenje broja sideroblasta - stanica crvene koštane srži koje sadrže željezne grudice. Može se otkriti znak povećane eritropoeze - povećanje broja normoblasta (vjerojatno kao manifestacija kompenzacijske reakcije na razvoj anemije).
 [ 20 ]
[ 20 ]
Instrumentalno istraživanje
Rendgenski pregled pluća. Rendgenskim pregledom mogu se identificirati sljedeći stadiji bolesti:
- Stadij I - smanjena prozirnost plućnog tkiva (zatamnjenje oba plućna krila nalik velu), što je uzrokovano difuznim malim krvarenjima u plućno tkivo;
- Stadij II - manifestira se prisutnošću više malih okruglih žarišta promjera od 1-2 mm do 1-2 cm, difuzno raspršenih po svim plućnim poljima. Ova žarišta postupno nestaju unutar 1-3 tjedna. Pojava novih žarišta podudara se s fazom pogoršanja bolesti;
- Stadij III - karakterizira ga pojava opsežnog intenzivnog zatamnjenja, koje vrlo podsjeća na infiltrativno zatamnjenje kod upale pluća. Pojava takvog intenzivnog zatamnjenja posljedica je razvoja edema i upale oko mjesta krvarenja. Karakteristična značajka ovog stadija, kao i drugog, je prilično brz nestanak i ponovna pojava infiltrata u drugim područjima pluća gdje je došlo do krvarenja;
- Stadij IV - otkriva se intenzivna intersticijska fibroza koja se razvija kao posljedica ponovljenih krvarenja i organizacije fibrina u alveolama.
Navedene radiološke promjene su obično bilateralne i izuzetno su rijetke kada su jednostrane.
Povećanje intratorakalnih limfnih čvorova je rijetko, ali se može uočiti kod 10% pacijenata.
Razvojem kronične plućne hipertenzije otkriva se izbočenje konusa plućne arterije i povećanje desnih dijelova srca. Razvojem pneumotoraksa utvrđuje se djelomični ili potpuni kolaps pluća.
Perfuzijska scintigrafija pluća. Idiopatska hemosideroza karakterizirana je teškim bilateralnim poremećajima plućnog protoka krvi.
Proučavanje ventilacijskog kapaciteta pluća. Kako bolest napreduje, razvija se restriktivno respiratorno zatajenje, karakterizirano smanjenjem VC-a. Često se utvrđuje kršenje bronhijalne prohodnosti, što se vidi po smanjenju FEV1, Tiffno indeksa i pokazatelja vršne flowmetrije.
EKG. Progresivna anemija dovodi do razvoja miokardijalne distrofije, što uzrokuje smanjenje amplitude T vala u mnogim odvodima, prvenstveno u lijevim torakalnim odvodima. Kod značajno izražene miokardijalne distrofije moguće je smanjenje ST intervala prema dolje od izoline, pojava različitih vrsta aritmija (najčešće ventrikularne ekstrasistole). Razvojem kronične plućne hipertenzije pojavljuju se znakovi miokardijalne hipertrofije desnog atrija i desne klijetke.
Analiza plinova u krvi. S razvojem teškog respiratornog zatajenja pojavljuje se teška arterijska hipoksemija.
Histološki pregled biopsije plućnog tkiva. Biopsija plućnog tkiva (transbronhijalna, otvorena biopsija pluća) provodi se vrlo ograničeno, samo kada je apsolutno nemoguće dijagnosticirati bolest. Takvo maksimalno sužavanje indikacija za biopsiju pluća povezano je s povećanim rizikom od krvarenja.
Histološki pregled biopsija plućnog tkiva otkriva veliki broj hemosiderofaga u alveolama, kao i izražene znakove fibroze intersticijskog tkiva.
Ultrazvučni pregled trbušnih organa. Kod duljeg postojanja bolesti često se otkriva povećanje jetre i slezene.
Dijagnostički kriteriji za idiopatsku plućnu hemosiderozu
Glavni dijagnostički kriteriji za idiopatsku plućnu hemosiderozu mogu se smatrati sljedećim:
- ponovljena i dugotrajna hemoptiza koja postoji;
- kratkoća daha, koja se stalno pogoršava s povećanjem trajanja bolesti;
- fino mjehuričaste difuzne auskultatorne manifestacije, piskanje;
- karakteristična radiološka slika je iznenadna pojava višestrukih žarišnih sjena u svim plućnim poljima i njihov prilično brz spontani nestanak (unutar 1-3 tjedna), razvoj intersticijske fibroze;
- detekcija siderofaga u sputumu - alveolarni makrofagi opterećeni hemosiderinom;
- hipokromna anemija, smanjena količina željeza u krvi;
- otkrivanje siderofaga i intersticijske fibroze u biopsijama plućnog tkiva;
- negativni tuberkulinski testovi.
Program probira za idiopatsku plućnu hemosiderozu
- Opće pretrage krvi i urina.
- Biokemijski test krvi: sadržaj ukupnih proteina i proteinskih frakcija, bilirubin, aminotransferaze, seromukoid, fibrin, haptoglobin, željezo.
- Imunološke studije: sadržaj B- i T-limfocita, subpopulacije T-limfocita, imunoglobulini, cirkulirajući imunološki kompleksi.
- Pregled sputuma: citološka analiza, određivanje Mycobacterium tuberculosis, atipičnih stanica, siderofaga.
- Rendgenski pregled pluća.
- EKG.
- Proučavanje vanjske respiratorne funkcije - spirografija.
- Ultrazvučni pregled srca, jetre, slezene, bubrega.
- Proučavanje tekućine bronhijalnog ispirka: citološka analiza, određivanje siderofaga.
- Biopsija pluća.
Primjer formulacije dijagnoze idiopatske plućne hemosideroze
Idiopatska plućna hemosideroza, akutna faza, radiografski stadij II, respiratorno zatajenje stadija II. Kronična anemija uzrokovana nedostatkom željeza umjerenog stupnja.
Što treba ispitati?
Koji su testovi potrebni?
Diferencijalna dijagnoza
Diferencijalno-dijagnostičke razlike između idiopatske plućne hemosideroze i hematogene diseminirane tuberkuloze
Znakovi |
Idiopatska plućna hemosideroza |
Hematogena diseminirana plućna tuberkuloza |
Intenzitet hemoptize |
Najčešće se u sputumu primjećuju tragovi krvi, ponekad intenzivno krvav sputum, rijetko se opaža teško plućno krvarenje. |
Pruge krvi u sputumu, vrlo često "krvavo iskašljavanje", "krvavi ugrušci", vrlo često - teško plućno krvarenje |
Opća analiza sputuma |
Nalaze se crvene krvne stanice i veliki broj siderofaga - alveolarni makrofagi ispunjeni hemosiderinom |
Nalazi se mnogo eritrocita, siderofagi nisu tipični i vrlo su rijetki. |
| Mycobacterium tuberculosis u sputumu | Nije otkriveno | Otkrivaju se |
Dinamika fokalnih lezija u plućima tijekom rendgenskog pregleda |
Karakterističan je spontani obrnuti razvoj |
Ne postoji spontani obrnuti razvoj |
Pojava šupljina u plućima |
Nije tipično |
Tipično |
Pregled biopsije plućnog tkiva |
Detekcija velikog broja siderofaga i intersticijske fibroze |
Siderofagi nisu otkriveni |
Učinkovita metoda liječenja |
Terapija glukokortikoidima |
Terapija protiv tuberkuloze |
Diferencijalna dijagnoza idiopatske plućne hemosideroze
- Hematogena diseminirana plućna tuberkuloza
Glavne manifestacije hematogene diseminirane plućne tuberkuloze opisane su u članku " Pneumonija ". Treba naglasiti da postoje velike diferencijalne dijagnostičke poteškoće zbog sličnosti simptoma dviju bolesti. Hemoptiza, dispneja, slabost, gubitak težine, fino mjehurićavi hropci, krepitacije, diseminirane žarišne promjene na plućima tijekom rendgenskog pregleda uočavaju se i kod diopatske hemosideroze i kod hematogene diseminirane plućne tuberkuloze.
Hemoptiza, anemija, sve veća slabost, gubitak težine prisiljavaju nas da razlikujemo idiopatsku plućnu hemosiderozu od raka pluća. Osnovni principi dijagnostike raka pluća opisani su u članku " Pneumonija ". Također treba uzeti u obzir sljedeće znakove:
- u slučaju raka, u sputumu se nalaze eritrociti i kancerogene (atipične) stanice; u slučaju idiopatske plućne hemosideroze, nalaze se eritrociti i siderofagi;
- kod raka pluća nikada ne dolazi do spontanog preokreta radioloških znakova bolesti; kod plućne hemosideroze, žarišne sjene spontano nestaju s početkom remisije;
- Kod središnjeg raka pluća otkriva se širenje i zamućenje kontura korijena pluća; za idiopatsku hemosiderozu širenje korijena pluća nije tipično.
- Kongestivna plućna hemosideroza
Plućna hemosideroza može se razviti kao posljedica zatajenja cirkulacije, što se javlja s kongestijom u plućnoj cirkulaciji. U tom slučaju može se pojaviti i hemoptiza, a krepitacije i hropci s finim mjehurićima otkrivaju se tijekom auskultacije pluća, a siderofagi se mogu otkriti u sputumu. Kongestivna plućna hemosideroza dijagnosticira se prilično jednostavno na temelju kliničke slike osnovne srčane bolesti koja je dovela do kongestije u plućima (srčane mane, dotacijska kardiomiopatija, kardioskleroza itd.) i radiografskih znakova kongestije u plućnoj cirkulaciji. Obično nema potrebe za biopsijom pluća.
- Upala pluća
Hemoptiza, kao i zatamnjenje u plućima u obliku fokalne infiltracije tijekom radiološkog pregleda, čine nužnim razlikovanje idiopatske plućne hemosideroze od upale pluća, uključujući lobarnu upalu pluća.
- Goodpastureov sindrom
Prisutnost hemoptize, dispneje, anemije i sličnih auskultatornih manifestacija čini diferencijalnu dijagnozu plućne videopatske hemosideroze i Goodpastureovog sindroma nužnom. To je prikazano u članku " Goodpastureov sindrom ".
Liječenje idiopatska plućna hemosideroza.
Liječenje se provodi na sljedeći način.
Propisuju se glukokortikoidni lijekovi. Oni potiskuju autoimune reakcije i smanjuju vaskularnu propusnost. Prednizolon se obično koristi u dnevnoj dozi od 30-50 mg. Nakon što se stanje poboljša, doza prednizolona se postupno smanjuje (tijekom 3-4 mjeseca) do doze održavanja (5-7,5 mg dnevno), koja se uzima nekoliko mjeseci.
Postoji metoda kombiniranog liječenja masivnom plazmaferezom u kombinaciji s citostaticima. Uz pomoć plazmafereze, proizvedena antitijela se uklanjaju iz plazme, a citostatici smanjuju proizvodnju novih antitijela. Obično se koriste azatioprin i klorofosfan. Potonji se propisuje u dozi od 400 mg svaki drugi dan, tijek liječenja je 8-10 g.
Kombinirano liječenje prednizolonom, pripravcima željeza u kombinaciji s antikoagulantnim i antitrombocitnim sredstvima (heparin, kurantil, trental) je učinkovito.
Zbog razvoja anemije uzrokovane nedostatkom željeza, pacijenti bi trebali redovito uzimati lijekove koji sadrže željezo - ferropleks, tardiferon, konferon itd.
U razvoju kronične plućne bolesti srca, liječenje se provodi s ciljem smanjenja plućne hipertenzije.

