Medicinski stručnjak članka
Nove publikacije
Goodpastureov sindrom: uzroci, simptomi, dijagnoza, liječenje
Posljednji pregledao: 12.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
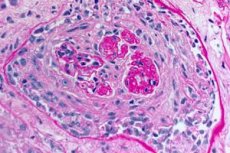
Goodpastureov sindrom je autoimuni sindrom koji uključuje alveolarno plućno krvarenje i glomerulonefritis uzrokovan cirkulirajućim anti-GBM antitijelima. Goodpastureov sindrom najčešće se razvija kod osoba s genetskom predispozicijom koje puše cigarete, ali udisanje ugljikovodika i virusne infekcije dišnih putova mogući su dodatni čimbenici. Simptomi Goodpastureovog sindroma uključuju dispneju, kašalj, umor, hemoptizu i/ili hematuriju. Na Goodpastureov sindrom se sumnja kod pacijenata s hemoptizom ili hematurijom, a potvrđuje se prisutnošću anti-GBM antitijela u krvi. Liječenje Goodpastureovog sindroma uključuje plazmaferazu, glukokortikoide i imunosupresore poput ciklofosfamida. Prognoza je dobra ako se liječenje započne prije nego što se razvije respiratorno ili bubrežno zatajenje.
Goodpastureov sindrom prvi je opisao Goodpasture 1919. godine. Goodpastureov sindrom je kombinacija glomerulonefritisa i alveolarnog krvarenja u prisutnosti anti-GBM antitijela. Goodpastureov sindrom najčešće se prezentira kao kombinacija difuznog alveolarnog krvarenja i glomerulonefritisa, ali ponekad uzrokuje izolirani glomerulonefritis (10-20%) ili zahvaćenost pluća (10%). Muškarci su češće pogođeni nego žene.
Što uzrokuje Goodpastureov sindrom?
Uzrok bolesti nije precizno utvrđen. Pretpostavlja se genetska predispozicija za Goodpastureov sindrom, a njegovim markerom smatra se prisutnost HLA-DRW2. Postoji stajalište o mogućoj ulozi prethodne virusne infekcije (virus hepatitisa A i druge virusne bolesti), industrijskih opasnosti i lijekova (prvenstveno D-penicilamina).
Osnova patogeneze Goodpastureovog sindroma je stvaranje autoantitijela na bazalne membrane glomerularnih kapilara bubrega i alveola. Ova antitijela pripadaju IgG klasi, vežu se na antitijela bazalnih membrana u prisutnosti C3 komponente komplementa s naknadnim razvojem imunološke upale bubrega i alveola pluća.
Anti-GBM antitijela usmjerena su protiv nekolagenske (NC-1) domene 3 lanca kolagena tipa IV, koji se u najvećoj koncentraciji nalazi u bazalnim membranama bubrežnih i plućnih kapilara. Izloženost čimbenicima okoliša - pušenje, virusne ARI i udisanje suspenzija hidrokarbonata (češće) - i, rjeđe, upala pluća aktivira prezentaciju alveolarnih kapilarnih antigena cirkulirajućim antitijelima kod osoba s nasljednom predispozicijom (najčešće su to nositelji alela HLA-DRwl5, -DR4 i -DRB1). Cirkulirajuća anti-GBM antitijela vežu se na bazalne membrane, fiksiraju komplement i induciraju stanični upalni odgovor, što dovodi do razvoja glomerulonefritisa i/ili plućnog kapilaritisa.
Vjerojatno postoji određena zajednička karakteristika autoantigena bazalne membrane glomerularnih kapilara bubrega i alveola. Autoantigen nastaje pod utjecajem štetnog djelovanja etiološkog faktora. Nepoznati etiološki faktor oštećuje i modificira strukturu bazalnih membrana bubrega i pluća. Izlučivanje nastalih produkata razgradnje glomerularnih bazalnih membrana bubrega usporava se i smanjuje kada su oštećene, što prirodno stvara preduvjete za razvoj autoimunog oštećenja bubrega i pluća. Još uvijek nije u potpunosti poznato koja komponenta bazalne membrane postaje autoantigen. Trenutno se pretpostavlja da je to unutarnja strukturna komponenta glomerularne bazalne membrane bubrega, a3-lanac kolagena tipa 4.
Nastali imunološki kompleksi talože se duž bazalnih membrana glomerularnih kapilara, što dovodi do razvoja imunološkog upalnog procesa u bubrežnom glomerulu (glomerulonefritis) i alveolama (alveolitis). Glavne stanice uključene u razvoj ove imunološke upale su T-limfociti, monociti, endoteliociti, polimorfonuklearni leukociti, alveolarni makrofagi. Interakciju između njih osiguravaju molekularni medijatori, citokini (faktori rasta - trombocitni, slični inzulinu, b-transformirajući; interleukin-1, faktor tumorske nekroze itd.). Metaboliti arahidonske kiseline, slobodni kisikovi radikali, proteolitički enzimi, adhezivne molekule igraju glavnu ulogu u razvoju imunološke upale.
Aktivacija alveolarnih makrofaga od velike je važnosti u razvoju alveolitisa kod Goodpastureovog sindroma. U aktiviranom stanju luče oko 40 citokina. Citokini skupine I (kemotaksini, leukotrieni, interleukin-8) pojačavaju protok polimorfonuklearnih leukocita u pluća. Citokini skupine II (faktori rasta - trombociti, makrofagi) potiču kretanje fibroblasta u pluća. Alveolarni makrofagi također proizvode aktivne oblike kisika, proteaze, koje oštećuju plućno tkivo.
Patomorfologija Goodpastureovog sindroma
Glavne patomorfološke manifestacije Goodpastureovog sindroma su:
- pretežno oštećenje mikrocirkulacijskog sloja bubrega i pluća. U plućima se opaža slika venulitisa, arteriolitisa, kapilaritisa s izraženim fenomenima destrukcije i proliferacije; oštećenje kapilara opaža se uglavnom u interalveolarnim septama, razvija se alveolitis s hemoragičnim eksudatom u alveolama. Oštećenje bubrega karakterizira razvoj ekstrakapilarnog proliferativnog glomerulonefritisa s naknadnim stvaranjem hijalinoze i fibroze, što dovodi do razvoja zatajenja bubrega;
- izražena intraalveolarna krvarenja;
- razvoj plućne hemosideroze i pneumoskleroze različitog stupnja težine, kao rezultat evolucije alveolitisa.
Simptomi Goodpastureovog sindroma
Bolest se najčešće manifestira kliničkim manifestacijama plućne patologije. Hemoptiza je najistaknutiji simptom; međutim, hemoptiza može biti odsutna u prisutnosti hemoragijskih manifestacija, a pacijent se može prezentirati samo s infiltrativnim promjenama na rendgenu prsnog koša ili s infiltratom i respiratornim distresom i/ili zatajenjem. Dispneja (prvenstveno pri naporu), kašalj, malaksalost, smanjena radna sposobnost, bol u prsima, vrućica i gubitak težine su česti. Do 40% pacijenata ima makrohematuriju, iako plućno krvarenje može prethoditi bubrežnim manifestacijama tjednima do godinama.
Tijekom hemoptize, kratkoća daha može se povećati. Slabost i smanjena radna sposobnost također su zabrinjavajući.
Simptomi Goodpastureovog sindroma variraju s vremenom, od bistrih pluća pri auskultaciji do pucketanja i suhih hropaca. Neki pacijenti imaju periferni edem i bljedilo zbog anemije.
Tijekom pregleda privlači pozornost blijeda koža, cijanoza sluznica, pastoznost ili izraženo oticanje lica, smanjena mišićna snaga i gubitak težine. Tjelesna temperatura je obično povišena do febrilne razine.
Prilikom perkusije pluća, skraćivanje perkusionog zvuka može se utvrditi nad opsežnim žarištima plućnog krvarenja, ali to se rijetko opaža; češće nema promjena u perkusionom zvuku.
Karakterističan auskultatorni znak Goodpastureovog sindroma je suho i vlažno piskanje, čiji se broj značajno povećava tijekom ili nakon hemoptize.
Prilikom pregleda kardiovaskularnog sustava otkriva se arterijska hipertenzija, moguće povećanje granice relativne srčane tuposti s lijeve strane, prigušeni srčani tonovi, tihi sistolički šum i šum perikardijalnog trenja pojavljuju se s razvojem teškog zatajenja bubrega. S progresivnim oštećenjem bubrega na pozadini značajne arterijske hipertenzije može se razviti akutno zatajenje lijeve klijetke sa slikom srčane astme i plućnog edema. Obično se ova situacija razvija u terminalnoj fazi bolesti.
U pravilu, oštećenje bubrega manifestira se kasnije, nakon određenog vremena nakon razvoja plućnih simptoma. Karakteristični klinički znakovi bubrežne patologije su hematurija (ponekad makrohematurija), brzo napredujuće zatajenje bubrega, oligurija, arterijska hipertenzija.
U 10-15% slučajeva Goodpastureov sindrom započinje kliničkim znakovima bubrežne patologije - pojavljuje se klinička slika glomerulonefritisa (oligurija, edem, arterijska hipertenzija, izražena bljedilo), a zatim se pridružuju simptomi oštećenja pluća. Mnogi pacijenti mogu imati mialgiju, artralgiju.
Bez obzira na varijante početka, Goodpastureov sindrom je u većini slučajeva težak, bolest stalno napreduje, razvija se teško plućno i bubrežno zatajenje. Očekivano trajanje života pacijenata od početka bolesti kreće se od nekoliko mjeseci do 1-3 godine. Najčešće pacijenti umiru od uremije ili plućnog krvarenja.
Što vas muči?
Dijagnoza Goodpastureovog sindroma
Dijagnoza Goodpastureovog sindroma zahtijeva detekciju serumskih anti-GBM antitijela indirektnom imunofluorescencijom ili, kada je dostupno, izravnim enzimsko-imunosorbentnim testom (ELISA) s rekombinantnim ljudskim NC-1 a3. Drugi serološki testovi, poput testiranja antinuklearnih antitijela (ANA), koriste se za detekciju SLE i titra antistreptolizina-O za detekciju poststreptokoknog glomerulonefritisa, koji može biti uzrok mnogih slučajeva plućno-bubrežnog sindroma. ANCA je pozitivan (u perifernim uzorcima) u 25% slučajeva Goodpastureovog sindroma. Biopsija bubrega može biti indicirana ako je prisutan glomerulonefritis (hematurija, proteinurija, talog eritrocita u analizi urina i/ili zatajenje bubrega). Brzo progresivni fokalni segmentalni nekrotizirajući glomerulonefritis s progresivnim tijekom nalazi se na biopsiji kod Goodpastureovog sindroma i svih drugih uzroka plućno-bubrežnog sindroma. Imunofluorescentno bojenje bubrežnog ili plućnog tkiva klasično otkriva linearno taloženje IgG duž glomerularnih ili alveolarnih kapilara. Također se vidi kod dijabetičkog bubrega i fibrilarnog glomerulonefritisa, rijetkog poremećaja koji uzrokuje plućno-renalni sindrom, ali detekcija GBM antitijela kod ovih poremećaja nije specifična.
Testovi plućne funkcije i bronhoalveolarna lavaža nisu dijagnostički za Goodpastureov sindrom, ali se mogu koristiti za potvrdu prisutnosti difuznog alveolarnog krvarenja u bolesnika s glomerulonefritisom i plućnim infiltratima, ali bez hemoptize. Tekućina iz lavaže koja ostaje hemoragična nakon višestrukih ispiranja može potvrditi difuzni hemoragični sindrom, osobito ako postoji istodobno smanjenje hematokrita.
 [ 3 ]
[ 3 ]
Laboratorijska dijagnostika Goodpastureovog sindroma
- Opća analiza krvi. Karakteristične značajke su hipokromna anemija uzrokovana nedostatkom željeza, hipokromija, anizocitoza, poikilocitoza eritrocita. Također se opaža leukocitoza, pomak leukocitne formule ulijevo i značajno povećanje sedimentacije eritrocita (ESR).
- Opća analiza urina. U urinu se nalaze proteini (stupanj proteinurije može biti značajan), cilindri (zrnati, hijalinski, eritrocitni), eritrociti (može se pojaviti makrohematurija). Kako kronično zatajenje bubrega napreduje, relativna gustoća urina se smanjuje, a u Zimnitskyjevom testu razvija se izohipostenurija.
- Biokemijski test krvi. Povećane razine uree, kreatinina, haptoglobina, seromukoida, a2 i gama globulina u krvi, smanjen sadržaj željeza.
- Imunološke studije. Može se otkriti smanjenje broja T-limfocitnih supresora, detektiraju se cirkulirajući imunološki kompleksi. Antitijela na bazalnu membranu glomerularnih i alveolarnih kapilara detektiraju se indirektnom imunofluorescencijom ili radioimunološkim metodama.
- Analiza sputuma. Sputum sadrži mnogo eritrocita, hemosiderina, detektirani su siderofagi.
Instrumentalna dijagnostika Goodpastureovog sindroma
- Rendgenski pregled pluća. Karakteristični rendgenski znakovi su plućni infiltrati u korijenskoj regiji koji se šire u donje i srednje dijelove pluća, kao i progresivni, simetrični, bilateralni infiltrati nalik oblaku.
- Proučavanje funkcije vanjskog disanja. Spirometrija otkriva restriktivni tip respiratornog zatajenja (smanjeni vitalni kapacitet), kako bolest napreduje, pridružuje se opstruktivni tip respiratornog zatajenja (smanjeni FEV1, Tiffeneauov indeks).
- EKG. Otkrivaju se znakovi teške miokardijalne distrofije anemične i hipoksične geneze (smanjenje amplitude T valova i ST intervala u mnogim odvodima, najčešće u lijevim torakalnim odvodima). Kod teške arterijske hipertenzije pojavljuju se znakovi hipertrofije miokarda lijeve klijetke.
- Analiza plinova u krvi otkriva arterijsku hipoksemiju.
- Pregled biopsija pluća i bubrega. Biopsija plućnog tkiva (otvorena biopsija) i bubrega provodi se za konačnu provjeru dijagnoze ako je nemoguće točno dijagnosticirati bolest neinvazivnim metodama. Provodi se histološki i imunološki pregled biopsija. Sljedeći znakovi karakteristični su za Goodpastureov sindrom:
- prisutnost morfoloških znakova glomerulonefritisa (najčešće ekstrakapilarnog), hemoragičnog alveolitisa, hemosideroze i intersticijske fibroze;
- detekcija linearnih naslaga IgG i komponente komplementa C3 na bazalnim membranama plućnih alveola i bubrežnih glomerula imunofluorescentnom metodom.
Dijagnostički kriteriji za Goodpastureov sindrom
Prilikom postavljanja dijagnoze Goodpastureovog sindroma preporučljivo je koristiti sljedeće kriterije.
- Kombinacija plućne patologije i patologije bubrega, tj. hemoptize (često plućnog krvarenja), kratkoće daha i simptoma glomerulonefritisa.
- Stalno progresivan tijek bolesti s razvojem respiratornog i bubrežnog zatajenja.
- Razvoj anemije zbog nedostatka željeza.
- Detekcija tijekom radiografskog pregleda pluća višestrukih bilateralnih infiltrata nalik oblaku na pozadini retikularne deformacije plućnog uzorka.
- Detekcija u krvi visokih titara cirkulirajućih antitijela na bazalnu membranu bubrežnih glomerula i alveola.
- Detekcija linearnih naslaga IgG i komponente komplementa C3 na bazalnim membranama glomerularnih i alveolarnih kapilara.
- Odsutnost drugih sistemskih (osim plućnih i bubrežnih) manifestacija.
Diferencijalna dijagnoza Goodpastureovog sindroma
Goodpastureov sindrom mora se razlikovati od niza bolesti koje se manifestiraju hemoptizom ili plućnim krvarenjem. Potrebno je isključiti onkološke bolesti bronha i pluća, tuberkulozu, plućne apscese, bronhiektazije, bolesti srca i krvnih žila (što dovodi do zagušenja i hipertenzije u plućnoj cirkulaciji), sistemski vaskulitis, hemoragičnu dijatezu.
Program probira za Goodpastureov sindrom
- Opće pretrage krvi i urina.
- Biokemijski test krvi: određivanje ukupnih proteina i proteinskih frakcija, kreatinina i uree, transaminaza, seromukoida, haptoglobina, fibrina, željeza.
- Analiza sputuma: citološki pregled, određivanje siderofaga.
- Imunološke studije: određivanje sadržaja B- i T-limfocita, subpopulacija T-limfocita, imunoglobulina, cirkulirajućih imunoloških kompleksa, antitijela na bazalne membrane glomerula bubrega i alveola.
- Rendgenski pregled pluća.
- EKG.
- Spirometrija.
- Pregled biopsija pluća i bubrega.
Koji su testovi potrebni?
Liječenje Goodpastureovog sindroma
Liječenje Goodpastureovog sindroma uključuje dnevnu ili dvodnevnu plazmaferazu tijekom 2 do 3 tjedna (4 L plazmaferaze) radi uklanjanja anti-GBM antitijela, u kombinaciji s intravenskim glukokortikoidima (obično metilprednizolon 1 g tijekom najmanje 20 minuta svaki drugi dan 3 puta s prednizolonom 1 mg/kg tjelesne težine dnevno) i ciklofosfamidom (2 mg/kg jednom dnevno) tijekom 6 do 12 mjeseci kako bi se spriječilo stvaranje novih antitijela. Terapija se može postupno smanjivati kada se plućna i bubrežna funkcija prestanu poboljšavati. Dugoročna smrtnost povezana je sa stupnjem oštećenja bubrega na početku bolesti; pacijenti kojima je rano potrebna dijaliza i oni s više od 50% polumjesečastih nefrona na biopsiji imaju vrijeme preživljavanja kraće od 2 godine i često im je potrebna dijaliza, osim ako se ne razmatra transplantacija bubrega. Hemoptiza može biti dobar prognostički znak jer dovodi do ranijeg otkrivanja bolesti; manjina pacijenata koji su ANCA-pozitivni bolje reagira na liječenje Goodpastureovog sindroma. Recidiv se javlja u malom postotku slučajeva i povezan je s kontinuiranim pušenjem i infekcijom dišnih putova. U bolesnika s terminalnom bubrežnom bolešću kojima je transplantiran bubreg, bolest se može ponoviti u transplantatu.
Kakva je prognoza za Goodpastureov sindrom?
Goodpastureov sindrom često brzo napreduje i može biti fatalan ako se odmah ne dijagnosticira i ne liječi; prognoza je dobra kada se liječenje započne prije nego što se razvije respiratorno ili bubrežno zatajenje.
Neposredno preživljavanje u vrijeme plućnog krvarenja i respiratornog zatajenja povezano je s osiguranjem prohodnosti dišnih putova; endotrahealna intubacija i mehanička ventilacija preporučuju se pacijentima s graničnim razinama plinova u arterijskoj krvi i prijetećim respiratornim zatajenjem.

