Medicinski stručnjak članka
Nove publikacije
Tekućina u perikardijalnoj šupljini: što to znači, prihvatljive norme
Posljednji pregledao: 12.07.2025

Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
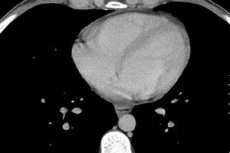
Srce je naš životni motor, čiji rad ovisi o mnogim čimbenicima, uključujući biološke unutarnje procese. Ponekad je uzrok boli i nelagode u području srca tekućina u perikardu, koja okružuje srce sa svih strana. A uzrok malaksalosti je kompresija srca tekućinom ili upalni proces lokaliziran u tkivima miokarda ili perikarda.
Epidemiologija
Prema statistikama, oko 45% svih perikarditisa su virusne prirode, u liječenju kojih je prioritet povećanje imuniteta (vitamini, imunostimulansi), dok bakterije, za borbu protiv kojih se koriste antibiotici, uzrokuju upalne procese u perikardiju samo u 15% epizoda bolesti. Najrjeđe vrste patologije su gljivični i parazitski perikarditis.
Uzroci perikardijalna tekućina
Pokušajmo konkretno razumjeti koja stanja i patologije mogu izazvati povećanje volumena tekućine u perikardiju, koji se sada ne smatra mazivom tijekom trenja srca, već faktorom opasnim po život.
Najčešći uzrok neinflamatornog nakupljanja tekućine u perikardiju smatra se edematozni sindrom. To nije bolest, već simptom koji može pratiti sljedeće patološke i nepatološke procese:
- kongenitalni divertikulitis lijeve srčane klijetke,
- zatajenje srca,
- patologije izlučnog sustava, a posebno bubrega,
- poremećaj u kojem postoji izravna komunikacija između dva sloja perikarda,
- stanja nedostatka, poput anemije,
- stanje iscrpljenosti tijela,
- tumori medijastinuma, miksedem,
- metabolički poremećaji u tjelesnim tkivima,
- razne upalne patologije,
- ozljede praćene oticanjem tkiva,
- alergijske reakcije.
Ponekad se razvoj hidroperikarda može vidjeti kao posljedica uzimanja vazodilatatora ili komplikacija terapije zračenjem.
Faktori rizika
Trudnoća i starija dob mogu se smatrati čimbenicima rizika za razvoj patologije.
Najčešći uzroci upalnog procesa u perikardiju ( perikarditis ) smatraju se tuberkuloza i reumatsko oštećenje organa. Govorimo o infektivno-alergijskoj reakciji, uslijed koje se stvara velika količina eksudata.
Faktori rizika u ovom slučaju mogu se uzeti u obzir:
- bakterijske, virusne i gljivične bolesti: šarlah, akutne respiratorne virusne infekcije, HIV, upala pluća, pleuritis, endokarditis, kandidijaza itd.,
- prisutnost parazita u tijelu ( ehinokokna infekcija, toksoplazmoza itd.),
- alergijske patologije, uključujući alergije na hranu i lijekove,
- autoimune bolesti ( reumatoidni artritis, eritematozni lupus, sistemska skleroderma, dermatomiozitis itd.),
- autoimuni procesi ( reumatska groznica itd.),
- kronično zatajenje srca,
- upalne bolesti srčanih membrana ( miokarditis, endokarditis),
- bilo kakve ozljede srca (prodorne i neprodorne),
- rak i radioterapija,
- kongenitalne i stečene patologije razvoja perikarda (prisutnost cista i divertikula u njemu),
- hemodinamski poremećaj, sindrom edema,
- bolesti endokrinog sustava i metabolički poremećaji ( pretilost srca, poremećaji metabolizma glukoze i dijabetes melitus, hipotireoza ).
Kao što smo već rekli, tekućina u perikardu može se nakupljati kao posljedica ubodnih rana u srcu, ali ista situacija može se primijetiti i nakon operacije organa, kao posljedica postoperativne komplikacije (upale).
Specifična trauma za srce je infarkt miokarda, koji se također može javiti s upalnim komplikacijama i izazvati porast razine tekućine u perikardijalnoj vrećici. Isto se može reći i za ishemijske (nekrotične) promjene u miokardu srca.
Ako pažljivo pogledate, možete vidjeti mnoge podudarnosti u uzrocima perikarditisa i hidroperikarda. Teoretski, druga patologija je vrsta neinfektivnog perikarditisa, budući da zagušenje u perikardiju u svakom slučaju uzrokuje patološke procese u njemu upalnog tipa.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Patogeneza
Iz školske biologije poznato je da se naše srce rađa u "košulji". Naziv te "košulje" je perikard, sastoji se od gustih fizioloških tkiva i obavlja zaštitnu funkciju.
Perikard se naziva i perikardijalna vrećica, unutar koje se srce osjeća ugodno i može raditi bez prekida. Perikardijalna vrećica sastoji se od dva sloja (lista): visceralnog ili vanjskog i parijetalnog (unutarnjeg), koji se mogu pomicati jedan u odnosu na drugi.
Srce, kao pokretni mišićni organ, u stalnom je pokretu (njegove se stijenke skupljaju i pumpaju krv poput pumpe). U takvim uvjetima, ako oko njega ne bi bilo perikarda, moglo bi se pomaknuti, što bi dovelo do savijanja krvnih žila i poremećaja cirkulacije krvi.
Štoviše, perikard štiti srce od širenja pod velikim opterećenjem organa. Vjeruje se da je također zaštitna barijera koja sprječava prodiranje infekcije u srčano tkivo tijekom upale unutarnjih organa.
No jednako važna funkcija perikarda je sprječavanje trenja vrlo pokretnog srca o obližnje nepokretne strukture prsnog koša. A kako srce ne bi osjećalo trenje o sam perikard i obližnje organe, između njegovih slojeva nalazi se mala količina tekućine.
Dakle, u perikardu uvijek postoji tekućina, ali normalno njezina količina, prema različitim izvorima, ne bi trebala prelaziti 20-80 ml. Obično je ta brojka ograničena na 30-50 ml, a povećanje volumena perikardijalnog izljeva na 60-80 ml smatra se patologijom. Ali ako se s takvom količinom slobodne tekućine blago žućkaste boje osoba osjeća zdravo i nema nikakve sumnjive simptome, nema razloga za brigu.
Druga je stvar ako se tekućina u perikardiju nakuplja u umjerenim i velikim količinama. Može biti 100-300 ml ili 800-900 ml. Kada je pokazatelj vrlo visok i dosegne 1 litru, govorimo o vrlo opasnom stanju koje se naziva srčana tamponada (kompresija srca tekućinom koja se nakuplja u perikardijalnoj vrećici).
Ali odakle dolazi višak tekućine u perikardu? Jasno je da je to nemoguće u kontekstu apsolutnog zdravlja. Tekućina u perikardu se stalno obnavlja, apsorbiraju je perikardijalni listovi, a njezina količina ostaje približno konstantna. Povećanje volumena moguće je samo u dva slučaja:
- u slučaju metaboličkih poremećaja u perikardijalnom tkivu, zbog čega se smanjuje apsorpcija transudata,
- dodavanje upalnog eksudata postojećoj neupalnoj tekućini.
U prvom slučaju govorimo o bolestima povezanim s hemodinamskim poremećajima, razvojem edematoznog ili hemoragijskog sindroma, tumorskim procesima, uslijed kojih se u perikardijalnoj šupljini nakuplja prozirna tekućina koja sadrži tragove epitelnih stanica, proteina i čestica krvi. Ovo patološko stanje obično se naziva hidroperikard.
Pojava upalnog eksudata najčešće se povezuje s prodiranjem infekcije u perikard putem krvi i limfe, ako je u tijelu već postojalo žarište gnojne upale. U ovom slučaju govorimo o infektivnoj i upalnoj patologiji nazvanoj "perikarditis", koja ima nekoliko različitih oblika.
Ali upala u perikardu može biti i neinfektivna. To se opaža kod tumorskih procesa s metastazama u području srca, kada se proces širi iz obližnjih tkiva (na primjer, kod miokarditisa), metaboličkih poremećaja u tkivima perikarda i traume perikarda (udarac u područje srca, rana, ubodna ozljeda).
Simptomi perikardijalna tekućina
Klinička slika perikarditisa, kod kojeg se višak tekućine nakuplja u perikardiju, može varirati ovisno o uzroku i količini transudata/eksudata. Sam perikarditis se ne javlja. Djeluje kao komplikacija patologija ili ozljeda koje su već prisutne u tijelu, stoga nema potrebe govoriti o specifičnim simptomima.
Vrlo često pacijent ni ne sumnja da se tekućina nakuplja u njegovom perikardiju, tj. ne razmišlja o takvom razlogu pogoršanja zdravlja, sumnjajući na kardiovaskularne patologije, prehlade i bolesti dišnog sustava, bolesti bubrega. Upravo s tim problemima obraćaju se terapeutu, ali dijagnostičke studije pokazuju da su simptomi koji su se pojavili već kasne manifestacije bolesti, tj. njihova komplikacija.
Dakle, koje pritužbe pacijent s povećanim volumenom perikardijalne tekućine može imati kod liječnika?
- kratkoća daha i u mirovanju i pri naporu,
- nelagoda iza prsne kosti, koja se posebno jasno osjeća kada se osoba nagne naprijed,
- bol u području srca različitog intenziteta, povezana s pritiskom na organ, bol se može širiti u leđa, rame, vrat, lijevu ruku,
- stezanje u prsima, osjećaj pritiska,
- otežano disanje, napadi gušenja, osjećaj nedostatka zraka,
- sindrom edema, koji je posebno vidljiv na licu, gornjim i donjim ekstremitetima,
- smanjen sistolički i povećan venski tlak, otečene vene na vratu,
- simptomi tahikardije, aritmije,
- neproduktivni lajući kašalj koji ne donosi olakšanje,
- promuklim glasom,
- povećano znojenje, posebno na pozadini tuberkuloze,
- povećana jetra i bol u desnom hipohondriju,
- problemi s prolaskom hrane kroz jednjak zbog kompresije povećanim perikardom,
- često štucanje kao posljedica kompresije freničnog živca,
- blijedoplava koža zbog poremećaja cirkulacije (kompresija srca perikardijalnim izljevom i eksudatom dovodi do poremećaja njegove kontraktilne funkcije),
- gubitak apetita i povezani gubitak težine.
Jasno je da se pacijenti mogu žaliti na pogoršanje općeg stanja, slabost, glavobolje i bolove u mišićima, ali samo neki pacijenti doživljavaju takve simptome. No, vrućica, uzrokovana porastom tjelesne temperature zbog upale, prisutna je u većini slučajeva traženja liječničke pomoći s nelagodom povezanom s nakupljanjem tekućine u perikardu, posebno u slučajevima infektivnih lezija. Ove se tegobe mogu smatrati nespecifičnim prvim znakovima upale, što potom uzrokuje prelijevanje perikarda tekućinom.
Ali kratkoća daha, bol u srcu, fluktuacije pulsa i krvnog tlaka mogu izravno ukazivati na to da tekućina u perikardiju ometa rad srca.
Važno je razumjeti da perikarditis može biti ne samo zarazan ili neinfektivan, akutan ili kroničan, već ima nekoliko varijanti koje se razlikuju po svom tijeku i količini tekućine u perikardiju.
U akutnom obliku može se javiti suhi (također poznat kao fibrinozni) i eksudativni perikarditis. U prvom slučaju, fibrin iz serozne membrane srca izlučuje se u perikardijalnu šupljinu, što je uzrokovano njezinim prelijevanjem krvlju. U tom slučaju, u perikardiju se nalaze samo tragovi tekućine. Kod eksudativnog perikarditisa, slobodna tekućina u perikardiju se nalazi u velikim količinama.
Perikardijalni izljev može se sastojati od polutekućeg eksudata kod upalnih procesa i hemodinamskih poremećaja, krvave tekućine (hemoragični perikard) u slučaju rana, tuberkuloze ili rupture aneurizme te tekućine pomiješane s gnojem u slučaju infektivnih lezija.
Eksudativni perikarditis može biti dugotrajan, postaje kroničan nakon 6 mjeseci. Mala količina tekućine u perikardiju (80-150 ml) možda neće uzrokovati izražene simptome bolesti, a pacijent može misliti da se već oporavio. Ali nakon nekog vremena, upalni proces pod utjecajem različitih čimbenika može se pojačati, a povećana razina tekućine u perikardiju uzrokovat će neugodne simptome, koji su također potpuno nesigurni.
Ako se u perikardu nakupilo puno tekućine koja počinje snažno pritiskati srce, zbog čega je njegov rad poremećen, govorimo o srčanoj tamponadi. U tom slučaju dolazi do nedovoljnog opuštanja srčanih komora, te se one ne mogu nositi s pumpanjem potrebnog volumena krvi. Sve to dovodi do pojave simptoma akutnog zatajenja srca:
- teška slabost, pad krvnog tlaka (kolaps, gubitak svijesti ),
- hiperhidroza (intenzivno lučenje hladnog znoja),
- jak pritisak i težina u prsima,
- ubrzani puls,
- teška kratkoća daha,
- visoki venski tlak, koji se manifestira proširenjem jugularne vene,
- pretjerano mentalno i fizičko uzbuđenje,
- disanje je brzo, ali plitko, nemogućnost dubokog udaha,
- pojava anksioznosti, straha od smrti.
Nakon što je pacijenta slušao stetoskopom, liječnik primjećuje slabe i prigušene srčane tonove, pojavu hrskanja i šumova u srcu (uočava se u određenom položaju pacijentovog tijela), što je tipično za perikarditis, koji se javlja sa ili bez srčane tamponade.
Perikardijalna tekućina kod djece
Koliko god čudno zvučalo, višak tekućine u perikardiju može se pojaviti čak i kod nerođenog djeteta. Mala nakupina perikardijalnog izljeva, kao manifestacija hiperkinetičke reakcije kardiovaskularnog sustava, može ukazivati na razvoj blage do umjerene anemije. Kod teške anemije količina transudata može značajno premašiti normalne vrijednosti, što je simptom koji ugrožava život djeteta.
Ali tekućina u perikardu fetusa može se formirati i kao posljedica poremećaja u razvoju tkiva lijeve klijetke srca. U tom slučaju, u gornjem dijelu srca na strani lijeve klijetke, postoji izbočenje stijenki - divertikulum, koji remeti odljev perikardijalnog izljeva (hidroperikard). Transudat se nakuplja između perikardijalnih slojeva i nakon nekog vremena može dovesti do razvoja srčane tamponade.
Patologije u razvoju fetalnog srca i pojava velike količine tekućine oko njega mogu se otkriti tijekom ultrazvučnog pregleda trudnice.
Perikarditis kod djeteta može se dijagnosticirati u ranom djetinjstvu. Najčešće se bolest javlja na pozadini prethodnih virusnih infekcija, na pozadini reumatizma i difuznih (uobičajenih) bolesti vezivnog tkiva. Ali sasvim su mogući i nespecifični oblici perikarditisa uzrokovani gljivičnom infekcijom, intoksikacijom tijela zbog bolesti bubrega, nedostatkom vitamina, hormonskom terapijom itd. U dojenčadi se patologija često razvija na pozadini bakterijske infekcije (stafilokoki, streptokoki, meningokoki, pneumokoki i druge vrste patogena).
Vrlo je teško prepoznati bolest kod dojenčadi, posebno ako govorimo o suhom obliku perikarditisa. Akutni perikarditis uvijek počinje porastom tjelesne temperature, što nije specifičan simptom, ubrzanim radom srca i boli, što se može prepoznati po čestim epizodama tjeskobe i plača kod bebe.
Starija djeca s malom količinom tekućine u perikardu žalit će se na bol u prsima s lijeve strane, koja postaje jača kada dijete pokuša duboko udahnuti. Bol se može pojačati pri promjeni položaja tijela, na primjer pri saginjanju. Često se bol širi u lijevo rame, pa tegobe mogu zvučati upravo ovako.
Posebno opasnim smatra se eksudativni (efuzivni) perikarditis, kod kojeg se količina tekućine u perikardiju brzo povećava i može doseći kritične razine s razvojem srčane tamponade. Kod dojenčeta se simptomi patologije mogu smatrati:
- povećan intrakranijalni tlak,
- značajno punjenje vena ruke, lakta i vrata, koje postaju jasno vidljive i opipljive, što se isključuje u ranoj dobi,
- pojava povraćanja,
- slabost mišića stražnjeg dijela glave,
- ispupčena fontanela.
Ove simptome ne možemo nazvati specifičnima, ali su važni za prepoznavanje zdravstvenog problema kod djeteta koje još ne može govoriti o drugim simptomima bolesti.
Akutni stadij eksudativnog perikarditisa kod starijeg djeteta prati kratkoća daha, tupa bol u području srca i pogoršanje općeg stanja. Tijekom napadaja boli dijete pokušava sjediti i savijati se, naginjući glavu prema prsima.
Mogu se pojaviti sljedeći simptomi: lavež, promuklost, pad krvnog tlaka, mučnina s povraćanjem, štucanje, bol u trbuhu. Karakteristična je pojava paradoksalnog pulsa sa smanjenim punjenjem vena na ulazu.
Ako govorimo o srčanoj tamponadi, tada dolazi do povećanja kratkoće daha, pojave osjećaja nedostatka zraka i straha, djetetova koža postaje vrlo blijeda, na njoj se pojavljuje hladan znoj. Istodobno se primjećuje povećana psihomotorna razdražljivost. Ako se ne poduzmu hitne mjere, dijete može umrijeti od akutnog zatajenja srca.
Kronični eksudativni perikarditis bilo koje etiologije kod djeteta karakterizira pogoršanje općeg stanja i stalna slabost. Dijete se brzo umara, ima kratkoću daha i nelagodu u prsima, posebno pri kretanju, vježbanju, bavljenju sportom.
Komplikacije i posljedice
Zagušenje u perikardijalnoj vrećici i upalni procesi u njoj, praćeni povećanjem volumena tekućine u perikardiju, ne mogu proći bez traga, pojavljujući se samo u pogoršanju općeg stanja pacijenta, pojavi kratkoće daha i boli iza prsne kosti.
Prvo, povećavajući se u volumenu, tekućina sve više pritišće srce, otežavajući mu rad. A budući da je srce organ odgovoran za opskrbu krvlju cijelog tijela, kvarovi u njegovom radu prepuni su poremećaja cirkulacije. Krv se, pak, smatra glavnim izvorom prehrane za stanice, a također ih opskrbljuje kisikom. Cirkulacija krvi je poremećena, a razni ljudski organi počinju patiti od gladi, njihova funkcionalnost je poremećena, što povlači za sobom pojavu drugih simptoma, na primjer, manifestacije opijenosti, što značajno smanjuje kvalitetu života osobe.
Drugo, nakupljanje upalnog eksudata prepuno je razvoja ožiljno-adhezivnog procesa. U ovom slučaju, ne toliko sam perikard može patiti zbog prekomjernog rasta vlaknastog tkiva i zbijanja njegovih slojeva nakupljanjem kalcija, već srce, koje ne može osigurati dovoljno punjenje komora krvlju tijekom dijastole. Kao rezultat toga, razvija se venska kongestija, što uzrokuje povećani rizik od stvaranja tromba.
Upalni proces može se proširiti i na miokard, uzrokujući degenerativne promjene u njemu. Ova patologija naziva se mioperikarditis. Širenje adhezivnog procesa prepuno je spajanja srca s obližnjim organima, uključujući tkiva jednjaka, pluća, prsnog koša i kralježnice.
Stagnacija tekućine u perikardiju, posebno s velikom količinom krvi, može dovesti do trovanja tijela njegovim produktima raspadanja, zbog čega ponovno pate različiti organi, a prije svega organi za izlučivanje (bubrezi).
Ali najopasnije stanje kod eksudativnog i hidroperikarditisa s brzim povećanjem volumena tekućine u perikardiju je stanje srčane tamponade, koja, u nedostatku hitnog učinkovitog liječenja, dovodi do smrti pacijenta.
Dijagnostika perikardijalna tekućina
Perikardijalna tekućina se ne smatra patološkim stanjem ako njezina količina ne prelazi općeprihvaćene norme. Ali čim volumen izljeva postane toliko velik da počinje uzrokovati simptome zatajenja srca i drugih obližnjih organa, ne možete odgađati.
Budući da simptomi perikarditisa mogu nalikovati raznim bolestima, pacijenti traže savjet liječnika opće prakse koji nakon fizikalnog pregleda, anamneze i slušanja pacijenta upućuje ga kardiologu. Simptomi koje će pacijenti navesti malo će reći o pravom uzroku tegobe, ali mogu usmjeriti liječnika u pravom smjeru, budući da većina njih ipak ukazuje na srčane probleme.
Kuckanje i slušanje srca pomoći će u potvrđivanju nagađanja. Kuckanje će pokazati povećanje granica srca, a slušanje slab i prigušen rad srca, što ukazuje na ograničeno kretanje srčanih struktura zbog njegove kompresije.
Provođenje laboratorijskih testova krvi i urina pomoći će u procjeni prirode postojećih zdravstvenih problema, određivanju uzroka i vrste perikarditisa te procjeni intenziteta upale. U tu svrhu propisuju se sljedeći testovi: klinički i imunološki testovi krvi, biokemija krvi, opća analiza urina.
Ali ni fizički pregled sa slušanjem, ni laboratorijski testovi ne omogućuju postavljanje točne dijagnoze, jer ne dopuštaju procjenu prisutnosti tekućine u perikardu i njezinog volumena, kao ni utvrđivanje što je točno povezano s poremećajem srca. Ovaj problem rješava instrumentalna dijagnostika, čije mnoge metode omogućuju procjenu situacije u najsitnijim detaljima.
Glavna metoda koja omogućuje određivanje ne samo prisutnosti tekućine u perikardu, već i njezine razine, smatra se ehokardiogramom (EchoCG). Takva studija omogućuje identificiranje čak i minimalne količine transudata (od 15 ml), razjašnjavanje promjena u motoričkoj aktivnosti srčanih struktura, zadebljanje slojeva perikarda, priraslica u području srca i njegovo srastanje s drugim organima.
Određivanje količine tekućine u perikardiju ehokardiografijom
Normalno, perikardijalni listovi se ne dodiruju. Njihova divergencija ne smije biti veća od 5 mm. Ako EchoCG pokaže divergenciju do 10 mm, govorimo o početnoj fazi perikarditisa, od 10 do 20 mm - umjerenoj fazi, preko 20 - teškoj.
Prilikom određivanja kvantitativnih karakteristika tekućine u perikardu, beznačajnim volumenom se smatra volumen manji od 100 ml, do pola litre se smatra umjerenim, a preko 0,5 l velikim. U slučaju velikog nakupljanja eksudata obavezna je perikardijalna punkcija koja se provodi pod kontrolom ehokardiografije. Dio ispumpane tekućine šalje se na mikrobiološki i citološki pregled, koji pomaže u određivanju njezine prirode (transudat ima manju gustoću i neznatan sadržaj proteina), prisutnosti infektivnog uzročnika, gnoja, krvi, malignih stanica.
Ako se kod fetusa otkrije tekućina u perikardiju, punkcija se provodi bez čekanja rođenja djeteta. Ovaj složeni postupak mora se provoditi strogo pod ultrazvučnom kontrolom, budući da postoji visok rizik od ozljede majke ili njezinog nerođenog djeteta. Međutim, postoje slučajevi kada tekućina u perikardijalnoj šupljini spontano nestane i punkcija nije potrebna.
Elektrokardiogram (EKG) također može pružiti neke informacije o patologiji, budući da eksudativni i kronični perikarditis smanjuje električnu aktivnost miokarda. Fonokardiografija može pružiti informacije o srčanim šumovima koji nisu povezani s njegovim radom i visokofrekventnim oscilacijama koje ukazuju na nakupljanje tekućine u perikardu.
Eksudativni perikarditis i hidroperikard s volumenom tekućine većim od 250 ml utvrđuju se na rendgenskoj snimci povećanjem veličine i promjenom siluete srca, nejasnom definicijom njegove sjene. Promjene na perikardiju mogu se vidjeti ultrazvukom, kompjuteriziranom tomografijom ili magnetskom rezonancijom prsnog koša.
Diferencijalna dijagnoza
Budući da se perikardijalna tekućina ne pojavljuje slučajno i njezina pojava povezana je s određenim patologijama, velika se uloga daje diferencijalnoj dijagnostici koja omogućuje utvrđivanje uzroka intenzivnog perikardijalnog izljeva. Akutni perikarditis u svojim simptomima može nalikovati akutnom infarktu miokarda ili akutnom miokarditisu. Vrlo je važno razlikovati ove patologije jednu od druge kako bi liječenje propisano prema dijagnozi bilo učinkovito.
 [ 39 ]
[ 39 ]
Liječenje perikardijalna tekućina
Kao što već znamo, u perikardu uvijek postoji tekućina, a blago povećanje njezine razine vjerojatno neće utjecati na zdravlje pacijenta. Liječnik može slučajno otkriti takve promjene, nakon čega će htjeti neko vrijeme promatrati pacijenta. Ako se količina tekućine poveća, ali ostane beznačajna, potrebno je otkriti uzrok koji dovodi do nakupljanja izljeva. Liječenje će prvenstveno biti usmjereno na inaktivaciju faktora koji je uzrokovao patološku hidrataciju.
Mjesto liječenja pacijenta ovisi o težini patologije. Preporučuje se liječenje akutnog perikarditisa u bolnici. To bi trebalo pomoći u izbjegavanju srčane tamponade. Blagi oblici patologije s umjerenom količinom transudata ili eksudata liječe se ambulantno.
Budući da je perikarditis upalni proces, kako bi se smanjilo izlučivanje eksudata, prvo je potrebno zaustaviti upalu. U većini slučajeva to se može učiniti uz pomoć nehormonskih protuupalnih lijekova (NSAID). Među njima je najpopularniji lijek Ibuprofen, koji pomaže u ublažavanju vrućice i upale, pozitivno utječe na protok krvi i većina pacijenata ga dobro podnosi.
Ako je uzrok nakupljanja tekućine u perikardu srčana ishemija, učinkovitije će biti liječenje diklofenakom, aspirinom i drugim lijekovima na bazi acetilsalicilne kiseline, koji smanjuje viskoznost krvi. Primjena indometacina je također prihvatljiva, ali ovaj lijek može uzrokovati razne nuspojave i komplikacije, pa se može koristiti samo u ekstremnim slučajevima.
Ako uzimanje NSAID-a ne daje željeni rezultat ili je iz nekog razloga nemoguće, protuupalna terapija se provodi pomoću steroidnih lijekova (najčešće prednizolona).
Perikarditis, kako se tekućina povećava, prati sindrom boli, koji se ublažava uz pomoć konvencionalnih analgetika (Analgin, Tempalgin, Ketanov, itd.). Za borbu protiv sindroma edema koriste se diuretici (najčešće Furosemid). Ali kako bi se održala vitaminsko-mineralna ravnoteža, diuretici se nadopunjuju pripravcima kalija (na primjer, Asparkam) i vitaminima.
Uz rješavanje problema upale i tekućine u perikardiju, liječi se i osnovna bolest. Ako se radi o infekciji, tada je obavezna sistemska antibiotska terapija. Propisuju se penicilinski i cefalosporinski antibiotici; kod teških gnojnih infekcija prednost se daje fluorokinolonima. Zbog otpornosti mnogih sojeva patogena na djelovanje konvencionalnih antibiotika, u terapiji se sve više koriste nove vrste antimikrobnih lijekova na koje je većina bakterija osjetljiva (jedan od tih lijekova je vankomicin).
Idealno bi bilo da se nakon perikardijalne punkcije napravi test tekućine kako bi se utvrdila vrsta patogena i njegova otpornost na propisane antibiotike.
Ako se eksudativni perikarditis razvije na pozadini tuberkuloze, propisuju se posebni antituberkulotski lijekovi. U slučaju tumorskih procesa, citostatici će biti učinkoviti. U svakom slučaju, antihistaminici će pomoći u smanjenju oticanja i upale, budući da se čak i reakcija tijela na zarazni faktor smatra alergijskom.
Kod akutnog perikarditisa indiciran je strogi mir u krevetu i lagana hrana. Ako bolest ima kronični tijek, tijekom pogoršanja propisuje se ograničenje tjelesne aktivnosti i dijeta.
U slučaju generalizacije upalnog procesa indicirana je hemodijaliza. U slučaju velikog volumena tekućine u perikardu, provodi se njegova punkcija (paracenteza), što je jedini način sigurne nekirurške evakuacije viška tekućine. Punkcija se može propisati kod srčane tamponade, gnojnog oblika perikarditisa, a također i u slučaju da 2-3 tjedna konzervativnog liječenja nije dovelo do smanjenja tekućine između perikardijalnih slojeva. Ako se u eksudatu otkrije gnoj, provodi se drenaža perikardijalne šupljine s uvođenjem antibiotika.
U nekim slučajevima, punkcija se mora izvesti više puta. Ako se upala ne može zaustaviti i tekućina u perikardiju se i dalje nakuplja unatoč višestrukim punkcijama, propisuje se kirurško liječenje - perikardiektomija.
Fizioterapijsko liječenje perikarditisa s izljevom se ne provodi, jer može samo pogoršati situaciju. Tijekom rehabilitacijskog razdoblja moguća je terapija vježbanjem i terapijska masaža.
Tijekom cijelog liječenja akutnog oblika patologije, pacijent mora biti pod nadzorom medicinskog osoblja. Redovito mu se mjeri arterijski i venski tlak te prate pokazatelji otkucaja srca (pulsa). Kod kroničnog tijeka bolesti preporučuje se da pacijent ima vlastiti uređaj za mjerenje krvnog tlaka i pulsa, što će mu omogućiti samostalno praćenje stanja.
Lijekovi za perikarditis
Liječenje hidroperikarda, kada se u perikardu nakuplja tekućina koja nije upalna, često ne zahtijeva poseban tretman. Dovoljno je ukloniti provocirajuće čimbenike, a količina tekućine se vraća u normalu. Ponekad bolest spontano nestaje bez liječenja. U drugim slučajevima pomažu dekongestivni lijekovi (spironolakton, furosemid itd.).
Furosemid
Brzodjelujući diuretik, često propisan za sindrom edema povezan s kardiovaskularnim patologijama. Ne opterećuje bubrege, što omogućuje njegovu upotrebu čak i kod zatajenja bubrega. Osim diuretičkog učinka, potiče širenje perifernih krvnih žila, što omogućuje ne samo ublažavanje edema, već i snižavanje visokog krvnog tlaka.
Lijek se može propisati i u obliku tableta (40 mg ujutro dnevno ili svaki drugi dan) i injekcija. Maksimalna dopuštena dnevna doza lijeka u tabletama je 320 mg. U tom slučaju, bolje je uzimati lijek dva puta dnevno. Razmak između uzimanja tableta trebao bi biti 6 sati.
Otopina furosemida može se ubrizgati intramuskularno ili intravenski (kao spore infuzije). Ova se praksa koristi u slučajevima teškog edema i rizika od srčane tamponade. Čim se edem smanji, lijek se uzima oralno. Sada se lijek primjenjuje jednom svaka 2-3 dana. Dnevna doza lijeka za injekciju može se kretati od 20 do 120 mg. Učestalost primjene je 1-2 puta dnevno.
Injekcijska terapija lijekom provodi se ne dulje od 10 dana, nakon čega se pacijentu daju tablete dok se stanje ne stabilizira.
Unatoč činjenici da se trudnoća smatra jednim od faktora rizika za razvoj hidroperikarditisa, liječnici ne preporučuju upotrebu lijeka u prvoj polovici trudnoće. Činjenica je da diuretici pomažu u uklanjanju kalija, natrija, klora i drugih elektrolita potrebnih tijelu iz tijela, što može negativno utjecati na razvoj fetusa, čije se formiranje glavnih sustava događa upravo u tom razdoblju.
Također je zabranjeno koristiti lijek u slučaju nedostatka kalija u tijelu (hipokalemija), hepatičke kome, kritične faze zatajenja bubrega, opstrukcije mokraćnog sustava (stenoza, urolitijaza itd.).
Uzimanje lijeka može uzrokovati sljedeće neugodne simptome: mučninu, proljev, pad krvnog tlaka, privremeni gubitak sluha, upalu vezivnog tkiva bubrega. Gubitak tekućine rezultirat će žeđi, vrtoglavicom, slabošću mišića, depresijom.
Diuretski učinak može biti popraćen sljedećim promjenama u tijelu: smanjenjem razine kalija, povećanjem sadržaja uree u krvi (hiperurikemija), povećanjem razine glukoze u krvi (hiperglikemija) itd.
Ako govorimo o upalnom procesu u perikardiju, zbog čega se velika količina eksudata nakuplja između slojeva amnionske vrećice, terapija dekongestivima i antihistaminicima nadopunjuje se protuupalnom terapijom (uzimanje NSAID-a ili kortikosteroida).
Ibuprofen
Nesteroidni protuupalni i antireumatski lijek koji pomaže u snižavanju temperature, smanjuje oteklinu i upalu te ublažava blagu do umjerenu bol. Ponekad su ti učinci dovoljni za liječenje neinfektivnog perikarditisa.
Lijek je dostupan u obliku filmom obloženih tableta i kapsula namijenjenih za oralnu primjenu. Lijek treba uzimati nakon obroka kako bi se smanjio nadražujući učinak NSAID-a na želučanu sluznicu.
Lijek Ibuprofen propisuje se u količini od 1-3 tablete po dozi. Učestalost uzimanja lijeka određuje liječnik i obično je 3-5 puta dnevno. Za djecu mlađu od 12 godina doza se izračunava kao 20 mg za svaki kilogram djetetove težine. Doza se dijeli na 3-4 jednaka dijela i uzima se tijekom dana.
Maksimalna dnevna doza lijeka za odrasle je 8 tableta od 300 mg, za djecu stariju od 12 godina - 3 tablete.
Kontraindikacije za primjenu lijeka su: individualna osjetljivost na lijek ili njegove komponente, akutni stadij ulceroznih lezija gastrointestinalnog trakta, bolesti vidnog živca i neka oštećenja vida, aspirinska astma, ciroza jetre. Lijek se ne propisuje za teško zatajenje srca, uporni visoki krvni tlak, hemofiliju, loše zgrušavanje krvi, leukopeniju, hemoragijsku dijatezu, oštećenje sluha, vestibularne poremećaje itd.
Djeca smiju uzimati tablete od 6. godine života, trudnice - do trećeg tromjesečja trudnoće. Mogućnost korištenja lijeka tijekom dojenja raspravlja se s liječnikom.
Oprez je potreban u slučajevima povišene razine bilirubina, zatajenja jetre i bubrega, bolesti krvi nepoznatog podrijetla i upalnih patologija probavnog sustava.
Većina pacijenata dobro podnosi lijek. Nuspojave su rijetke. Obično se manifestiraju kao mučnina, povraćanje, žgaravica, nelagoda u epigastričnom području, dispeptički simptomi, glavobolja i vrtoglavica. Također postoje izvješća o rijetkim alergijskim reakcijama, posebno na pozadini netolerancije na NSAID-ove i acetilsalicilnu kiselinu.
Mnogo rjeđe (u izoliranim slučajevima) dolazi do smanjenja sluha, pojave tinitusa, oteklina, povišenog krvnog tlaka (obično kod bolesnika s arterijskom hipertenzijom), poremećaja spavanja, hiperhidroze, oteklina itd.
Među kortikosteroidima, prednizolon se najčešće koristi u liječenju perikarditisa.
Prednizolon
Protuupalni hormonski lijek koji istovremeno ima antihistaminske, antitoksične i imunosupresivne učinke, što doprinosi brzom smanjenju intenziteta upalnih simptoma i boli. Potiče povećanje razine glukoze u krvi i proizvodnju inzulina, potiče pretvorbu glukoze u energiju.
Lijek za razne bolesti koje uzrokuju stvaranje velike količine tekućine u perikardiju može se propisati za oralnu primjenu, kao i za injekcije (intramuskularne, intravenske, intraartikularne injekcije).
Učinkovitu dozu lijeka određuje liječnik ovisno o težini patologije. Dnevna doza za odrasle obično ne prelazi 60 mg, za djecu stariju od 12 godina - 50 mg, za dojenčad - 25 mg. U teškim hitnim stanjima ove doze mogu biti nešto veće, lijek se primjenjuje intravenski polako ili infuzijom (rjeđe intramuskularno).
Obično se odjednom daje 30 do 60 mg prednizolona. Po potrebi se postupak ponavlja nakon pola sata. Doza za intraartikularnu primjenu ovisi o veličini zgloba.
Lijek je namijenjen liječenju pacijenata starijih od 6 godina. Lijek se ne propisuje za preosjetljivost na njega, zarazne i parazitske bolesti, uključujući aktivni stadij tuberkuloze i HIV infekcije, neke gastrointestinalne bolesti, arterijsku hipertenziju, dekompenzirano zatajenje srca ili dijabetes melitus, poremećaje proizvodnje hormona štitnjače, Itsenko-Cushingovu bolest. Primjena lijeka je opasna kod teških patologija jetre i bubrega, osteoporoze, bolesti mišićnog sustava sa smanjenim mišićnim tonusom, aktivnih mentalnih bolesti, pretilosti, poliomijelitisa, epilepsije, degenerativnih patologija vida (katarakta, glaukom).
Lijek se ne koristi u razdoblju nakon cijepljenja. Liječenje prednizolonom dopušteno je 2 tjedna nakon cijepljenja. Ako je cjepivo naknadno potrebno, to se može učiniti tek 8 tjedana nakon završetka liječenja kortikosteroidom.
Nedavni infarkt miokarda također je kontraindikacija za lijek.
Što se tiče nuspojava, one se javljaju uglavnom kod dugotrajnog liječenja lijekom. No, liječnici obično pokušavaju skratiti tijek liječenja koliko god je to moguće dok se ne pojave razne komplikacije.
Činjenica je da prednizolon može ispirati kalcij iz kostiju i spriječiti njegovu apsorpciju, a posljedično i razvoj osteoporoze. U djetinjstvu se to može manifestirati kao zaostajanje u rastu i slabost kostiju. Također, uz dugotrajnu upotrebu mogu se primijetiti slabost mišića, razni poremećaji kardiovaskularnog sustava, povišen intraokularni tlak, oštećenje vidnog živca, insuficijencija kore nadbubrežne žlijezde, a može uzrokovati i napadaje. Steroid potiče proizvodnju klorovodične kiseline, zbog čega se kiselost želuca može povećati s pojavom upale i čireva na sluznici.
Kada se primjenjuje parenteralno, otopina prednizolona se nikada ne smije miješati u istoj štrcaljki s drugim lijekovima.
Ako je perikarditis zarazne prirode, ili preciznije, ako ga uzrokuje bakterijska infekcija, propisuju se učinkoviti antibiotici.
Vankomicin
Jedan od inovativnih lijekova iz nove skupine antibiotika - glikopeptidi. Njegova osobitost je odsutnost otpornosti na lijek kod velike većine gram-pozitivnih bakterija, što omogućuje njegovu upotrebu u slučaju otpornosti patogena na peniciline i cefalosporine, koji se obično propisuju za bakterijski perikarditis.
Vankomicin u obliku liofilizata, koji se potom razrjeđuje do potrebne koncentracije fiziološkom otopinom ili petpostotnom otopinom glukoze, primjenjuje se prvenstveno kap po kap. Preporučuje se spora primjena tijekom sat vremena. Koncentracija otopine obično se izračunava kao 5 mg po mililitru, ali budući da se preporučuje ograničavanje unosa tekućine u tijelo u slučaju sindroma edema i velike količine eksudata u perikardiju, koncentracija otopine može se udvostručiti. U tom slučaju brzina primjene lijeka ostaje konstantna (10 mg u minuti).
Lijek, ovisno o dozi (0,5 ili 1 g), primjenjuje se svakih 6 ili 12 sati. Dnevna doza ne smije prelaziti 2 g.
Za djecu mlađu od 1 tjedna, lijek se može davati u početnoj dozi od 15 mg po kilogramu težine, zatim se doza smanjuje na 10 mg po kg i daje se svakih 12 sati. Za djecu mlađu od mjesec dana, doza se ne mijenja, ali se interval između davanja smanjuje na 8 sati.
Za stariju djecu, lijek se primjenjuje svakih 6 sati u dozi od 10 mg po kg. Maksimalna koncentracija otopine je 5 mg/ml.
"Vankomicin" nije namijenjen za oralnu primjenu. Ne oslobađa se u takvim oblicima zbog slabe apsorpcije u gastrointestinalnom traktu. Ali ako je potrebno, lijek se primjenjuje oralno, razrjeđujući liofilizat iz bočice s 30 grama vode.
U ovom obliku, lijek se uzima 3-4 puta dnevno. Dnevna doza ne smije prelaziti 2 grama. Jedna doza za djecu izračunava se kao 40 mg po kilogramu djetetove težine. Tijek liječenja za djecu i odrasle ne prelazi 10 dana, ali ne kraće od tjedan dana.
Lijek ima vrlo malo kontraindikacija. Ne propisuje se za individualnu osjetljivost na antibiotik i u prvom tromjesečju trudnoće. Počevši od 4. mjeseca trudnoće, lijek se propisuje prema strogim indikacijama. Dojenje treba prekinuti tijekom liječenja vankomicinom.
Kada se lijek primjenjuje polako tijekom sat vremena, nuspojave se obično ne razvijaju. Brza primjena lijeka prepuna je razvoja opasnih stanja: zatajenja srca, anafilaktičkih reakcija, kolapsa. Ponekad se javljaju reakcije iz gastrointestinalnog trakta, tinitus, privremeni ili nepovratni gubitak sluha, nesvjestica, parestezija, promjene u sastavu krvi, grčevi mišića, zimica itd. Pojava neželjenih simptoma povezana je s dugotrajnim liječenjem ili primjenom velikih doza lijeka.
Izbor lijekova za nakupljanje tekućine u perikardiju u potpunosti je u nadležnosti liječnika i ovisi o uzroku i prirodi patologije koja je uzrokovala takav poremećaj, težini bolesti i istodobnim patologijama.
Narodni lijekovi
Treba reći da izbor narodnih recepata učinkovitih za perikarditis nije tako velik. Odavno je dokazano da je nemoguće izliječiti srčane patologije samo biljem i čarolijama, posebno kada je riječ o zaraznoj prirodi bolesti. Ali narodni lijekovi mogu pomoći u suočavanju s edemom i upalom.
Najpopularniji recept za perikarditis smatra se infuzijom mladih borovih iglica, kojoj se pripisuje sedativni i antimikrobni učinak. Ovaj recept učinkovito ublažava upalu u perikardiju i time smanjuje volumen tekućine u njemu. Ovo je izvrstan lijek za liječenje upale virusne etiologije. Njegova upotreba je dopuštena i kod bakterijskog eksudativnog perikarditisa, ali samo kao dodatak antibiotskoj terapiji.
Za infuziju uzmite 5 žlica usitnjenih iglica bilo kojeg crnogoričnog drveća, prelijte ih s ½ litre kipuće vode i držite na laganoj vatri 10 minuta. Maknite smjesu s vatre i stavite je na toplo mjesto 8 sati. Nakon što procijedite „lijek“, uzimajte ga nakon jela, 100 g 4 puta dnevno. Daje tijelu snagu da se samostalno bori protiv bolesti.
Možete pokušati napraviti tinkturu od orašastih plodova. 15 usitnjenih oraha prelije se bocom (0,5 l) votke i ostavi se da odstoji 2 tjedna. Gotova tinktura uzima se 1 desertna žlica (1,5 čajne žličice) nakon doručka i večere. Tinkturu treba razrijediti u 1 čaši vode prije upotrebe.
Biljni čajevi koji uključuju biljke s diuretičkim, sedativnim, protuupalnim i jačajućim učincima dobri su za ublažavanje simptoma bolesti. Na primjer, zbirka cvjetova lipe, gloga i nevena, sjemenki kopra, zobene slame. Čašicu kipuće vode prelijte preko žličice čaja i ostavite na toplom mjestu 3 sata. Gotov lijek popijte tijekom dana, podijelivši ga u 4 doze. Čašu uzimajte pola sata prije jela.
Ili druga kolekcija, uključujući cvjetove gloga i kamilice, kao i travu majčine trave i smilja. Uzmite 1,5 žlice kolekcije, prelijte ih s 1,5 šalicama kipuće vode i ostavite na toplom mjestu 7-8 sati. Procijeđeni napitak uzimajte pola čaše tri puta dnevno sat vremena nakon jela.
Biljni tretman za tako opasne i teške patologije poput upale perikarda ili srčanih membrana ne može se smatrati glavnom metodom liječenja, posebno u akutnoj fazi bolesti. Recepti tradicionalne medicine preporučuju se za korištenje kada su se glavni simptomi bolesti donekle smirili. Također će pomoći u sprječavanju srčanih bolesti i jačanju imunološkog sustava.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homeopatija
Čini se da ako narodni tretman perikarditisa, za koji je karakterističan simptom tekućina u perikardiju u količini od 100 ml i više, nije toliko učinkovit, može li homeopatija promijeniti situaciju, jer njezini pripravci također sadrže samo prirodne komponente koje se ne smatraju jakim lijekovima? Ali neki homeopatski liječnici tvrde da se perikarditis može izliječiti homeopatskim lijekovima. Istina, takvo liječenje bit će dugotrajno i financijski skupo, jer će recept uključivati nekoliko daleko od jeftinih homeopatskih lijekova odjednom.
Na početku bolesti, s porastom tjelesne temperature i vrućicom, propisuje se lijek Aconite. Indiciran je kod boli koja se pojačava udisanjem i pokretom, sprječavajući pacijenta da se odmori noću. Može biti prisutan i suhi kašalj. Često primjena samog Aconita uklanja simptome perikarditisa, ali ponekad se liječenje mora nastaviti.
Bryonia se propisuje kada suhi perikarditis prelazi u eksudativni. Indiciran je kod jake žeđi, jakih bolova u srcu, lavežećeg paroksizmalnog kašlja i nemogućnosti dubokog disanja.
Kali carbonicum se propisuje kada Aconite i Bryonia nisu učinkoviti ili kada se odgađa traženje liječničkog savjeta, kada pacijenta obuzme bol u srcu, pojavi se strah od smrti, puls postane slab i nepravilan te se primjećuje nadutost trbuha.
Ako se tekućina u perikardu nakuplja sporo, prednost se daje lijeku Apis, koji je učinkovit kod akutne boli u srcu koja se pojačava u toplini, oskudnog mokrenja i nedostatka žeđi.
Kada se u perikardijalnoj šupljini nakupi određena količina eksudata, čiji se volumen nije smanjio nekoliko dana, ali praktički nema boli ili temperature, indiciran je lijek Cantharis. Za njega je, kao i za prethodni lijek, karakteristično oskudno mokrenje.
Cantharis se ne smije uzimati u slučaju jakih bolova u srcu ili tahikardije.
Ako liječenje nije dalo željeni rezultat i bolest nastavi napredovati, propisuju se jači lijekovi: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Ovi lijekovi pomažu u čišćenju tijela od toksina, mobiliziraju njegove unutarnje snage, omogućuju smanjenje učinaka nasljedne predispozicije i sprječavaju recidive bolesti.
Za liječenje kroničnog perikarditisa, homeopatski liječnik može predložiti lijekove poput Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
Plan liječenja koji ukazuje na učinkovite lijekove i njihove doze razvija homeopatski liječnik individualno, na temelju simptoma bolesti i konstitucijskih karakteristika pacijenta.
Prevencija
Prevencija perikarditisa sastoji se u sprječavanju patologija koje mogu biti komplicirane nakupljanjem eksudata ili neupalne tekućine u perikardiju. To prvenstveno uključuje jačanje imunološkog sustava, pravovremeno i potpuno liječenje virusnih, bakterijskih, gljivičnih i parazitskih patologija, aktivan zdrav način života koji potiče normalizaciju metabolizma u tkivima tijela i pravilnu uravnoteženu prehranu.
Tekućina u perikardiju može se formirati iz mnogo razloga. Neke od njih možemo spriječiti, druge su izvan naše kontrole. Ali u svakom slučaju, gore opisane preventivne mjere pomoći će u održavanju zdravlja dulje vrijeme, a ako nije bilo moguće izbjeći razvoj perikarditisa (na primjer, u slučaju traumatske patologije ili postoperativnih komplikacija), liječenje bolesti s jakim imunitetom odvijat će se brže i lakše, a vjerojatnost recidiva bit će nepristojno niska.
Prognoza
Ako govorimo o hidroperikardiju, prognoza ove bolesti je uglavnom povoljna. Vrlo rijetko dovodi do srčane tamponade, osim u uznapredovalim slučajevima, ako se tekućina u perikardiju nakupila u kritičnim količinama.
Što se tiče drugih vrsta perikarditisa, sve ovisi o uzroku patologije i pravovremenosti liječenja. Vjerojatnost smrtnog ishoda je visoka samo kod srčane tamponade. Ali u nedostatku odgovarajućeg liječenja, akutni eksudativni perikarditis prijeti da prijeđe u kronični ili konstriktivni oblik, u kojem je pokretljivost srčanih struktura oštećena.
Ako se upala proširi iz perikarda u miokard, postoji visok rizik od razvoja atrijske fibrilacije i tahikardije.

